ZusammensetzungWirkstoffe
Inaktiviertes Tollwutvirus, Stamm Flury LEP. (Wirtssystem: primäre Hühnerfibroblasten-Zellkulturen).
Hilfsstoffe
Trockenimpfstoff (Pulver): TRIS-(hydroxymethyl-)aminomethan, Natriumchlorid, Dinatriumedetat, Kaliumglutamat, Polygeline, Saccharose.
In Spuren: Neomycin, Chlortetracyclin (Aureomycin), Amphotericin B, Hühnereiweiss (z.B. Ovalbumin).
Lösungsmittel: Wasser für Injektionszwecke 1,0 mL in einer Fertigspritze.
Trockenimpfstoff enthält 0,15 – 0,19 mg Kalium und 1,59 – 2,01 mg Natrium.
Darreichungsform und Wirkstoffmenge pro EinheitPulver und Lösungsmittel zur Herstellung einer Injektionslösung in einer Fertigspritze.
Rabipur ist ein weisses, gefriergetrocknetes Pulver, welches mit dem klaren und farblosen Lösungsmittel rekonstituiert wird. Der rekonstituierte Impfstoff ist klar bis leicht opaleszent und farblos bis leicht pink.
Zur intramuskulären Injektion.
1 Dosis (1 mL) enthält: inaktiviertes Tollwutvirus, ≥ 2,5 IE
Indikationen/Anwendungsmöglichkeitena. Präexpositionelle Prophylaxe (vor möglichem Tollwut-Expositionsrisiko).
b. Postexpositionelle Prophylaxe (nach bekanntem oder vermutetem Tollwut-Expositionsrisiko).
Nationale und/oder WHO-Empfehlungen zum Schutz vor Tollwut sollten beachtet werden.
Dosierung/AnwendungDosierung für Erwachsene und Kinder
Die empfohlene intramuskuläre Einzeldosis beträgt für alle Altersgruppen 1 mL.
Wenn möglich und sofern der Impfstoff verfügbar ist, sollte während der gesamten prä- oder postexpositionellen Immunisierung derselbe Zellkultur-Impfstoff verwendet werden. Die Einhaltung der empfohlenen Impfschemata ist für die postexpositionelle Behandlung jedoch dringend erforderlich, auch wenn ein anderer Zellkultur-Impfstoff verwendet werden muss.
Präexpositionelle Prophylaxe
Grundimmunisierung:
Für bisher ungeimpfte Personen besteht die Grundimmunisierung der präexpositionellen Prophylaxe aus drei intramuskulären Impfstoffgaben (je 1 mL), die an den Tagen 0, 7 und 21 oder 28 verabreicht werden.
Auffrischimpfungen:
Ob regelmässige serologische Kontrollen und Auffrischimpfungen zur Aufrechterhaltung eines Antikörpertiters ≥ 0,5 IE/mL (bestimmt im Rapid Focus-Fluorescent Inhibition Test) nötig sind, sollte entsprechend den offiziellen Empfehlungen beurteilt werden.
Im Nachfolgenden finden Sie eine generelle Anleitung:
-Eine halbjährliche Testung auf neutralisierende Antikörper wird im Allgemeinen bei erhöhtem Expositionsrisiko empfohlen (z.B. Personal in Laboratorien, das mit lebenden Tollwutviren arbeitet).
-Bei Personen, die einem kontinuierlichen Expositionsrisiko ausgesetzt sind (z.B. Tierärzte und deren Assistenten, Förster, Jäger), sollte im Allgemeinen zumindest alle zwei Jahre ein serologischer Test durchgeführt werden; falls dies je nach Risikograd für erforderlich erachtet wird, eventuell auch in kürzeren Abständen.
-In den zuvor genannten Fällen sollte eine Auffrischimpfung verabreicht werden, sobald der Antikörpertiter 0,5 IE/mL unterschreitet.
-Alternativ können Auffrischimpfungen in den offiziell empfohlenen Abständen je nach Risiko ohne serologische Kontrolle verabreicht werden. Die Erfahrung zeigt, dass Auffrischimpfungen im Allgemeinen alle 2 – 5 Jahre erforderlich sind.
-Rabipur kann für Auffrischimpfungen nach Grundimmunisierung mit einem humanen diploiden Zellkultur-Tollwutimpfstoff verwendet werden.
Postexpositionelle Prophylaxe
Die postexpositionelle Prophylaxe besteht aus (entsprechend WHO Empfehlungen):
· lokaler Wundbehandlung sobald wie möglich nach der Exposition,
· einer vollständigen Impfserie eines Tollwut-Impfstoffes und
· der Verabreichung von Tollwut-Immunglobulin, falls indiziert.
Die Indikation zu einer postexpositionellen Prophylaxe ist abhängig von der Art des Kontakts mit dem vermutlich erkrankten Tier gemäss der Tabelle 1 "Impfschemata entsprechend den verschiedenen Expositionsarten" . Mit der postexpositionellen Immunisierung sollte sobald wie möglich nach Exposition bei gleichzeitiger lokaler Behandlung der Inokulationsstelle begonnen werden, um das Infektionsrisiko zu reduzieren. Nach Empfehlung der WHO ist die sofortige Wundbehandlung von Bissverletzungen und Kratzwunden ein wichtiger Bestandteil der postexpositionellen Prophylaxe. Um Tollwutviren zu entfernen, Wunde unverzüglich und gründlich mit Seife oder Detergenzien über mindestens 15 Minuten reinigen, mit Wasser gründlich spülen und mit Jodlösung oder anderen antiviral wirkenden Substanzen behandeln. Wenn möglich sollte keine Wundnaht erfolgen bzw. nur adaptierend genäht werden.
Tetanus Impfung
Tetanusprophylaxe sollte bei Bedarf durchgeführt werden.
Tabelle 1: Impfschemata entsprechend den verschiedenen Expositionsarten (WHO 2018)
Grad der Exposition Art der Exposition durch ein Empfohlene postexpositionelle
tollwutverdächtiges oder tollwütiges Prophylaxe
Wild- oder Haustier, oder durch ein
Tier, welches nicht zur Beobachtung
zur Verfügung steht
I Berühren oder Füttern von Tieren Keine, sofern ein zuverlässiger
Belecken der intakten Haut (keine Fallbericht vorliegta)
Exposition) Berühren von
Impfstoffködern bei intakter Haut
II Knabbern an der unbedeckten Haut Sofortige Impfstoffgabe nach Schema A
Kleinere, nicht blutende Kratzer oder (siehe Tabelle 2). Die Behandlung
Abschürfungen (Exposition) Kontakt kann abgebrochen werden, wenn das
mit der Impfflüssigkeit eines Tier nach einer Beobachtungszeit von
beschädigten Impfstoffköders an der 10 Tagenb) gesund bleibt, oder wenn
nicht intakten Haut das nach geeigneten Laboruntersuchunge
n für tollwutvirusfrei befunden
wurde. Als Kategorie III behandeln,
wenn es sich um eine Fledermaus-Exposi
tion handelt.
III Einzelne oder multiple transdermale Sofortige Verabreichung von
Bissverletzungenc) oder Kratzwunden Tollwut-Immunglobulin und Impfstoff
Kontamination von Schleimhäuten oder nach Schema B (siehe Tabelle 2).
nicht intakter Haut mit Speichel Die Behandlung kann abgebrochen
(z.B. Lecken) Exposition durch werden, wenn das Tier nach einer
direkten Kontakt mit Fledermäusen Beobachtungszeit von 10 Tagen gesund
(starke Exposition) Kontamination bleibt, oder wenn das nach geeigneten
von Schleimhaut und frischen Laboruntersuchungen für
Hautverletzungen mit der tollwutvirusfrei befunden wurde.
Impfflüssigkeit eines beschädigten
Impfstoffköders
a) Sofern offensichtlich gesund erscheinende Hunde oder Katzen in oder aus einem Gebiet mit niedrigem Tollwutrisiko unter Beobachtung gestellt werden, können spezifische Behandlungen ggf. verschoben werden.
b) Dieser Beobachtungszeitraum gilt nur für Hunde und Katzen. Mit Ausnahme bedrohter oder gefährdeter Arten sollten andere Haus- und Wildtiere, bei denen der Verdacht auf Tollwut besteht, eingeschläfert und ihr Gewebe durch geeignete Labortechniken auf Tollwutantigene untersucht werden.
c) Bisse insbesondere an Kopf, Hals, Gesicht, Händen und Genitalien sind aufgrund der reichen Innervation dieser Bereiche Expositionen der Kategorie III.
Bereits vollständig geimpfte Personen
Bei WHO Expositionsgrad II und III, sowie bei Expositionsgrad I, sofern dieser nicht genau klassifiziert werden kann (siehe Tabelle 1 oben), sollten zwei Dosen (je 1 mL) verabreicht werden, je eine an den Tagen 0 und 3. Im Einzelfall kann Schema A (siehe Tabelle 2 unten) angewendet werden, wenn die letzte Impfung mehr als zwei Jahre zurückliegt.
Ungeimpfte Personen oder Personen mit ungewissem Impfstatus
Abhängig vom WHO Expositionsgrad, wie in Tabelle 1 oben beschrieben, ist eine Behandlung nach Schema A oder B (siehe Tabelle 2 unten) für ungeimpfte Personen oder Personen, die weniger als 3 Impfungen oder einen Impfstoff von zweifelhafter Wirksamkeit erhalten haben, erforderlich.
Tabelle 2: Postexpositionelle Prophylaxe bei ungeimpften Personen oder Personen mit ungewissem Impfstatus
Schema AAktive Immunisierung nach Exposition Schema BAktive und passive Immunisierung nach
erforderlich Exposition erforderlich
Je eine Dosis Rabipur i.m. an den Tagen: 0, 3, 7, Rabipur nach Schema A und 1 x 20 IE/kg
14, 28 (5-Dosen Schema) oder Je eine Dosis Rabipur Körpergewicht Tollwut-Immunglobulin vom
in den rechten und linken Musculus deltoideus am Menschen* gleichzeitig mit der 1. Rabipur
Tag 0, sowie je 1 x an den Tagen 7 und 21, jeweils Impfung. Sollte zum Zeitpunkt der ersten
in den Musculus deltoideus (2-1-1 Schema). Bei Impfung kein humanes Tollwut-Immunglobulin
kleinen Kindern sollte der Impfstoff in den verfügbar sein, darf es nicht später als 7
Oberschenkel verabreicht werden. Tage nach der ersten Impfung angewendet
werden.
* Zur Art der Anwendung unbedingt Herstellerinformation beachten!
Immunsupprimierte Patienten und Patienten mit besonders hohem Tollwutrisiko
Bei immunsupprimierten Patienten, solchen mit multiplen Wunden und/oder Wunden am Kopf oder anderen stark innervierten Körperteilen und bei verspätetem Behandlungsbeginn wird folgendes empfohlen:
-In diesen Fällen sollte das Immunisierungsschema an den Tagen 0, 3, 7, 14 und 28 angewendet werden.
-Am Tag 0 können zwei Impfdosen verabreicht werden, je eine Dosis (1 mL) in den rechten und linken M. deltoideus (bei kleinen Kindern in die anterolaterale Zone des rechten und linken Oberschenkels).
Stark immunsupprimierte Patienten entwickeln möglicherweise keine Immunantwort nach Tollwut-Impfung. Daher ist die sofortige und angemessene Wundbehandlung nach Exposition eine unverzichtbare, lebensrettende Massnahme. Zusätzlich sollte allen immunsupprimierten Patienten mit Wunden nach Expositionsgrad II und III Tollwut-Immunglobulin verabreicht werden.
Bei immunsupprimierten Patienten wird eine Antikörperbestimmung 14 Tage nach der ersten Impfung empfohlen. Patienten, die einen Titer von 0,5 IE/mL unterschreiten, sollten so schnell wie möglich nochmals zwei Impfdosen simultan verabreicht bekommen. Weitere Antikörper-Kontrollen sollten durchgeführt werden und, wenn notwendig, sollten weitere Impfdosen verabreicht werden.
Das Impfschema ist in allen Fällen genau wie empfohlen einzuhalten, auch wenn der Patient erst lange nach zurückliegender Exposition zur Behandlung erscheint.
Art der Anwendung
Die Applikation erfolgt intramuskulär in den M. deltoideus, bei kleinen Kindern in die anterolaterale Zone des Oberschenkels.
Der Impfstoff darf nicht intraglutäal oder subkutan injiziert werden, da hierdurch möglicherweise nicht zuverlässig eine ausreichende Immunantwort erzielt werden kann.
Nicht intravasal injizieren (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
KontraindikationenPräexpositionelle Prophylaxe
Bei nachgewiesener schwerer Überempfindlichkeit auf einen der Bestandteile des Impfstoffes (siehe "Zusammensetzung" ) ist Rabipur kontraindiziert.
Bei Personen mit akuten fiebrigen Erkrankungen sollte die Impfung verschoben werden. Banale Infekte sind keine Kontraindikation zur Impfung.
Postexpositionelle Prophylaxe
In Anbetracht des fast immer tödlichen Ausgangs einer Tollwuterkrankung gibt es für die postexpositionelle Prophylaxe keine Kontraindikation, auch nicht in der Schwangerschaft. Bei Personen mit möglicher schwerer Überempfindlichkeit auf einen der Bestandteile des Impfstoffes sollte ein alternativer Tollwut-Impfstoff eingesetzt werden, sofern ein geeigneter Impfstoff zur Verfügung steht (siehe auch "Warnhinweise und Vorsichtsmassnahmen" zu früheren Überempfindlichkeitsreaktionen).
Warnhinweise und VorsichtsmassnahmenWie bei allen zu injizierenden Impfstoffen müssen für den Fall seltener anaphylaktischer Reaktionen nach Verabreichung des Impfstoffes immer geeignete Sofortmassnahmen zur Behandlung und Überwachung zur Verfügung stehen.
Eine bekannte Hühnereiweissallergie oder ein positiver Hauttest auf Hühnereiweiss bedeutet nicht notwendigerweise, dass der Patient allergisch auf Rabipur reagieren wird. Personen mit bekannter schwerer Überempfindlichkeit auf Hühnereier oder Hühnereiprodukte sollten mit diesem Impfstoff nicht präexpositionell geimpft werden. Solche Personen sollten nur dann postexpositionell mit Rabipur geimpft werden, wenn kein alternativer Impfstoff zur Verfügung steht. Für diesen Fall darf die Impfung nur unter sorgfältiger klinischer Überwachung und der Möglichkeit einer sofortigen Notfalltherapie erfolgen.
Gleichermassen sollten auch Personen mit bekannter Überempfindlichkeit auf die aktive Substanz oder einen der Bestandteile des Impfstoffes (siehe "Zusammensetzung" ) nicht präexpositionell mit Rabipur geimpft werden. Diese Personen sollen einen alternativen Tollwut-Impfstoff erhalten, wenn ein geeignetes Produkt zur Verfügung steht. Für die postexpositionelle Impfung sollte Rabipur nur verabreicht werden, wenn kein alternativer Impfstoff zur Verfügung steht. Für diesen Fall sollten, wie oben erwähnt, geeignete Vorsichtsmassnahmen getroffen werden.
Enzephalitis und Guillain-Barré-Syndrom sind in einem zeitlichen Zusammenhang mit der Verabreichung von Rabipur berichtet worden (siehe auch "Unerwünschte Wirkungen" ). Die Anwendung von Kortikosteroiden zur Behandlung solcher Nebenwirkungen kann die Entwicklung einer Immunität gegen Tollwut hemmen (siehe "Interaktionen" ). Eine Entscheidung gegen die Fortsetzung der Impfung muss sorgfältig gegen das Risiko des Patienten abgewogen werden, an Tollwut zu erkranken.
Nicht intravasal injizieren.
Bei unbeabsichtigter intravasaler Applikation können schwere Nebenwirkungen einschliesslich Schock auftreten.
Tollwut-Impfstoff darf nicht intraglutäal oder subkutan injiziert werden, da hierdurch möglicherweise nicht zuverlässig eine ausreichende Immunantwort erzielt werden kann.
Ist die Gabe von Tollwut-Immunglobulin indiziert, sollte von der Gesamtmenge des humanen Tollwut-Immunglobulins so viel wie anatomisch möglich so tief wie möglich in und um die Wunde herum appliziert werden. Der Rest sollte intramuskulär an einer anderen Stelle als der Injektionsstelle des Impfstoffes injiziert werden, vorzugsweise intraglutäal. Für ausführliche Informationen beachten Sie bitte die Gebrauchs- und Fachinformation des humanen Tollwut-Immunglobulins.
Angstreaktionen einschliesslich vasovagale Reaktionen (Synkope), Hyperventilation oder Stressreaktionen können im Rahmen einer Impfung als psychogene Reaktion auf die Spritze auftreten (siehe Rubrik "Unerwünschte Wirkungen" ). Es ist sehr wichtig, dass Vorkehrungen getroffen sind, um Verletzungen im Rahmen von Ohnmachtsanfällen zu verhindern.
Wie bei jedem Impfstoff kann es sein, dass nicht bei allen Geimpften eine schützende Immunantwort aufgebaut wird.
Dieses Arzneimittel enthält Kalium, jedoch weniger als 1 mmol (39 mg) Kalium pro 1,0 ml-Dosis, d.h. es ist nahezu „kaliumfrei“.
Dieses Arzneimittel enthält weniger als 1 mmol Natrium (23 mg) pro 1,0 ml-Dosis, d.h. es ist nahezu „natriumfrei“.
InteraktionenBei immunsupprimierten Patienten, einschliesslich derer, die eine immunsuppressive Therapie erhalten, kann der Impferfolg eingeschränkt sein. Daher wird empfohlen, die Immunantwort bei diesen Patienten serologisch zu kontrollieren und wenn nötig zusätzliche Dosen zu verabreichen (siehe "Dosierung/Anwendung" für weitere Einzelheiten).
Simultane Gabe von Tollwut-Immunglobulin kann die Wirkung des Tollwut-Impfstoffes abschwächen. Daher ist es wichtig, das Tollwut-Immunglobulin nur einmalig nach einer potentiellen Exposition und unter Einhaltung der empfohlenen Dosierung zu verabreichen.
Die simultane Verabreichung von Tollwut-Immunglobulin vom Menschen (HRIG) oder vom Pferd (ERIG) mit der ersten Dosis des Tollwut-Impfstoffes verursachte einen niedrigeren GMT, der jedoch klinisch nicht relevant war.
Weitere erforderliche inaktivierte Impfstoffe können gleichzeitig mit Rabipur verabreicht werden. Sie sollten jedoch an unterschiedlichen Injektionsstellen und vorzugsweise kontralateral verabreicht werden.
Schwangerschaft, StillzeitSchwangerschaft
In keinem Fall wurden bisher Schädigungen bei Anwendung von Rabipur während der Schwangerschaft beobachtet. Obwohl nicht bekannt ist, ob Rabipur in die Muttermilch übergeht, konnte kein Risiko für den Säugling festgestellt werden. Rabipur kann während der Schwangerschaft und Stillzeit verabreicht werden, wenn eine postexpositionelle Prophylaxe erforderlich ist.
Stillzeit
Der Impfstoff kann auch für eine präexpositionelle Prophylaxe während der Schwangerschaft und Stillzeit verabreicht werden, wenn der potentielle Nutzen grösser erscheint als ein mögliches Risiko für den Fötus/Säugling.
Fertilität
Es wurden keine präklinischen Studien zur Reproduktions- und Entwicklungstoxizität durchgeführt.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von MaschinenEs wurden keine Studien mit Rabipur zur Beurteilung der Auswirkungen auf die Verkehrstüchtigkeit oder das Bedienen von Maschinen durchgeführt (siehe auch "Unerwünschte Wirkungen" ). Einige der unter "Unerwünschte Wirkungen" beschriebenen Nebenwirkungen können Einfluss auf die Verkehrstüchtigkeit oder das Bedienen von Maschinen haben.
Unerwünschte WirkungenZusammenfassung des Sicherheitsprofils
In 30 klinischen Studien mit über 3500 Teilnehmern waren die am häufigsten berichteten, aktiv erfragten unerwünschten Reaktionen Schmerzen an der Injektionsstelle (30-85%; im Wesentlichen Schmerzen aufgrund der Injektion) oder Verhärtung an der Injektionsstelle (15-35%). Die meisten Reaktionen an der Injektionsstelle waren nicht schwerwiegend und klangen innerhalb von 24 bis 48 Stunden nach der Injektion ab.
Leichte allergische Reaktionen auf Rabipur (d.h. Überempfindlichkeit) einschliesslich Hautausschläge und Urtikaria, können nach der Impfung vorkommen. Hautausschläge und Urtikaria können zwischen 1 von 100 und 1 von 10 Personen betreffen. Diese Reaktionen sind üblicherweise mild und klingen typischerweise innerhalb von ein paar Tagen ab.
Anaphylaktische Reaktionen einschliesslich eines anaphylaktischen Schocks, die sehr seltene, aber klinisch schwerwiegende und potentiell tödliche systemische allergische Reaktionen sind, können nach einer Impfung mit Rabipur auftreten. Anaphylaxie wurde in den klinischen Studien mit Rabipur nicht beobachtet.
Sehr wenige Personen berichteten von Symptomen einer Enzephalitis und einem Guillain-Barré-Syndrom nach einer Impfung mit Rabipur.
Statistisch gibt es keinen Hinweis auf das vermehrte Auftreten von Erstmanifestationen oder Schüben von Autoimmunerkrankungen (z.B. Multipler Sklerose) nach Impfung. In Einzelfällen kann jedoch nicht vollständig ausgeschlossen werden, dass eine Impfung bei Patienten mit entsprechender genetischer Disposition einen Erkrankungsschub auslöst. Nach gegenwärtigem wissenschaftlichem Erkenntnisstand sind Impfungen nicht die Ursache von Autoimmunerkrankungen.
Übersicht der Nebenwirkungen
Die folgenden Impfstoff-assoziierten Nebenwirkungen wurden aus klinischen Studien und der Anwendung nach Markteinführung berichtet. Nach der Markteinführung wurden unerwünschte Ereignisse freiwillig aus einer Population unbekannter Grösse gemeldet, wobei keine Angaben zur Häufigkeit gemacht werden können. Diese Ereignisse wurden aufgrund ihres Schweregrades, der Häufigkeit der Meldung, des kausalen Zusammenhanges mit Rabipur oder einer Kombination dieser Faktoren aufgenommen.
Innerhalb jeder Häufigkeitsgruppe werden die Nebenwirkungen nach abnehmendem Schweregrad angegeben. Die Häufigkeitskategorien werden gemäss der folgenden Konvention definiert: "Sehr häufig" (≥ 1/10), "häufig" , (≥ 1/100, < 1/10), "gelegentlich" (≥ 1/1000, < 1/100), "selten" (≥ 1/10’000, < 1/1000), "sehr selten" (< 1/10’000).
Erkrankungen des Blutes und Lymphsystems
Häufig: Lymphadenopathie.
Erkrankungen des Immunsystems
Selten: Überempfindlichkeitsreaktionen.
Sehr selten: Anaphylaxie einschliesslich anaphylaktischer Schock*, Bronchospasmen* (Einzelfallberichte).
Stoffwechsel- und Ernährungsstörungen
Häufig: verminderter Appetit.
Erkrankungen des Nervensystems
Sehr häufig: Kopfschmerzen (bis 52%).
Häufig: Schwindel.
Selten: Parästhesie.
Sehr selten: Enzephalitis*, Guillain-Barré-Syndrom*, Präsynkope*, Synkope*, Vertigo*.
Augenerkrankungen
Selten: Sehstörungen.
Gefässerkrankungen
Selten: Kreislaufreaktionen (z.B. Palpitationen oder Hitzewallungen).
Erkrankungen des Gastrointestinaltrakts
Häufig: Übelkeit, Erbrechen, Durchfall, Abdominalschmerzen.
Erkrankungen der Haut und des Unterhautzellgewebes
Häufig: Hautausschlag, Urtikaria, Pruritus.
Selten: Hyperhidrosis (Schwitzen).
Sehr selten: Angioödem*.
Skelettmuskulatur-, Bindegewebs- und Knochenerkrankungen
Häufig: Arthralgie, Myalgie.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Sehr häufig: Reaktionen an der Injektionsstelle (siehe oben) (bis 93%), Unwohlsein (bis 31%), Müdigkeit (bis 33%), Asthenie (bis 34%), Grippe-ähnliche Symptome wie Schweissausbrüche, Fieber (bis 12%).
Selten: Schüttelfrost, vorübergehende Granulome an der Injektionsstelle.
*Nebenwirkungen aus Spontanmeldungen
Beschreibung ausgewählter Nebenwirkungen
Kopfschmerzen und Schwindel wurden hauptsächlich nach Markteinführung berichtet; diese waren vorübergehender Art und klangen ohne Behandlung ab.
Das unerwünschte Ereignis Hautausschlag wurde auch nach Markteinführung beobachtet, die meisten Berichte waren mit wenigen Einzelheiten ohne genaue Beschreibung. Einige Fälle von Ausschlag wurden jedoch im Zusammenhang mit einer möglichen Überempfindlichkeitsreaktion berichtet.
Reaktionen an der Injektionsstelle wurden unterschiedlich und hauptsächlich mit folgenden unerwünschten Ereignisbegriffen berichtet: Schmerzen/Beschwerden/Verhärtung/Schwellung/Erythem und Ödem an der Injektionsstelle. Alle hatten ein günstiges Ergebnis, auch wenn eine Behandlung begonnen wurde. Keine dieser Reaktionen konnte als Cellulitis an der Injektionsstelle bezeichnet werden, und blieben damit auch vorübergehender Art. Allgemein wurden Reaktionen an der Impfstelle in klinischen Studien mit Rabipur häufig berichtet und die Daten nach Markteinführung bestätigen dies.
Zur Behandlung von Überempfindlichkeitsreaktionen, siehe "Warnhinweise und Vorsichtsmassnahmen" .
Die begonnene postexponentielle Prophylaxe sollte nicht wegen lokaler oder leichter systemischer Nebenwirkungen unterbrochen werden.
Pädiatrische Patienten
Die Häufigkeit, Art und Schwere der Nebenwirkungen bei Kindern ist entsprechend denen bei Erwachsenen zu erwarten.
Andere besondere Patientengruppen
Rabipur wurde nicht ausschliesslich in einer bestimmten Patientengruppe wie älteren Patienten, Patienten mit Nierenerkrankungen, Patienten mit Lebererkrankungen, älteren Patienten mit anderen Erkrankungen oder mit einem bestimmten Genotyp untersucht, da die Risikofaktoren bei allen Gruppen dieselben sind. Diese besonderen Gruppen wurden jedoch nicht explizit von den klinischen Studien mit Rabipur ausgeschlossen und es wurden keine klinisch relevanten Unterschiede (z.B. Art, Häufigkeit, Schweregrad oder Reversibilität von Nebenwirkungen oder die Notwendigkeit einer Kontrolle) beobachtet.
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
ÜberdosierungEs sind keine Symptome von Überdosierung bekannt.
Eigenschaften/WirkungenATC-Code
J07BG01
Wirkungsmechanismus
Keine Angaben.
Pharmakodynamik
Da Antikörpertiter langsam abfallen, sind Auffrischimpfungen erforderlich, um den Antikörpertiter über 0,5 IE/mL zu erhalten.
In klinischen Prüfungen rief eine Auffrischung mit Rabipur einen > 10-fachen Anstieg des geometrischen Mittels der Titer (GMT) bis zum Tag 30 hervor. Weiterhin wurde gezeigt, dass Personen, die zuvor mit einem HDC-Impfstoff (Human diploid cell culture Vaccine) immunisiert waren, eine schnelle anamnestische Antwort nach Auffrischung mit Rabipur entwickelten.
Jedoch konnte in klinischen Studien eine 100%ige Persistenz schützender Antikörpertiter (> 0,5 IE/mL) über einen Zeitraum von zwei Jahren nach Impfung mit Rabipur ohne zusätzliche Auffrischimpfung gezeigt werden.
Die Persistenz von Antikörpertitern über 14 Jahre wurde bei einer kleinen Gruppe (n = 28) von getesteten Personen gezeigt.
Dennoch muss der Bedarf und Zeitpunkt von Auffrischimpfungen unter Einbeziehung der offiziellen Empfehlungen im Einzelfall bewertet werden (siehe auch "Dosierung/Anwendung" ).
Klinische Wirksamkeit
Präexpositionelle Prophylaxe
In klinischen Studien mit ungeimpften Personen erreichten 99% einen schützenden Antikörpertiter (≥ 0,5 IE/mL) bis zum Tag 28 nach der Grundimmunisierung mit drei Gaben von Rabipur, die intramuskulär nach dem empfohlenen Impfschema verabreicht wurden.
Postexpositionelle Prophylaxe
In klinischen Studien rief Rabipur bei 98% der Patienten innerhalb von 14 Tagen und bei 99 – 100% der Patienten bis zum Tag 28 – 38 neutralisierende Antikörper (≥ 0,5 IE/mL) hervor, sofern das von der WHO empfohlene Impfschema von fünf i.m.-Injektionen mit je 1 mL an den Tagen 0, 3, 7, 14, 28 eingehalten wurde.
PharmakokinetikFür Impfstoffe können im Allgemeinen keine pharmakokinetischen Daten vorgelegt werden.
Absorption
Nicht zutreffend.
Distribution
Nicht zutreffend.
Metabolismus
Nicht zutreffend.
Elimination
Nicht zutreffend.
Präklinische DatenDaten aus präklinischen Studien mit einem Ein-Dosen-Schema, einem Mehrdosen-Schema und lokale Verträglichkeitsstudien erbrachten keine unerwarteten Befunde und keine Organtoxizität. Genotoxizitäts- und reproduktive Toxizitätsstudien wurden nicht durchgeführt.
Sonstige HinweiseInkompatibilitäten
Der Impfstoff darf nicht in der gleichen Spritze mit anderen Präparaten vermischt werden.
Beeinflussung diagnostischer Methoden
Eine Beeinflussung diagnostischer Methoden durch Rabipur ist nicht bekannt.
Haltbarkeit
Rabipur darf nur bis zu dem auf der Packung mit "EXP" bezeichneten Datum verwendet werden.
Besondere Lagerungshinweise
Im Kühlschrank (2-8°C) lagern. Nicht einfrieren.
Den Behälter im Umkarton aufbewahren, um den Inhalt vor Licht zu schützen.
Ausser Reichweite von Kindern aufbewahren.
Hinweise für die Handhabung
Der Impfstoff (lyophilisiertes Pulver) muss vor der Injektion mit dem beigefügten Lösungsmittel rekonstituiert und vorsichtig geschüttelt werden. Nach der Rekonstitution ist der Impfstoff sofort zu verwenden.
Der Impfstoff muss vor und nach Auflösen visuell auf Fremdpartikel oder Veränderung des Aussehens geprüft werden. Der Impfstoff darf bei Veränderung des Aussehens nicht verwendet werden. Nach der Rekonstitution des weissen, gefriergetrockneten Pulvers mit dem klaren und farblosen Lösungsmittel aus der Fertigspritze ergibt sich eine klare bis leicht opaleszente und farblose bis leicht pinke Lösung.
Zur Beschreibung des Impfstoffes siehe "Darreichungsform und Wirkstoffmenge pro Einheit" .
Gebrauchsanleitung für die Fertigspritze:
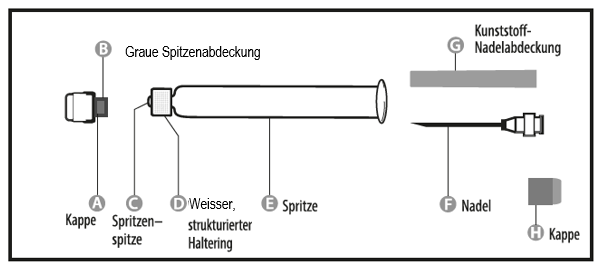
Schritt 1: Halten Sie die Spritze (E) mit einer Hand so, dass die Kappe nach
oben zeigt. Halten Sie die Spritze ausschliesslich am weissen, strukturierten
Haltering (D).
Schritt 2: Greifen Sie mit der anderen Hand die Kappe (A) und bewegen Sie sie
kräftig hin und her, um ihre Verbindung mit dem Haltering (D) abzubrechen.
Die Kappe nicht drehen.
Schritt 3: Ziehen Sie die Kappe (A) mit der daran befindlichen grauen
Spitzenabdeckung (B) ab. Berühren Sie dabei nicht die sterile Spritzenspitze
(C).
Anbringen der Nadel (diese Anleitung gilt für beide mitgelieferten Nadeln):
Schritt 1: Drehen Sie die Kappe (H) von einer der beiden identischen Nadeln
ab. Diese Nadel wird nun für die Rekonstitution verwendet. Entfernen Sie
nicht die Kunststoffabdeckung (G).
Schritt 2: Halten Sie die Spritze (E) mit einer Hand am weissen,
strukturierten Haltering (D). Setzen Sie mit der anderen Hand die Nadel (F)
auf und drehen Sie sie im Uhrzeigersinn, bis sie einrastet. Nach dem
Einrasten entfernen Sie die Kunststoffabdeckung (G) der Nadel. Die Spritze
ist nun einsatzbereit.
Rekonstitution des Impfstoffs mit Lösungsmittel in Fertigspritze:
Schritt 1: Lösen Sie den Impfstoff (weisses Pulver) mit dem klaren und farblosen Lösungsmittel aus der Fertigspritze unter vorsichtigem Schütteln auf. Es ergibt sich eine klare bis leicht opaleszente und farblose bis leicht pinke Lösung (siehe oben).
Die Durchstechflasche mit dem Impfstoff steht unter Unterdruck. Es wird empfohlen, nach der Rekonstitution die Spritze von der Nadel abzuschrauben, um den Unterdruck auszugleichen. Danach kann der Impfstoff mühelos aus der Durchstechflasche entnommen werden. Nicht empfehlenswert ist es, Überdruck anzuwenden, da Überdruck zu Problemen bei der Entnahme der korrekten Menge Impfstoff führt.
Da die Länge der Nadel nicht bis zum Boden der Durchstechflasche reicht, drehen Sie bitte die Durchstechflasche um und ziehen Sie die Nadel nah an den Stopfen zurück. So kann die gesamte Menge der Impfstofflösung aus der Durchstechflasche entnommen werden.
Schritt 2: Nach erfolgter Rekonstitution und Entnahme des gelösten Impfstoffes entfernen Sie die Kappe von der zweiten Nadel (wie in Schritt 1 für die Nadeln beschrieben) und ersetzen Sie die zur Rekonstitution verwendete Nadel durch die zweite Nadel oder eine andere geeignete Nadel für die Verabreichung. Verwenden Sie für die Rekonstitution und die Verabreichung nicht die gleiche Nadel.
Nicht verbrauchter Impfstoff oder Abfallmaterial sind entsprechend den nationalen Anforderungen zu beseitigen.
Zulassungsnummer00685 (Swissmedic).
PackungenPackung mit einer Durchstechflasche (lyophilisierter Impfstoff), einer Fertigspritze ohne Nadel (Lösungsmittel) und 2 separaten Nadeln. (B)
ZulassungsinhaberinBavarian Nordic Berna GmbH, 3098 KönizDomizil: Bavarian Nordic Berna GmbH, Thörishaus, Schweiz
Stand der InformationSeptember 2024
|

