ZusammensetzungWirkstoffe
Fentanyl.
Hilfsstoffe
Wirkstoffhaltige Schicht: Adhäsives Polyacrylat.
Trägerschicht: Folie aus Polyester/Ethylenvinylacetat-Copolymer.
Schutzfolie: Folie aus silikonisiertem Polyester.
Drucktinten (auf der Trägerschicht):
Durogesic Matrix 12 µg/h: Orange Drucktinte.
Durogesic Matrix 25 µg/h: Rote Drucktinte.
Durogesic Matrix 50 µg/h: Grüne Drucktinte.
Durogesic Matrix 75 µg/h: Blaue Drucktinte.
Durogesic Matrix 100 µg/h: Graue Drucktinte.
Darreichungsform und Wirkstoffmenge pro EinheitTransdermales Pflaster.
Durogesic Matrix 12* µg/h: 2,1 mg Fentanyl pro Pflaster 5,25 cm².
Durogesic Matrix 25 µg/h: 4,2 mg Fentanyl pro Pflaster 10,5 cm².
Durogesic Matrix 50 µg/h: 8,4 mg Fentanyl pro Pflaster 21,0 cm².
Durogesic Matrix 75 µg/h: 12,6 mg Fentanyl pro Pflaster 31,5 cm².
Durogesic Matrix 100 µg/h: 16,8 mg Fentanyl pro Pflaster 42 cm².
* Die tiefste Dosis wird als 12 µg/h bezeichnet (die tatsächliche Dosis beträgt jedoch 12,5 µg/h). Dies ermöglicht eine klare Unterscheidung zur Dosis von 125 µg/h, die verschrieben werden könnte, wenn mehrere Pflaster angewendet werden.
Indikationen/AnwendungsmöglichkeitenDurogesic Matrix ist zur Behandlung starker prolongierter Schmerzen, welche eine kontinuierliche, über einen längeren Zeitraum dauernde Opioid-Verabreichung erfordern und bei welchen nicht-opioide Analgetika und schwache Opioide ungenügend wirken, indiziert bei Patienten ab 2 Jahren.
Dosierung/AnwendungBehandlungsziele und Unterbrechung der Behandlung
Vor Beginn der Behandlung mit Durogesic Matrix sollte in Übereinstimmung mit den Leitlinien für die Schmerzbehandlung mit dem Patienten eine Behandlungsstrategie vereinbart werden, die die Behandlungsdauer und die Behandlungsziele umfasst. Während der Behandlung sollte ein regelmässiger Kontakt zwischen Arzt und Patient bestehen, um die Notwendigkeit einer Fortsetzung der Behandlung zu beurteilen, ein Absetzen des Arzneimittels in Erwägung zu ziehen und gegebenenfalls die Dosierung anzupassen. Wenn ein Patient die Behandlung mit Durogesic Matrix nicht länger benötigt, kann es ratsam sein, die Dosis schrittweise zu reduzieren, um Entzugserscheinungen zu vermeiden (siehe "Warnhinweise und Vorsichtsmassnahmen" ). Bei unzureichender Schmerzkontrolle sollte die Möglichkeit einer Gewöhnung (Toleranz) und eines Fortschreitens der Grunderkrankung in Betracht gezogen werden (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Bestimmen der Anfangsdosis
Die geeignete Anfangsdosis von Durogesic Matrix sollte auf dem aktuellen Opioid-Verbrauch des Patienten/der Patientin beruhen. Es wird empfohlen, Durogesic Matrix bei Patienten einzusetzen, welche eine Opioid-Toleranz aufweisen. Andere Faktoren, welche beachtet werden müssen, sind: aktueller allgemeiner und medizinischer Zustand des Patienten/der Patientin einschliesslich Körpergrösse, Alter, Grad des Schwächezustandes sowie Ausmass der Opioid-Toleranz.
Dosierung - Erwachsene
Opioid-naive Patienten
Die klinische Erfahrung mit Durogesic Matrix bei opioid-naiven Patienten ist limitiert. Wird bei einem opioid-naiven Patienten eine Therapie mit Durogesic Matrix als geeignet erachtet, wird empfohlen, diese Patienten mit niederen Dosen von schnell freisetzenden Opioiden (z.B. Morphin, Hydromorphon, Oxycodon, Tramadol und Codein) zu titrieren, um eine äquianalgetische Dosierung zu erhalten, die Durogesic Matrix mit einer Freisetzungsrate von 12 oder 25 µg/h entspricht. Die Patienten können dann auf Durogesic Matrix 12 oder 25 µg/h umgestellt werden.
Anschliessend kann die Dosis, wenn nötig, in Schritten von 12 oder 25 µg/h nach oben oder unten titriert werden, um je nach Wirkung und abhängig vom Bedarf zusätzlicher Schmerzmittel, die tiefste geeignete Dosis zu erzielen (siehe unten "Umrechnung der äquianalgetischen Potenz" ). (Siehe auch "Warnhinweise und Vorsichtsmassnahmen" - "Opioid-naive Patienten und Patienten, die nicht opioid-tolerant sind" ).
Opioid-tolerante Patienten
Um opioid-tolerante Patienten von oral oder parenteral verabreichten Opioiden auf Durogesic Matrix umzustellen, soll gemäss untenstehenden Angaben "Umrechnung der äquianalgetischen Potenz" verfahren werden. Anschliessend kann die Dosis, wenn nötig, in Schritten von 12 oder 25 µg/h nach oben oder unten titriert werden, um je nach Wirkung und abhängig vom Bedarf zusätzlicher Schmerzmittel, die tiefste geeignete Dosis zu erzielen.
Umrechnung der äquianalgetischen Potenz
1.Berechnen Sie den analgetischen Bedarf der vorangegangenen 24 h.
2.Rechnen Sie diese Menge mit Hilfe von Tabelle 1 auf die äquianalgetische orale Morphindosis um. Für die analgetische Wirkung gelten alle intramuskulären und oralen Dosen auf dieser Tabelle als äquivalent zu 10 mg intramuskulärem Morphin.
3.Um die Dosisstärke von Durogesic Matrix abzuleiten, die dem berechneten analgetischen Bedarf der vorangegangenen 24 h umgerechnet auf die äquianalgetische Morphindosis entspricht, verwenden Sie Tabelle 2 oder 3 wie folgt:
a.Tabelle 2 gilt für Erwachsene Patienten, welche auf eine andere Opioid-Therapie wechseln oder von einer anderen Opioid-Therapie umgestellt werden müssen (der Umrechnungsfaktor von oralem Morphin auf transdermales Fentanyl entspricht etwa 150:1).
b.Tabelle 3 gilt für Erwachsene Patienten mit einer stabilen und gut tolerierten Opioid-Therapie (der Umrechnungsfaktor von oralem Morphin auf transdermales Fentanyl entspricht etwa 100:1).
Tabelle 1: Umrechnung der äquianalgetischen Potenz
Name des Wirkstoffes Äquianalgetische Dosis (mg)
intramuskulär* oral
Morphin 10 30 (bei wiederholter Gabe)**
Hydromorphon 1,5 7,5
Methadon 10 20
Oxycodon 15 30
Levorphanol 2 4
Oxymorphon 1 10 (rektal)
Diamorphin 5 60
Pethidin 75 –
Codein 130 200
Buprenorphin 0,4 0,8 (lingual)
Tramadol 100 120
* Die Werte beruhen auf Studien mit Einzeldosen, bei denen eine intramuskuläre Dosis jedes aufgeführten Arzneimittels mit Morphin verglichen wurde, um die relative Potenz zu bestimmen. Die oralen Dosen werden empfohlen, wenn ein Patient von einer parenteralen auf eine orale Behandlung umgestellt wird.
** Die orale/intramuskuläre Potenzangabe für Morphin beruht auf klinischen Erfahrungen bei Patienten mit chronischen Schmerzen.
Referenz: Nach Foley, K.M.: The treatment of cancer pain. N Engl J Med 1985; 313 (2): 84–95 und McPherson ML. Introduction to opioid conversion calculations. In: Demystifying Opioid Conversion Calculations: A Guide for Effective Dosing. Bethesda, MD: American Society of Health-System Pharmacists; 2010: 1-15.
Tabelle 2: Empfohlene Erstdosierung für Durogesic Matrix anhand der täglichen oralen Morphindosis*
Orales Morphin für 24 h (mg/Tag) Durogesic-Dosis (µg/h)
<90 12
90–134 (für Erwachsene) 25
135–224 50
225–314 75
315–404 100
405–494 125
495–584 150
585–674 175
675–764 200
765–854 225
855–944 250
945–1034 275
1035–1124 300
* In klinischen Studien wurden diese Bereiche einer täglichen oralen Morphindosis als Basis für die Umrechnung auf Durogesic Matrix verwendet.
Tabelle 3: Empfohlene Erstdosierung für Durogesic Matrix basierend auf der täglichen oralen Morphindosis (für Patienten, mit einer stabilen und gut tolerierten Opioid-Therapie)
Orales Morphin für 24 h (mg/Tag) Durogesic-Dosis (µg/h)
<44 12
45–89 25
90–149 50
150–209 75
210–269 100
270–329 125
330–389 150
390–449 175
450–509 200
510–569 225
570–629 250
630–689 275
690–749 300
Die Umrechnungstabellen 1, 2 und 3 sollten nicht zur Konvertierung von Durogesic Matrix zu anderen Therapien verwendet werden, um eine Überschätzung der neuen analgetischen Dosis und die potentielle Überdosierung zu vermeiden.
Eine vorgängige Analgetika Therapie sollte zum Zeitpunkt der ersten Applikation des transdermalen Pflasters bis zum Erreichen der analgetischen Wirksamkeit von Durogesic Matrix langsam ausgeschlichen werden. Bei Ersteinstellung und Umstellung von anderen Analgetika kann der maximale analgetische Effekt erst nach ca. 24 Stunden beurteilt werden, da die Fentanyl-Spiegel im Blut langsam ansteigen.
Behandlung einer allfälligen Entzugssymptomatik
Treten nach Umstellen von einem anderen hochpotenten Opioid auf Durogesic Matrix Symptome wie Übelkeit, Erbrechen, Durchfall, Angstzustände und Gänsehaut auf, so wird empfohlen, dem Patienten unter sorgfältiger ärztlicher Kontrolle ein nicht retardiertes Morphin-Präparat als Notfallmedikation zu geben, um eine mögliche Entzugssymptomatik zu coupieren.
Dosisfindung und Erhaltungstherapie
Allgemein
-Das Pflaster ist alle 72 Stunden zu ersetzen.
-Falls das Pflaster vor Ablauf von 72 Stunden ersetzt werden muss (weil es z.B. abgefallen ist), ist ein Pflaster derselben Stärke an einer anderen Hautstelle anzubringen. Dies kann zu erhöhten Serumkonzentrationen führen (siehe "Pharmakokinetik" ), daher muss der Patient engmaschig überwacht werden.
-Für Dosen von über 100 µg/h kann mehr als ein Durogesic Matrix Pflaster verwendet werden.
-Es ist möglich, dass ein Patient von Zeit zu Zeit während der Behandlung eine zusätzliche Dosis eines kurzwirksamen Analgetikums benötigt, um akute Schmerzen zu coupieren. Bei manchen Patienten sind unter Umständen zusätzliche Opioide oder eine andere Opioid-Verabreichungsart erforderlich, wenn die Durogesic-Dosis 300 µg/h übersteigt.
Anbringung des ersten Pflasters
Wenn die Analgesie nach der ersten Anbringung nicht ausreichend ist:
-Das Durogesic Matrix Pflaster nach 48 Stunden durch ein Pflaster derselben Dosis ersetzen ODER
-Die Dosis erhöhen, wenn nach 72 Stunden ein neues Pflaster appliziert wird (siehe "Dosistitration" unten).
Dosistitration
-Die Dosis ist individuell auf der Grundlage der durchschnittlichen täglichen Anwendung ergänzender Analgetika zu titrieren, bis das Gleichgewicht zwischen analgetischer Wirkung und Verträglichkeit erreicht ist.
-Für die Dosistitration ist eine Stärke von 12 µg/h erhältlich. Die Dosistitration erfolgt normalerweise in Schritten von 12 µg/h oder 25 µg/h, wobei allerdings der Bedarf nach ergänzender Analgesie (orales Morphin 45 mg/Tag entspricht Durogesic Matrix 12 µg/h, orales Morphin 90 mg/Tag entspricht Durogesic Matrix 25 µg/h) und der Schmerzstatus des Patienten zu berücksichtigen sind.
-Nach einer Dosiserhöhung kann es bis zu 6 Tage dauern, bis der Patient das Äquilibrium in der neuen Dosisstufe erreicht hat. Nach einer Dosiserhöhung sollten die Patienten daher zwei der höher dosierten Pflaster jeweils 72 Stunden lang tragen, bevor die Dosis weiter erhöht wird.
Erhaltungstherapie
-Während der Erhaltungstherapie gelten die vorstehend unter "Allgemein" beschriebenen Richtlinien.
Dosierung - Pädiatrie
Durogesic Matrix sollte nur bei opioid-toleranten pädiatrischen Patienten (Alter 2 bis 16 Jahre) eingesetzt werden, wenn diese zuvor mit mindestens 30 mg oralem Morphinäquivalent pro Tag behandelt worden sind. Die Umstellung pädiatrischer Patienten von oralen oder parenteralen Opioiden auf Durogesic Matrix soll gemäss der Tabelle 1 "Umrechnung der äquianalgetischen Potenz" und der Tabelle 4 "Empfohlene Durogesic-Dosis anhand der täglichen oralen Morphindosis" erfolgen.
Tabelle 4: Empfohlene Durogesic-Dosis anhand der täglichen oralen Morphindosis
Orales Morphin für 24 h (mg/Tag) Durogesic-Dosis (µg/h)*
30–44 12
45–134 25
* Die Umrechnung auf Durogesic Dosen von mehr als 25 µg/h ist bei pädiatrischen und erwachsenen Patienten gleich (siehe Tabelle 2).
Absetzen von Durogesic Matrix
Muss Durogesic Matrix abgesetzt werden, ist die Ersatzbehandlung mit anderen Opioiden in einer niedrigen Dosis aufzunehmen, die dann allmählich erhöht wird. Der Grund dafür besteht darin, dass die Fentanylspiegel nach dem Entfernen des Durogesic Matrix Pflasters nur langsam absinken. Nach Entfernung des Pflasters sinken die Serumkonzentrationen von Fentanyl graduell mit einer mittleren terminalen Halbwertszeit von 17-25 Stunden. Eine Opioid-Analgesie sollte allgemein langsam abgesetzt werden, um Entzugssymptomen vorzubeugen. Es wurde berichtet, dass das rasche Absetzen von Opioid-Analgetika bei Patienten mit physischer Opioid-Abhängigkeit zu schwerwiegenden Entzugssymptomen und unkontrolliertem Schmerz führte.
Nach einer Umstellung, bei abruptem Abbruch der Therapie oder Dosisanpassung ist es möglich, dass bei gewissen Patienten Opioid-Entzugssymptome (siehe "Unerwünschte Wirkungen" ) auftreten können.
Spezielle Dosierungsanweisungen
Bei Leberinsuffizienz, Niereninsuffizienz sowie bei älteren Patienten und Kindern (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Art der Anwendung
Anwendung und Wechseln der Pflaster
Die Patienten sollen auf folgendes hingewiesen werden:
-Sich notieren, wann das Pflaster appliziert worden ist (Tag, Datum und Uhrzeit), um nicht zu vergessen, wann es gewechselt werden muss.
-Jedes Pflaster enthält eine ausreichende Wirkstoffmenge für 3 Tage (72 Stunden).
-Das Pflaster ist alle drei Tage zu wechseln.
-Das alte Pflaster ist immer zuerst zu entfernen, bevor ein neues Pflaster angebracht wird.
-Das Pflaster ist alle 3 Tage (72 Stunden) immer zur selben Uhrzeit zu wechseln.
-Wenn mehrere Pflaster angewendet werden, müssen alle Pflaster zur selben Zeit gewechselt werden.
Alle Patienten müssen darauf aufmerksam gemacht werden, dass Kontakte der Durogesic Matrix Pflasterstelle mit direkten äusseren Wärmequellen (Wärmewickel, elektrische Heizdecken, heizbare Wasserbetten, Hitzelampen, Solarien, Wärmeflaschen, ausgedehnte heisse Bäder, Sauna, heisse Whirlpool-Bäder usw.) unbedingt zu vermeiden sind. Das Pflaster sollte nicht intensiver Sonnenbestrahlung ausgesetzt werden.
Applikationsstelle
-Das Pflaster soll nicht zweimal hintereinander an derselben Stelle angebracht werden.
-Durogesic Matrix Pflaster sind auf einer flachen, gesunden, möglichst faltenfreien, nicht irritierten und nicht bestrahlten Hautstelle des Oberkörpers oder der Oberarme anzubringen.
Kinder
-Bei Kindern ist das Pflaster immer am oberen Rücken anzubringen, wo es für das Kind schwer erreichbar ist und vom Kind nicht entfernt werden kann.
-Es soll möglichst häufig überprüft werden, ob das Pflaster noch auf der Haut klebt.
-Es ist wichtig, dass das Kind das Pflaster nicht entfernt und es in den Mund nimmt, da dies lebensbedrohlich oder sogar tödlich sein könnte.
-Das Kind ist sehr engmaschig 48 Stunden lang zu überwachen, nachdem:
das erste Pflaster angebracht worden ist;
ein Pflaster mit höherer Dosis angebracht worden ist.
Möglicherweise dauert es einige Zeit, bis das Pflaster seine maximale Wirkung entfaltet. Es kann daher sein, dass das Kind parallel andere Schmerzmittel benötigt, bevor die Pflaster wirksam werden.
Anbringen eines Pflasters
Schritt 1: Vorbereitung der Haut
-Haare an der betreffenden Stelle (nicht behaarte Stellen sind vorzuziehen) müssen vorher geschnitten (nicht rasiert, um Hautirritationen vorzubeugen) werden.
-Vor dem Anbringen von Durogesic Matrix darf die betreffende Hautstelle, sofern dies notwendig ist, nur mit Wasser gereinigt werden. Seifen, Öle, Lotionen und andere Substanzen, welche die Haut reizen oder ihre Eigenschaften verändern könnten, sind zu vermeiden.
-Die Haut muss vollkommen trocken sein, bevor das Pflaster angebracht wird.
Schritt 2: Öffnen des Beutels
-Durogesic Matrix sollte sofort nach der Entnahme aus der verschlossenen Packung angebracht werden.
-Zur Entnahme des Pflasters wird der Schutzbeutel wie folgt geöffnet: Den Beutel bei der Markierung am Rand (wird durch einen Pfeil auf dem Etikett des Pflasters angezeigt) ca. 2 mm einschneiden und anschliessend vorsichtig von Hand entlang der Ränder aufreissen.
-Das Pflaster ist vor der Anwendung auf etwaige Beschädigungen zu überprüfen. Pflaster, welche zerschnitten, geteilt oder in irgendeiner Weise beschädigt sind, sollen nicht verwendet werden.
-Beutel wie Buchseiten auseinander klappen und das Pflaster entnehmen.
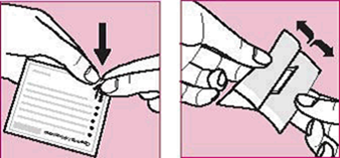
-Das Pflaster klebt auf einer grösseren Schutzfolie, die zum leichteren Entfernen s-förmig gekerbt ist. Die eine Hälfte der Schutzfolie von der Rückseite des Pflasters wird abgezogen. Der freigelegte Teil des Pflasters kann nun auf die ausgewählte Hautstelle geklebt werden. Die zweite Hälfte der Schutzfolie kann entfernt werden.
Schritt 3: Abziehen und Andrücken
-Das Berühren der klebenden Seite des Pflasters ist zu vermeiden.
-Das Pflaster wird für mindestens 30 Sekunden mit der flachen Hand fest auf die Haut gedrückt.
-Es ist darauf zu achten, dass die Ränder des Pflasters gut angedrückt sind. Die Schutzfolie kann mit dem Hausmüll entsorgt werden.
-Danach sind die Hände mit Wasser zu waschen (keine Seife).
Schritt 4: Entsorgung des Pflasters (siehe auch "Sonstige Hinweise" - "Entsorgung der Pflaster" )
-Das Pflaster sofort nach dem Entfernen in der Mitte umklappen, sodass die klebrigen Seiten aneinanderhaften.
-Das Pflaster zurück in den Originalbeutel geben und nach Anweisung des Apothekers bzw. der Apothekerin entsorgen.
-Nicht benutzte Pflaster sollten in der Apotheke (im Krankenhaus) zurückgegeben werden.
-Die Pflaster für Kinder unzugänglich aufbewahren - auch benutzte Pflaster enthalten noch eine gewisse Menge an Wirkstoff, der für Kinder schädlich oder sogar tödlich sein kann.
-Die Hände nach dem Anfassen des Pflasters mit Wasser waschen (keine Seife).
KontraindikationenDurogesic Matrix ist kontraindiziert bei Patienten mit bekannter Überempfindlichkeit auf Fentanyl oder auf die im Pflaster enthaltenen Hilfsstoffe.
Durogesic Matrix darf nicht zur Behandlung von akuten oder postoperativen Schmerzen eingesetzt werden, da bei kurzdauernder Anwendung keine Gelegenheit zu einer Anpassung der Dosis besteht und eine schwerwiegende oder gar lebensgefährliche Hypoventilation/Atemdepression eintreten kann.
Durogesic Matrix ist kontraindiziert bei Patienten mit schwerwiegender Atemdepression.
Warnhinweise und VorsichtsmassnahmenDurogesic Matrix sollte nur durch Ärzte mit Erfahrung in der Anwendung von potenten Opiaten in der Schmerzbehandlung verwendet werden.
Die Anwendung von Opioid-haltigen Arzneimitteln mit verzögerter Freisetzung, wozu auch Fentanyl-haltige Pflaster gehören, ist mit einem erhöhten Risiko verbunden. Die Gründe liegen in der relativ hohen Wirkstoffmenge der retardierten Formen, in der kleinen therapeutischen Breite des Wirkstoffes und den individuell unterschiedlichen, dosislimitierenden Konzentrationsgradienten zwischen den Pflastern und der Haut.
Bei einem Wechsel zwischen verschiedenen Fentanyl-haltigen, transdermalen Systemen ist zur Sicherstellung der kontinuierlichen Schmerzstillung und Sicherheit eine zusätzliche ärztliche Überwachung der Patienten angeraten, d.h. eine klinische Beurteilung und allenfalls eine Dosisanpassung wie bei der Neueinstellung.
Patienten, bei denen schwerwiegende unerwünschte Wirkungen auftraten, müssen mindestens 24 Stunden, oder je nach klinischen Symptomen länger, nach dem Entfernen von Durogesic Matrix überwacht werden, da die Serumkonzentrationen von Fentanyl nur langsam sinken (die mittlere terminale Halbwertszeit beträgt 17-25 Stunden).
In sehr seltenen Fällen wurden im Zusammenhang mit Durogesic Matrix schwerwiegende, lebensbedrohliche unerwünschte Wirkungen (Hypoventilation, Koma) gemeldet (siehe "Überdosierung" ).
Das Durogesic Matrix Pflaster darf nicht halbiert oder zerschnitten werden. Daten über zerschnittene oder halbierte Pflaster liegen nicht vor.
Opioid-naive Patienten und Patienten, die nicht opioid-tolerant sind
Wenn Durogesic Matrix als initiale Opioid-Therapie bei opioid-naiven Patienten verwendet wurde, wurde dessen Gebrauch in sehr seltenen Fällen mit schwerwiegender Atemdepression und/oder Tod in Verbindung gebracht.
Auch wenn für die Ersteinstellung von opioid-naiven Patienten die tiefste Durogesic Matrix Dosis verwendet wird, ist eine schwerwiegende oder lebensgefährliche Hypoventilation möglich, insbesondere bei älteren Patienten oder solchen mit eingeschränkter Leber- oder Nierenfunktion. Die Tendenz zur Toleranzentwicklung ist individuell sehr verschieden.
Es wird empfohlen, Durogesic Matrix bei Patienten einzusetzen, die eine Opioid-Toleranz gezeigt haben (siehe auch "Dosierung/Anwendung" ).
Arzneimittelabhängigkeit und Missbrauchspotenzial
Unter der wiederholten Anwendung von Opioiden kann sich eine Toleranzentwicklung und physische und/oder psychische Abhängigkeit entwickeln. Nach Anwendung von Opioiden kann eine iatrogene Abhängigkeit auftreten. Durogesic Matrix kann, wie andere Opioide missbraucht werden, und alle Patienten, die Opioide erhalten, sind auf Anzeichen von Missbrauch und Sucht zu überwachen. Patienten mit erhöhtem Risiko für Opioid-Missbrauch können dennoch angemessen mit Opioiden behandelt werden, diese Patienten müssen jedoch zusätzlich auf Anzeichen von Falschanwendung, Missbrauch oder Sucht überwacht werden. Die wiederholte Anwendung von Durogesic Matrix kann zu einer Opioidgebrauchsstörung führen. Missbrauch oder absichtliche Falschanwendung von Durogesic Matrix kann Überdosierung und/oder Tod zur Folge haben. Das Risiko für die Entwicklung einer Opioidgebrauchsstörung ist erhöht bei Patienten mit Substanzgebrauchsstörungen (einschliesslich Alkoholgebrauchsstörung) in der persönlichen oder familiären (Eltern oder Geschwister) Vorgeschichte, bei Rauchern oder bei Patienten mit anderen psychischen Erkrankungen (z.B. Major Depression, Angststörungen und Persönlichkeitsstörungen) in der Anamnese. Die Patienten müssen auf Anzeichen eines Suchtverhaltens (drug-seeking behaviour) überwacht werden (z.B. zu frühe Nachfrage nach Folgerezepten). Hierzu gehört auch die Überprüfung von gleichzeitig angewendeten Opioiden und psychoaktiven Arzneimitteln (wie Benzodiazepinen). Bei Patienten mit Anzeichen und Symptomen einer Opioidgebrauchsstörung sollte die Konsultation eines Suchtspezialisten in Betracht gezogen werden.
Es wurde berichtet, dass das rasche Absetzen von Durogesic Matrix bei Patienten mit physischer Opioid-Abhängigkeit zu schwerwiegenden Entzugssymptomen und unkontrolliertem Schmerz führen kann. Bei Patienten mit physischer Opioid-Abhängigkeit darf Durogesic Matrix nicht abrupt abgesetzt werden (siehe "Dosierung/Anwendung" - "Absetzen von Durogesic Matrix" ).
Atemdepression
Wie bei allen Opioiden besteht ein Risiko für eine klinisch relevante Atemdepression im Zusammenhang mit der Anwendung von Durogesic Matrix. Eine Atemdepression kann, wenn sie nicht sofort erkannt und behandelt wird, zu Atemstillstand und Tod führen. Die Behandlung einer Atemdepression umfasst je nach klinischem Zustand des Patienten eine engmaschige Beobachtung, unterstützende Massnahmen und die Verabreichung von Opioidantagonisten. Eine schwerwiegende, lebensbedrohliche oder tödliche Atemdepression kann zu jedem Zeitpunkt der Therapie auftreten, das Risiko ist zu Beginn der Therapie oder nach einer Dosiserhöhung am grössten.
Eine Atemdepression kann auch weiterbestehen, nachdem das Durogesic Matrix Pflaster entfernt worden ist.
Schlafbezogene Atemstörungen
Opioide können schlafbezogene Atemstörungen einschliesslich zentraler Schlafapnoe (ZSA) und schlafbezogener Hypoxämie verursachen (siehe "Unerwünschte Wirkungen" ). Die Anwendung von Opioiden geht mit einer dosisabhängigen Erhöhung des Risikos für eine zentrale Schlafapnoe einher. Bei Patienten, mit zentraler Schlafapnoe sollte eine Verringerung der Opioid- Gesamtdosis in Betracht gezogen werden (siehe "Dosierung/Anwendung" - "Absetzen von Durogesic Matrix" ).
Chronische Lungenkrankheiten
Durogesic Matrix kann bei Patienten mit einer chronisch-obstruktiven oder anderen Lungenkrankheiten gehäuft schwere unerwünschte Wirkungen hervorrufen. Bei solchen Patienten können die Opioide den Atemantrieb vermindern und den Widerstand der Atemwege erhöhen.
Affektionen des Zentralnervensystems, einschliesslich erhöhten intrakraniellen Druckes
Durogesic Matrix darf bei Patienten, die möglicherweise besonders empfindlich auf intrakranielle Wirkungen einer CO2-Retention sind – z.B. Patienten mit erhöhtem intrakraniellem Druck, mit getrübtem Bewusstsein oder im Koma – nur unter grösster Vorsicht verwendet werden. Dies gilt ebenfalls für Patienten mit Hirntumoren.
Herzkrankheiten
Fentanyl kann eine Bradykardie verursachen und darf deshalb bei Patienten mit Bradyarrhythmien nur unter grösster Vorsicht verwendet werden.
Leberfunktionsstörungen
Da Fentanyl in der Leber zu inaktiven Metaboliten abgebaut wird, könnten Leberfunktionsstörungen seine Elimination verzögern. Wenn Patienten mit Leberfunktionsstörungen Durogesic Matrix erhalten, sollten sie sorgfältig auf Zeichen einer Fentanyl-Toxizität überwacht werden; gegebenenfalls muss die Durogesic-Dosis reduziert werden (siehe "Pharmakokinetik" ).
Spasmus des Sphincter Oddi/Pankreatitis
Opioide können eine Funktionsstörung und einen Spasmus des Sphincter Oddi verursachen, wodurch der intrabiliäre Druck zunimmt und das Risiko für Gallenwegsymptome und Pankreatitis steigt.
Nierenfunktionsstörungen
Weniger als 10% des Fentanyls werden unverändert über die Nieren ausgeschieden, und im Gegensatz zu Morphin sind keine aktiven Metaboliten bekannt, die über die Nieren ausgeschieden werden. Wenn Patienten mit Niereninsuffizienz Durogesic Matrix erhalten, sollten sie sorgfältig auf Zeichen einer Fentanyl-Toxizität überwacht werden; gegebenenfalls muss die Durogesic-Dosis reduziert werden. Auch wenn nicht zu erwarten ist, dass eine Niereninsuffizienz die Elimination von Fentanyl in klinisch relevantem Ausmass beeinflusst, wird zur Vorsicht geraten, weil die Pharmakokinetik von Fentanyl bei dieser Patientenpopulation nicht untersucht worden ist (siehe "Pharmakokinetik" ).
Eine Behandlung ist nur dann in Betracht zu ziehen, wenn der Nutzen die Risiken überwiegt.
Nebenniereninsuffizienz
Opioide können eine reversible Nebenniereninsuffizienz hervorrufen, die eine Überwachung und Glukokortikoid-Ersatztherapie erfordert. Symptome der Nebenniereninsuffizienz können u.a. folgendes umfassen: Übelkeit, Erbrechen, Appetitverlust, Müdigkeit, Schwäche, Schwindel oder niedrigen Blutdruck.
Verminderte Sexualhormone und erhöhtes Prolaktin
Die Langzeitanwendung von Opioiden kann mit erniedrigten Sexualhormon-Spiegeln und einem erhöhten Prolaktinspiegel verbunden sein. Die Symptome beinhalten verminderte Libido, Impotenz oder Amenorrhoe.
Fieber/äusserliche Wärmeeinflüsse
Gemäss einem pharmakokinetischen Modell könnten die Serumkonzentrationen von Fentanyl um ungefähr ein Drittel zunehmen, wenn die Hauttemperatur auf 40 °C ansteigt. Patienten mit Fieber müssen deshalb im Hinblick auf opioide Nebenwirkungen überwacht werden; gegebenenfalls muss die Durogesic-Dosis entsprechend angepasst werden. Es besteht die Möglichkeit von temperaturabhängigen Erhöhungen der Fentanyl-Freigabe, was zu Überdosierung und Tod führen kann. Eine klinische Pharmakologie- Studie bei gesunden Erwachsenen zeigte, dass die Anwendung von Wärme über dem Durogesic Matrix Pflaster die mittleren Fentanyl AUC Werte um 120% und die mittleren Cmax Werte um 61% erhöhte. Alle Patienten müssen darauf aufmerksam gemacht werden, dass Kontakte der Durogesic Matrix Pflasterstelle mit direkten äusseren Wärmequellen (Wärmewickel, elektrische Heizdecken, heizbare Wasserbetten, Hitzelampen, Solarien, Wärmeflaschen, ausgedehnte heisse Bäder, Sauna, heisse Whirlpool-Bäder usw.) unbedingt zu vermeiden sind. Das Pflaster sollte nicht intensiver Sonnenbestrahlung ausgesetzt werden.
Serotonin-Syndrom
Vorsicht ist geboten, wenn Durogesic Matrix gleichzeitig mit Arzneimitteln appliziert wird, die serotonerge Neurotransmittersysteme beeinflussen.
Bei gleichzeitiger Anwendung serotonerger Arzneimittel wie beispielsweise selektiver Serotonin-Wiederaufnahme-Hemmer (SSRI) und Serotonin-Noradrenalin-Wiederaufnahme-Hemmer (SNRI) und von Arzneimitteln, die den Serotonin-Stoffwechsel beeinträchtigen (einschliesslich Monoaminoxidasehemmern [MAO-Hemmer]) (siehe "Interaktionen" ), kann sich, auch bei Anwendung der empfohlenen Dosis, ein potenziell lebensbedrohliches Serotonin-Syndrom entwickeln.
Ein Serotonin-Syndrom kann sich in Form von Veränderungen des Geisteszustands (z.B. Erregtheit, Halluzinationen, Koma), einer autonomen Instabilität (z.B. Tachykardie, Blutdruckschwankungen, Hyperthermie), neuromuskulären Anomalien (z.B. Hyperreflexie, Koordinationsschwäche, Steifheit) und/oder gastrointestinalen Symptomen (z.B. Übelkeit, Erbrechen, Durchfall) äussern. Bei Verdacht auf Vorhandensein eines Serotonin-Syndroms muss die Behandlung mit Durogesic Matrix sofort abgesetzt werden.
Gleichzeitige Anwendung mit zentral dämpfenden Substanzen
Die gleichzeitige Anwendung von Opioiden mit Benzodiazepinen oder anderen zentral dämpfenden Substanzen kann zu starker Sedierung, Atemdepression, Koma und Tod führen. Aufgrund dieser Risiken dürfen Opioide und Benzodiazepine oder andere zentral dämpfende Arzneimittel nur an Patienten, für die keine alternative Behandlungsoption in Frage kommt, begleitend verabreicht werden. Wird entschieden, Durogesic Matrix begleitend zu Benzodiazepinen oder anderen zentral dämpfenden Arzneimitteln zu verschreiben, sind die jeweils niedrigste wirksame Dosierung und eine minimale Dauer der gleichzeitigen Anwendung zu wählen. Die Patienten müssen engmaschig auf Anzeichen und Symptome von Atemdepression und Sedierung überwacht werden (siehe "Interaktionen" ).
Interaktionen mit CYP3A4-Inhibitoren
Der gleichzeitige Gebrauch von Durogesic Matrix mit CYP3A4-Inhibitoren können in einer Erhöhung der Fentanyl Plasma-Konzentration resultieren. Dies könnte die therapeutische Wirkung sowie auch die unerwünschten Wirkungen verstärken und verlängern, was zu einer schwerwiegenden Atemdepression führen könnte. In einer solchen Situation sind engmaschige Überwachung und Beobachtung angebracht. Aus diesem Grund ist der gleichzeitige Gebrauch von transdermalem Fentanyl und CYP3A4-Inhibitoren nicht empfohlen, ausser bei engmaschiger Überwachung des Patienten. Speziell jene Patienten, die Durogesic Matrix in Kombination mit CYP 3A4-Inhibitoren erhalten, sollten auf Anzeichen einer Atemdepression überwacht und wenn nötig, sollte die Dosis angepasst werden (siehe "Interaktionen" ).
Versehentliche Exposition
Die Patienten und ihre Betreuungspersonen müssen darüber in Kenntnis gesetzt werden, dass Durogesic Matrix einen Wirkstoff in einer Menge enthält, die tödlich sein kann, dies gilt besonders für Kinder. Patienten und ihre Betreuungspersonen müssen darauf hingewiesen werden, alle Dosiereinheiten für Kinder unerreichbar aufzubewahren und angebrochene oder nicht verwendete Dosiereinheiten ordnungsgemäss zu entsorgen.
Unbeabsichtigte Übertragung eines Durogesic Matrix Pflasters auf die Haut eines Nicht-Pflaster-Trägers (insbesondere auf ein Kind) bei engem Körperkontakt, wie z.B. Schlafen im gleichen Bett kann zu einer Opioid-Überdosierung beim Nicht-Pflaster-Träger führen. Patienten sollten darauf hingewiesen werden, dass das übertragene Pflaster sofort von der Haut des Nicht-Pflaster-Trägers entfernt werden muss, wenn eine versehentliche Pflaster-Übertragung erfolgt (siehe "Überdosierung" ).
Magen-Darm-Trakt
Opioide erhöhen den Tonus und verringern die vorantreibenden Kontraktionen der glatten Muskulatur des Magen-Darm-Traktes. Die resultierende Verlängerung der Transitzeit im Magen-Darm-Trakt kann verantwortlich sein für die verstopfende Wirkung von Fentanyl. Patienten sollten über Massnahmen zur Verhinderung der Verstopfung beraten werden, und der prophylaktische Einsatz von Abführmitteln sollte in Betracht gezogen werden.
Besondere Vorsicht ist bei Patienten mit chronischer Verstopfung geboten. Wenn eine Darmparalyse vorhanden ist oder vermutet wird, sollte die Behandlung mit Durogesic Matrix gestoppt werden.
Anwendung bei älteren Patienten
Daten aus Studien mit intravenös verabreichtem Fentanyl lassen darauf schliessen, dass bei älteren Patienten die Clearance geringer und die Halbwertszeit verlängert sein kann; zudem können sie auf das Arzneimittel empfindlicher reagieren als jüngere Patienten.
Wenn ältere Patienten Durogesic Matrix erhalten, müssen sie sorgfältig auf Zeichen einer Fentanyl-Toxizität überwacht werden; gegebenenfalls muss die Durogesic-Dosis reduziert werden (siehe "Pharmakokinetik" ).
Anwendung bei Kindern
Durogesic Matrix sollte nicht bei opioid-naiven pädiatrischen Patienten eingesetzt werden (siehe "Dosierung/Anwendung" ). Eine schwerwiegende oder lebensbedrohende Hypoventilation kann unabhängig von der verabreichten Dosis von Durogesic Matrix auftreten. Die Anwendung von Durogesic Matrix bei Kindern unter 2 Jahren wurde nicht untersucht. Durogesic Matrix sollte nur bei opioid-toleranten pädiatrischen Patienten ab 2 Jahren eingesetzt werden (siehe "Dosierung/Anwendung" ). Damit das Pflaster von kleinen Kindern nicht eigenständig entfernt und verschluckt werden kann, ist bei der Auswahl der Applikationsstelle Vorsicht geboten (siehe "Dosierung/Anwendung" - "Art der Anwendung" ). Das Haften des Pflasters sollte daher sorgfältig überprüft werden.
Neonatales Opioidentzugssyndrom
Die längere Anwendung von Durogesic Matrix in der Schwangerschaft kann zu einem neonatalen Opioidentzugssyndrom führen, das potenziell lebensbedrohlich ist, wenn es nicht rechtzeitig erkannt und behandelt wird. Die Therapie sollte gemäss Protokollen erfolgen, die von Neonatologie-Experten entwickelt wurden. Ist der Einsatz von Opioiden bei einer Schwangeren über einen längeren Zeitraum notwendig, weisen Sie die Patientin auf das Risiko des neonatalen Opioidentzugssyndroms hin und stellen Sie sicher, dass die geeignete Behandlung gegebenenfalls zur Verfügung steht.
Hyperalgesie
Opioid-induzierte Hyperalgesie (OIH) tritt auf, wenn ein Opioid-Analgetikum paradoxerweise eine Zunahme der Schmerzen oder eine Steigerung der Schmerzempfindlichkeit verursacht. Dieser Zustand unterscheidet sich von der Toleranz, bei der zur Aufrechterhaltung einer bestimmten Wirkung höhere Opioiddosen erforderlich sind. Zu den Symptomen der OIH gehören unter anderem eine Zunahme der Schmerzen bei Erhöhung der Opioiddosis, eine Abnahme der Schmerzen bei Verringerung der Opioiddosis oder Schmerzen bei normalerweise nicht schmerzhaften Reizen (Allodynie). Wenn bei einem Patienten der Verdacht auf eine OIH besteht, ist eine Verringerung der Opioiddosis oder eine Opioidrotation zu prüfen.
InteraktionenAusgehend von seinen pharmakodynamischen und pharmakokinetischen Eigenschaften weist Fentanyl ein Potential für pharmakodynamische und pharmakokinetische Interaktionen auf. Nachstehend sind die verschiedenen Arten der Interaktion, einschlägige allgemeine Empfehlungen und Beispiellisten beschrieben. Diese Beispiellisten sind nicht vollständig, daher wird empfohlen, die Fachinformation jedes zusammen mit Fentanyl angewendeten Arzneimittels auf Angaben in Bezug auf Interaktionswege, mögliche Risiken und besondere Massnahmen in Bezug auf die gemeinsame Anwendung zu konsultieren.
Pharmakodynamische Interaktionen
Arzneimittel mit dämpfender Wirkung auf das Zentralnervensystem (ZNS), sowie Alkohol und bestimmte illegale Drogen
Mechanismus: Additive oder synergistische pharmakodynamische Wirkung.
Klinische Auswirkung: Bei gleichzeitiger Anwendung mit Durogesic Matrix können sich die dämpfenden Wirkungen auf das ZNS unverhältnismässig verstärken. Es kann zu Atemdepression, Hypotonie, tiefer Sedierung, Koma oder Tod kommen.
Intervention: Die gleichzeitige Anwendung von Substanzen mit dämpfender Wirkung auf das ZNS, einschliesslich Alkohol und einiger illegaler Drogen, und Durogesic Matrix wird nicht empfohlen (siehe "Warnhinweise und Vorsichtsmassnahmen" ). Bei gleichzeitiger Anwendung eines solchen Arzneimittels/einer solchen Substanz zusammen mit Durogesic Matrix ist eine engmaschige Überwachung und Beobachtung erforderlich.
Beispiele: Andere Wirkstoffe mit dämpfender Wirkung auf das Zentralnervensystem wie Benzodiazepine und andere Sedativa/Hypnotika, Opioide, Allgemeinanästhetika, Phenothiazine, Tranquilizer, Muskelrelaxantien, sedierenden Antihistaminika, Gabapentinoide (Gabapentin und Pregabalin) oder Alkohol und bestimmte illegale Drogen.
Monoaminoxidasehemmer (MAO-Hemmer)
Mechanismus: Additive oder synergistische pharmakodynamische Wirkung.
Klinische Auswirkung: Schwere und unvorhersehbare Interaktionen mit MAO-Hemmern wurden berichtet. Diese umfassten die Potenzierung der Opiatwirkung oder die Potenzierung des serotonergen Effektes.
Intervention: Die gleichzeitige Anwendung von MAO-Hemmern und Durogesic Matrix wird nicht empfohlen (siehe "Warnhinweise und Vorsichtsmassnahmen" ). Durogesic Matrix wird nicht empfohlen bei Patienten, die MAO-Hemmer einnehmen. Weiterhin wird Durogesic Matrix nicht empfohlen bei Patienten, welche die Behandlung mit MAO-Hemmern innerhalb der letzten 14 Tagen beendet haben.
Beispiele: Phenelzin, Tranylcypromin und Linezolid (siehe auch Serotonerge Substanzen).
Serotonerge Substanzen
Mechanismus: Additive oder synergistische pharmakodynamische Wirkung.
Klinische Auswirkung: Gleichzeitige Anwendung von Fentanyl mit einer serotonergen Substanz kann das Risiko eines Serotonin-Syndroms, eines potenziell lebensbedrohlichen Zustandes, erhöhen.
Intervention: Bei gleichzeitiger Anwendung ist Vorsicht geboten. Der Patient sollte sorgfältig beobachtet werden, vor allem bei der Einleitung der Behandlung und bei Anpassung der Dosis (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Beispiele: Selektive Serotonin-Wiederaufnahme-Hemmer (SSRI), Serotonin-Noradrenalin-Wiederaufnahme-Hemmer (SNRI), trizyklische Antidepressiva (TCAs), Triptane, 5-HT3-Rezeptorantagonisten und Wirkstoffe mit Einfluss auf das Serotonin-Neurotransmitter-System (z.B. Mirtazapin, Trazodon, Tramadol) und einige Muskelrelaxantien (wie Cyclobenzaprin, Metaxalon).
Pharmakokinetische Interaktionen
CYP3A4-Inhibitoren
Mechanismus: Hemmung des Fentanyl-Metabolismus, da Fentanyl hauptsächlich von CYP3A4 metabolisiert wird.
Klinische Auswirkung: Die gleichzeitige Anwendung von Durogesic Matrix mit einem CYP3A4-Inhibitor kann zu einer Erhöhung der Fentanyl-Konzentrationen im Plasma führen, wodurch sich sowohl die therapeutische Wirkung als auch Nebenwirkungen verstärken oder verlängern können und es zu einer schwerwiegenden Atemdepression kommen kann. Der Grad der Interaktion ist bei starken CYP3A4-Inhibitoren voraussichtlich ausgeprägter als bei schwachen oder moderaten CYP3A4-Inhibitoren. Es sind Fälle einer schwerwiegenden Atemdepression nach gleichzeitiger Anwendung von CYP3A4-Inhibitoren und transdermalem Fentanyl berichtet worden, einschliesslich eines Falles mit tödlichem Ausgang nach gleichzeitiger Anwendung mit einem moderaten CYP3A4-Inhibitor.
Der Grad der Interaktion von CYP3A4-Inhibitoren mit transdermalem Fentanyl in Langzeitanwendung ist nicht bekannt, ist aber unter Umständen ausgeprägter als bei kurzzeitiger intravenöser Gabe. Bei der Anwendung schwacher, moderater oder starker CYP3A4-Inhibitoren parallel zur kurzzeitigen Gabe von intravenösem Fentanyl war die Fentanyl-Clearance allgemein um ≤25% reduziert, bei Anwendung von Ritonavir (einem starken CYP3A4-Inhibitor) verringerte sich die Fentanyl-Clearance allerdings im Durchschnitt um 67%.
Intervention: Die gleichzeitige Anwendung von CYP3A4-Inhibitoren und Durogesic Matrix wird nicht empfohlen, es sei denn, dass der Nutzen das erhöhte Risiko für Nebenwirkungen überwiegt.
Generell sollte der Patient nach Beendigung einer Behandlung mit einem CYP3A4-Inhibitor mit der Applikation des ersten Durogesic Matrix Pflasters mindestens 2 Tage warten, weil die Dauer der Hemmwirkung schwankt. Es sind die entsprechenden Fachinformationen für den CYP3A4-Inhibitor hinsichtlich der Halbwertszeit des Wirkstoffs und der Dauer der Hemmwirkung zu konsultieren, bevor das erste Durogesic Matrix Pflaster appliziert wird.
Der mit Durogesic Matrix behandelte Patient sollte nach dem Entfernen des letzten Pflasters mindestens 1 Woche warten, bevor eine Behandlung mit einem CYP3A4-Inhibitor begonnen wird. Wenn die gleichzeitige Anwendung von Durogesic Matrix mit einem CYP3A4-Inhibitor unumgänglich ist, muss eine engmaschige Überwachung auf Anzeichen oder Symptome verstärkter bzw. verlängerter therapeutischer Wirkungen und Nebenwirkungen von Fentanyl (insbesondere Atemdepression) stattfinden und je nach Erforderlichkeit ist die Dosierung von Durogesic Matrix zu reduzieren oder die Behandlung mit Durogesic Matrix zu unterbrechen.
Beispiele: Amiodaron, Clarithromycin, Diltiazem, Fluconazol, Itraconazol, Ketoconazol, Nefazodon, Nelfinavir, Ritonavir, Troleandomycin, Verapamil und Voriconazol.
CYP3A4-Induktoren
Mechanismus: Induktion des Fentanyl-Metabolismus, da Fentanyl hauptsächlich von CYP3A4 metabolisiert wird.
Klinische Auswirkung: Die gleichzeitige Anwendung von transdermalem Fentanyl mit CYP3A4-Induktoren kann zu einer Verringerung der Fentanyl-Konzentrationen im Plasma und zu einer verringerten therapeutischen Wirkung führen.
Nach Beendigung der Behandlung mit einem CYP3A4-Induktor schwächen sich die Wirkungen des Induktors allmählich ab. Dies kann zu einem Anstieg der Fentanyl-Konzentration im Plasma führen, wodurch sich sowohl die therapeutische Wirkung als auch die Nebenwirkungen verstärken oder verlängern könnten und es zu einer schwerwiegenden Atemdepression kommen kann.
Intervention: Möglicherweise ist eine Anpassung der Dosis von Durogesic Matrix erforderlich. Nach der Beendigung der Behandlung mit einem CYP3A4-Induktor sollten im Bedarfsfall eine sorgfältige Überwachung und Dosisanpassung erfolgen.
Beispiele: Carbamazepin, Phenobarbital, Phenytoin und Rifampicin.
Schwangerschaft, StillzeitSchwangerschaft
Zur Anwendung von Fentanyl bei Schwangeren liegen keine ausreichenden Daten vor. In Tierstudien zeigte sich eine Reproduktionstoxizität. Das mögliche Risiko für den Menschen ist unbekannt, trotzdem wurde festgestellt, dass Fentanyl als i.v. Anästhetikum die menschliche Plazenta während der Schwangerschaft passiert. Die längere Anwendung von Durogesic Matrix in der Schwangerschaft kann zu einem neonatalen Opioidentzugssyndrom führen, das potenziell lebensbedrohlich ist, wenn es nicht rechtzeitig erkannt und behandelt wird. Die Therapie sollte gemäss Protokollen erfolgen, die von Neonatologie-Experten entwickelt wurden. Ist der Einsatz von Opioiden bei einer Schwangeren über einen längeren Zeitraum notwendig, weisen Sie die Patientin auf das Risiko des neonatalen Opioidentzugssyndroms hin und stellen Sie sicher, dass die geeignete Behandlung gegebenenfalls zur Verfügung steht (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Von der Anwendung von Durogesic Matrix während der Geburt wird abgeraten, weil Durogesic Matrix nicht zur Behandlung akuter oder postoperativer Schmerzen verwendet werden sollte (siehe "Kontraindikationen" ). Weil Fentanyl die Plazenta passiert, könnte die Anwendung von Durogesic Matrix während der Geburt eine Atemdepression beim Neugeborenen verursachen.
Nach Behandlung der Mutter während der Schwangerschaft können beim Neugeborenen Atemdepression sowie Entzugssymptome auftreten.
Stillzeit
Fentanyl tritt in die Muttermilch über und kann Sedierung und/oder Atemdepression beim gestillten Säugling hervorrufen. Daher ist die Anwendung von Durogesic Matrix bei stillenden Frauen nicht empfohlen.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von MaschinenDurogesic Matrix beeinträchtigt die geistigen und/oder physischen Fähigkeiten, die zur Bewältigung potenziell gefährlicher Aufgaben wie Lenken von Fahrzeugen oder Bedienen von Maschinen erforderlich sind.
Unerwünschte WirkungenDie Sicherheit von Durogesic Matrix wurde in 1854 Patienten (1565 erwachsenen und 289 pädiatrischen Patienten) untersucht, welche in 11 klinischen Studien doppel-blind (Plazebo oder aktive Kontrolle) und/oder offen (keine Kontrolle oder aktive Kontrolle) zur Behandlung von chronischen Schmerzen oder chronischen Krebsschmerzen teilnahmen. Die Studienteilnehmer erhielten mindestens 1 Dosis von Durogesic Matrix und wurden in die Sicherheitsdaten-Analyse aufgenommen. Basierend auf den gepoolten Sicherheitsdaten dieser klinischen Studien waren die am häufigsten gemeldeten unerwünschten Wirkungen (Inzidenz ≥10%): Übelkeit (35,7%), Erbrechen (23,2%), Obstipation (23,1%), Somnolenz (15,0%), Schwindel (13,1%) und Kopfschmerzen (11,8%).
Im Folgenden sind die unerwünschten Wirkungen (einschliesslich der oben erwähnten), welche im Zusammenhang mit der Anwendung von Durogesic Matrix in klinischen Studien oder nach der Zulassung berichtet wurden, aufgeführt. Die Häufigkeit ist wie folgt definiert: "sehr häufig" (≥1/10), "häufig" (<1/10, ≥1/100), "gelegentlich" (<1/100, ≥1/1000), "selten" (<1/1000, ≥1/10'000), "sehr selten" (<1/10'000) und "nicht bekannt" (kann aus den verfügbaren Daten nicht abgeschätzt werden).
Erkrankungen des Immunsystems
Häufig: Überempfindlichkeit.
Nicht bekannt: Anaphylaktischer Schock, anaphylaktische Reaktion, anaphylaktoide Reaktion.
Stoffwechsel- und Ernährungsstörungen
Häufig: Anorexie.
Psychiatrische Erkrankungen
Häufig: Schlaflosigkeit, Depression, Angstzustände, Verwirrtheit, Halluzination.
Gelegentlich: Agitiertheit, Desorientierung, Euphorie.
Nicht bekannt: Abhängigkeit.
Erkrankungen des Nervensystems
Sehr häufig: Somnolenz (15,0%), Schwindel (13,1%), Kopfschmerzen (11,8%).
Häufig: Tremor, Parästhesie.
Gelegentlich: Hypoästhesie, Krampfanfälle (einschliesslich klonische und Grand Mal Konvulsionen), Amnesie, verringerter Bewusstseinsgrad, Bewusstseinsverlust.
Nicht bekannt: zentrales Schlafapnoe-Syndrom.
Augenerkrankungen
Gelegentlich: Verschwommenes Sehen.
Selten: Miosis.
Erkrankungen des Ohrs und des Labyrinths
Häufig: Vertigo.
Herzerkrankungen
Häufig: Palpitationen, Tachykardie.
Gelegentlich: Bradykardie, Zyanose.
Gefässerkrankungen
Häufig: Hypertonie.
Gelegentlich: Hypotonie.
Erkrankungen der Atemwege, des Brustraums und Mediastinums
Häufig: Dyspnoe.
Gelegentlich: Atemdepression, Atemnot, Hypoxie.
Selten: Apnoe, Hypoventilation.
Nicht bekannt: Bradypnoe.
Erkrankungen des Gastrointestinaltrakts
Sehr häufig: Übelkeit (35,7%), Erbrechen (23,2%), Obstipation (23,1%).
Häufig: Durchfall, Mundtrockenheit, Bauchschmerzen, Oberbauchschmerzen, Dyspepsie.
Gelegentlich: Ileus.
Selten: Subileus, Motilitätsstörung des Oesophagus.
Nicht bekannt: Pankreatitis.
Leber- und Gallenerkrankungen
Nicht bekannt: Spasmus des Sphincter Oddi.
Erkrankungen der Haut und des Unterhautgewebes
Häufig: Übermässiges Schwitzen, Pruritus, Hautausschlag, Erythem.
Gelegentlich: Ekzem, allergische Dermatitis, Hautfunktionsstörungen, Dermatitis, Kontaktdermatitis.
Skelettmuskulatur-, Bindegewebs- und Knochenerkrankungen
Häufig: Muskelspasmen.
Gelegentlich: Muskelzucken.
Erkrankungen der Nieren und Harnwege
Häufig: Harnverhalten.
Erkrankungen der Geschlechtsorgane und Brustdrüse
Gelegentlich: Erektile Dysfunktion, sexuelle Dysfunktion.
Nicht bekannt: Androgenmangel.
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Häufig: Fatigue, periphere Ödeme, Asthenie, Unwohlsein, Kältegefühl.
Gelegentlich: Reaktionen an der Applikationsstelle, grippeähnliche Symptome, Gefühl von Körpertemperaturschwankungen, Überempfindlichkeit an der Applikationsstelle, Entzugssymptome, Pyrexie.
Selten: Dermatitis an der Applikationsstelle, Ekzem an der Applikationsstelle.
Nicht bekannt: Erosion an der Applikationsstelle, Ulzeration an der Applikationsstelle.
Wie bei anderen Opioid-Analgetika können sich bei wiederholter Anwendung von Durogesic Matrix Toleranz, physische und psychische Abhängigkeit entwickeln (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Bei Umstellung von anderen stark wirksamen Opioiden auf Durogesic Matrix, bei abruptem Abbruch der Therapie oder bei Dosisanpassung kann es bei einigen Patienten zu Entzugserscheinungen, wie z.B. Übelkeit, Erbrechen, Durchfall, Angstzuständen und Kältezittern, kommen. Durch eine langsame Dosistitration kann der Schweregrad von solchen Entzugserscheinungen verringert werden (siehe "Dosierung/Anwendung" ). Es gab sehr seltene Berichte über Entzugserscheinungen bei Neugeborenen, deren Mütter während der Schwangerschaft chronisch Durogesic Matrix verwendet hatten (siehe "Schwangerschaft, Stillzeit" ).
Kinder und Jugendliche
Die Sicherheit von Durogesic Matrix wurde bei 289 pädiatrischen Studienteilnehmern (<18 Jahren) in 3 klinischen Studien für die Behandlung chronischer tumorbedingter oder nicht-tumorbedingter Schmerzen untersucht. Die Studienteilnehmer erhielten mindestens eine Dosis Durogesic Matrix und lieferten sicherheitsrelevante Daten (siehe "Klinische Wirksamkeit" ).
Bei Kindern und Jugendlichen entsprach das Nebenwirkungsprofil dem der Erwachsenen. Neben den bei der Opioid-Behandlung von Schmerzen bei schwer kranken Kindern üblicherweise zu erwartenden Nebenwirkungen wurden keine weiteren Risiken bekannt. Bei bestimmungsgemässem Gebrauch bei Kindern ab 2 Jahren scheinen keine kinderspezifischen Risiken im Zusammenhang mit Durogesic Matrix aufzutreten.
Auf Grundlage der gepoolten sicherheitsrelevanten Daten aus den 3 klinischen Studien mit pädiatrischen Studienteilnehmern waren die am häufigsten (d.h. ≥10% Inzidenz) berichteten Nebenwirkungen (mit einer Inzidenz in %): Erbrechen (33,9%), Übelkeit (23,5%), Kopfschmerzen (16,3%), Obstipation (13,5%), Diarrhö (12,8%) und Pruritus (12,8%).
Bei wiederholter Anwendung von Durogesic Matrix können sich Toleranz, physische und psychische Abhängigkeit entwickeln (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Bei Umstellung von anderen Opioiden auf Durogesic Matrix oder bei abruptem Abbruch der Therapie kann es bei einigen Patienten zu Entzugserscheinungen, wie z.B. Übelkeit, Erbrechen, Diarrhö, Angstzuständen und Zittern, kommen (siehe "Dosierung/Anwendung" ).
Sehr selten wurde berichtet, dass es durch längerfristige Anwendung von Durogesic Matrix während der Schwangerschaft zu Entzugserscheinungen beim Neugeborenen gekommen ist (siehe "Schwangerschaft, Stillzeit" ).
Nach gleichzeitiger Anwendung von Fentanyl mit stark serotonergen Arzneimitteln wurden Fälle von Serotonin-Syndrom berichtet (siehe "Warnhinweise und Vorsichtsmassnahmen" , "Interaktionen" ).
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
ÜberdosierungAnzeichen und Symptome
Eine Überdosierung von Fentanyl zeigt sich in einer Verstärkung seiner pharmakologischen Wirkungen, wobei eine Atemdepression am schwersten wiegt. Toxische Leukenzephalopathie wurde bei Überdosierung von Fentanyl beobachtet.
Behandlung
Einer Atemdepression ist entgegenzuwirken, indem sofort das Durogesic Matrix Pflaster entfernt und der Patient physisch und verbal stimuliert wird. Danach kann ein spezifischer Opioid-Antagonist wie Naloxon verabreicht werden. Die Atemdepression nach einer Überdosis kann allerdings länger anhalten als die Wirkung des Opioid-Antagonisten. Die Abstände zwischen intravenös verabreichten Dosen des Antagonisten sind sorgfältig festzulegen, da die Gefahr einer Renarkotisierung nach Entfernen des Pflasters besteht; unter Umständen sind mehrere Gaben oder eine Infusion mit Naloxon erforderlich. Das Aufheben der narkotischen Wirkung kann akut einsetzende Schmerzen und eine Freisetzung von Katecholaminen zur Folge haben.
Wenn es die klinische Situation erfordert, müssen offene Atemwege sichergestellt werden, möglicherweise mit einem oropharyngealen oder endotrachealen Tubus; je nach Fall muss Sauerstoff verabreicht und die Beatmung assistiert oder kontrolliert werden. Wichtig sind eine adäquate Körpertemperatur und Flüssigkeitsaufnahme. Kommt es zu einer schweren oder persistierenden Hypotonie, kann eine Hypovolämie dafür verantwortlich sein; dann muss diesem Zustand mit einer entsprechenden parenteralen Flüssigkeitszufuhr begegnet werden.
Eigenschaften/WirkungenATC-Code
N02AB03
Wirkungsmechanismus
Fentanyl ist ein Opioid-Analgetikum, das vor allem mit dem µ-Opioid-Rezeptor interagiert. Die wichtigsten therapeutischen Effekte sind Analgesie und Sedierung.
Pharmakodynamik
Die Serumkonzentrationen von Fentanyl, die bei opioidnaiven Patienten zu einem minimalen analgetischen Effekt führen, schwanken zwischen 0,3 bis 1,5 ng/ml; bei Serumkonzentrationen von über 2 ng/ml nimmt die Häufigkeit von Nebenwirkungen zu.
Die Konzentration, bei der Opioid-induzierte Nebenwirkungen auftreten, steigt mit der Expositionsdauer des Patienten gegenüber Fentanyl. Die Neigung zur Toleranzentwicklung ist interindividuell stark unterschiedlich.
Klinische Wirksamkeit
Kinder und Jugendliche
Die Sicherheit von Durogesic Matrix für die Behandlung chronischer Schmerzen wurde bei 289 pädiatrischen Studienteilnehmern im Alter von 2 bis einschliesslich 17 Jahren in 3 offenen klinischen Studien untersucht. 80 Kinder waren im Alter von 2 bis einschliesslich 6 Jahren. Bei 110 von den 289 Studienteilnehmern in diesen 3 Studien wurde die Durogesic-Behandlung mit einer Dosierung von 12 Mikrogramm/Stunde initiiert. Von diesen 110 Studienteilnehmern haben 23 (20,9%) zuvor <30 mg orales Morphin-Äquivalent pro Tag erhalten, 66 (60,0%) haben 30 bis 44 mg orales Morphin-Äquivalent pro Tag und 12 (10,9%) haben mindestens 45 mg orales Morphin-Äquivalent pro Tag erhalten (keine verfügbaren Daten für 9 (8,2%) Studienteilnehmer). Bei den übrigen 179 Studienteilnehmern war die Initialdosis 25 Mikrogramm/Stunde und höher, wobei bei 174 (97,2%) die Opioiddosierung bei mindestens 45 mg oralem Morphin-Äquivalent pro Tag lag. Von den restlichen 5 Studienteilnehmern mit einer Initialdosis von mindestens 25 Mikrogramm/Stunde, deren vorherige Opioiddosierung bei <45 mg oralem Morphin-Äquivalent pro Tag lag, hat 1 (0,6%) zuvor <30 mg orales Morphin-Äquivalent pro Tag und haben 4 (2,2%) 30 bis 44 mg orales Morphin-Äquivalent pro Tag erhalten (siehe "Unerwünschte Wirkungen" ).
PharmakokinetikAbsorption
Entsprechend der unterschiedlich grossen Absorptionsfläche der fünf Pflaster von 5,25, 10,5, 21,0, 31,5 und 42,0 cm² bei identischem Fentanyl-Anteil von 1% werden etwa 12, 25, 50, 75 oder 100 µg Fentanyl pro Stunde an die Haut abgegeben. Nach Applikation von Durogesic Matrix wird Fentanyl über einen Zeitraum von 72 Stunden kontinuierlich über die Haut aufgenommen. Bedingt durch die freisetzende Copolymer-Membran-Polymer-Matrix und die Diffusion von Fentanyl durch die Hautschichten ist die Freisetzungsrate relativ konstant.
Nach initialer Applikation steigen die Serumkonzentrationen von Fentanyl allmählich an, stabilisieren sich im Allgemeinen im Zeitraum zwischen 12 und 24 Stunden nach Applikation und bleiben dann relativ konstant für den gesamten Rest der 72-Stunden-Periode. Die erreichbaren Serumkonzentrationen sind proportional der Grösse des Durogesic Matrix Pflasters.
Am Ende der zweiten 72 Stunden Applikation erreichen die Serumkonzentrationen den Steady-State, dieser wird während der nachfolgenden Applikation von Pflastern der gleichen Grösse beibehalten.
Die AUC- und Cmax-Werte in einem Dosierungsintervall im Steady-State sind ungefähr 40% höher als nach einer einzelnen Applikation.
Ein pharmakokinetisches Modell weist darauf hin, dass die Serumkonzentrationen von Fentanyl um 14% ansteigen können (Bereich 0–26%), wenn ein neues Pflaster bereits nach 24 Stunden anstelle der empfohlenen 72 Stunden appliziert wird.
Eine Erhöhung der Hauttemperatur kann die Absorption von transdermal appliziertem Fentanyl verstärken (siehe "Warnhinweise und Vorsichtsmassnahmen" ). Eine Erhöhung der Hauttemperatur durch Auflegen eines niedrig eingestellten Heizkissens über das Durogesic Matrix System während der ersten 10 Stunden bei Einzelapplikation erhöhte den mittleren Fentanyl-AUC-Wert um das 2,2-Fache und die mittlere Konzentration am Ende der Wärmeanwendung um 61%.
Distribution
Fentanyl wird rasch in verschiedene Gewebe und Organe verteilt, was aus dem grossen Verteilungsvolumen (3 bis 10 l/kg nach intravenöser Dosierung) hervorgeht. Fentanyl sammelt sich im Skelettmuskel und Fettgewebe an und wird langsam ins Blut abgegeben. In einer Studie bei Krebspatienten unter Behandlung mit transdermalem Fentanyl betrug die Bindung an Plasmaproteine durchschnittlich 95% (Bereich: 77-100%). Fentanyl passiert ohne Weiteres die Blut-Hirn-Schranke. Es passiert auch die Plazenta und geht in die Muttermilch über.
Metabolismus
Fentanyl ist ein Arzneimittel mit hoher Clearance und wird schnell und extensiv in der Leber vorwiegend durch CYP3A4 metabolisiert. Der Hauptmetabolit Norfentanyl ist inaktiv. Es scheint, dass die Haut transdermal freigesetztes Fentanyl nicht metabolisiert. Dies wurde in einer Untersuchung mit menschlichen Keratinozyten-Zellen und in klinischen Studien festgestellt, in welchen 92% der Dosis, die aus dem System freigesetzt wurden als unverändertes Fentanyl in der systemischen Zirkulation erschien.
Elimination
Nach einer 24-stündigen Applikationsdauer fallen die Serumkonzentrationen von Fentanyl nach Entfernen von Durogesic Matrix langsam ab mit einer Halbwertszeit von ca. 17 Stunden (Bereich 13–22). Nach 72-stündiger Applikationsdauer nehmen sie mit einer mittleren Halbwertszeit von 20–27 Stunden ab. Die noch anhaltende Resorption von Fentanyl aus der Haut erklärt, weshalb das Arzneimittel langsamer aus dem Serum verschwindet als nach einer intravenösen Infusion, bei der die Halbwertszeit 7 Stunden (Bereich 3–12 Stunden) beträgt.
Innerhalb von 72 Stunden nach einer intravenösen Fentanyl Gabe, werden ungefähr 75% der Fentanyl-Dosis im Urin ausgeschieden, hauptsächlich in Form von Metaboliten; davon werden nur knapp 10% in unveränderter Form ausgeschieden. Ungefähr 9% der Dosis werden in den Fäzes ausgeschieden, vorwiegend in Form von Metaboliten. Die Clearance beträgt 46 l/h (27–75).
Kinetik spezieller Patientengruppen
Leberfunktionsstörungen
In einer Studie bei Patienten mit Leberzirrhose, wurde die Pharmakokinetik einer Einzeldosis von Durogesic Matrix 50 µg/h untersucht. Obwohl tmax und t½ nicht verändert waren, waren die mittlere Plasma-Cmax und die AUC bei diesen Patienten um ca. 35% bzw. 73% erhöht.
Ausgehend von einem Modell der Populationspharmakokinetik geht aus simulierten Daten für Patienten mit Leberinsuffizienz verschiedenen Grades unter Behandlung mit transdermalem Fentanyl hervor, dass der AUC-Wert im Steady-State bei Patienten mit Leberinsuffizienz vom Grad B (Child-Pugh Score = 8) und Grad C (Child-Pugh Score = 12,5) ungefähr 1,36 bzw. 3,72-mal höher wäre als bei Patienten mit normaler Leberfunktion (Grad A [Child-Pugh Score = 5,5]).
Patienten mit Leberfunktionsstörungen sollten sorgfältig auf Zeichen einer Fentanyl-Toxizität überwacht werden; gegebenenfalls muss die Durogesic-Dosis reduziert werden (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Nierenfunktionsstörungen
Daten aus einer Studie mit intravenös verabreichtem Fentanyl bei Patienten nach Nierentransplantation legen nahe, dass die Clearance von Fentanyl bei dieser Patientenpopulation reduziert sein kann. Wenn Patienten mit eingeschränkter Nierenfunktion Durogesic Matrix erhalten, sollten sie sorgfältig auf Zeichen einer Fentanyl-Toxizität überwacht werden, gegebenenfalls muss die Durogesic-Dosis reduziert werden (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Ältere Patienten
Daten aus Studien mit intravenös verabreichtem Fentanyl lassen darauf schliessen, dass bei älteren Patienten die Clearance geringer und die Halbwertszeit verlängert sein kann; zudem können sie auf das Arzneimittel empfindlicher reagieren als jüngere Patienten. In einer Studie mit Durogesic Matrix bei gesunden, älteren Probanden unterschied sich deren Pharmakokinetik nicht signifikant von derjenigen bei gesunden jungen Probanden, obwohl die maximale Serumkonzentration tendenziell niedriger und die mittlere Halbwertszeit bis auf etwa 34 Stunden verlängert war.
Ältere Patienten sollten sorgfältig auf Zeichen einer Fentanyl-Toxizität überwacht werden; gegebenenfalls muss die Durogesic-Dosis reduziert werden (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Kinder und Jugendliche
Durogesic Matrix wurde bei Kindern unter 2 Jahren nicht untersucht. Die Fentanyl-Konzentrationen wurden bei mehr als 250 Kindern im Alter von 2 bis 17 Jahren gemessen, denen Fentanyl-Pflaster im Dosisbereich von 12 bis 300 µg/h appliziert wurden. Nach der Anpassung nach Körpergewicht scheint die Clearance (l/h/kg) bei 2- bis 5-jährigen Kindern ungefähr 80% und bei 6- bis 10-jährigen Kindern ungefähr 25% höher zu sein als bei 11- bis 16-jährigen Kindern, bei denen erwartet wird, dass die Clearance ähnlich ist wie bei Erwachsenen. Diese Ergebnisse wurden bei der Bestimmung der Dosierungsempfehlungen für pädiatrische Patienten berücksichtigt. Durogesic Matrix sollte nur bei opioid-toleranten Kindern ab 2 Jahren oder älter verabreicht werden (siehe "Dosierung/Anwendung" und "Warnhinweise und Vorsichtsmassnahmen" ).
Präklinische DatenMutagenität
In vitro Untersuchungen bei Säugetierzellkulturen zeigten, dass Fentanyl, wie andere Opioid-Analgetika, mutagene Wirkungen hat, allerdings nur bei zytotoxischen Konzentrationen und zusammen mit metabolischer Aktivierung. Fentanyl ergab keine Hinweise auf Mutagenität, wenn es in In-vivo-Studien bei Nagetieren und bakteriellen Tests geprüft wurde.
Kanzerogenität
In einer zweijährigen Studie zur Kanzerogenität bei Ratten wurde Fentanyl bei subkutanen Dosen von bis zu 33 μg/kg/Tag bei männlichen Tieren bzw. 100 μg/kg/Tag bei Weibchen nicht mit einer erhöhten Inzidenz von Tumoren in Verbindung gebracht. Dies entspricht 0,16 resp. 0,39-mal der humanen Tagesexposition berechnet auf das 100 μg/h Patch und basiert auf einem Vergleich der AUC0–24 h.
Reproduktionstoxizität
Versuche an weiblichen Ratten ergaben sowohl eine verminderte Fertilität als auch Embryomortalität; es ergaben sich jedoch keine Hinweise auf eine teratogene Wirkung.
Fentanyl geht in die Muttermilch über.
Sonstige HinweiseInkompatibilitäten
Um Inkompatibilitäten mit den Hafteigenschaften von Durogesic Matrix zu verhindern, dürfen keine Cremes, Öle, Lotionen oder Puder auf der Hautstelle angewendet werden, wo das Pflaster appliziert werden soll.
Haltbarkeit
Das Arzneimittel darf nur bis zu dem auf dem Behälter mit "EXP" bezeichneten Datum verwendet werden.
Besondere Lagerungshinweise
Bei Raumtemperatur (15 – 25 °C) lagern.
Im verschlossenen Beutel in der Originalverpackung aufbewahren.
Ausser Reichweite von Kindern aufbewahren.
Aufgrund des Risikos, das mit dem versehentlichen Verschlucken sowie der falschen oder missbräuchlichen Anwendung verbunden ist, müssen die Patienten angewiesen werden, Durogesic Matrix an einem für andere unzugänglichen Ort sicher aufzubewahren.
Entsorgen der Pflaster
Nichtgebrauchte Pflaster sind zur fachgerechten Entsorgung an die Abgabestelle (Arzt oder Apotheker) zurückzubringen. Gebrauchte Pflaster werden an der Klebefläche zusammengeklebt und können mit dem Hausmüll entsorgt werden.
Zulassungsnummer53904 (Swissmedic).
PackungenDurogesic Matrix 12 µg/h, 5 Pflaster [A+]
Durogesic Matrix 25 µg/h, 5 Pflaster [A+]
Durogesic Matrix 50 µg/h, 5 Pflaster [A+]
Durogesic Matrix 75 µg/h, 5 Pflaster [A+]
Durogesic Matrix 100 µg/h, 5 Pflaster [A+]
ZulassungsinhaberinJanssen-Cilag AG, Zug, ZG.
Stand der InformationMärz 2024
|

