Eigenschaften/WirkungenATC-Code
A06AX04
Wirkungsmechanismus
Linaclotid ist ein Guanylat-Cyclase-C (GC-C)-Rezeptoragonist mit viszeralen analgetischen und sekretorischen Wirkungen.
Linaclotid ist ein synthetisches Peptid mit 14 Aminosäuren, das strukturell mit den endogenen Guanylin-Peptiden verwandt ist. Sowohl Linaclotid als auch sein aktiver Metabolit binden an den GC-C-Rezeptor an der luminalen Oberfläche des Darmepithels. Es konnte an Tiermodellen gezeigt werden, dass Linaclotid aufgrund seiner Wirkung am GC-C-Rezeptor viszerale Schmerzen verringert und den Magen-Darm-Transit beschleunigt. Ebenso konnte gezeigt werden, dass es auch beim Menschen die Kolontransitzeit beschleunigt. Die Aktivierung des GC-C-Proteins führt zur Zunahme der Konzentration von zyklischem Guanosin-Monophosphat (cGMP), sowohl extrazellulär als auch intrazellulär.
Es wird angenommen, dass extrazelluläres cGMP nociceptive Stimuli an der viszeralen Afferenz hemmt, was in Tiermodellen zu verringerten viszeralen Schmerzen führt. Intrazelluläres cGMP verursacht durch die Aktivierung des CFTR (cystic fibrosis transmembrane conductance regulator) eine Sekretion von Chlorid und Bicarbonat in das Darmlumen, was zu vermehrter Darmflüssigkeit und schnellerem Kolontransit führt.
Pharmakodynamik
In einer Cross-Over-Studie zu Wechselwirkungen mit Nahrung erhielten 18 gesunde Probanden 7 Tage lang 290 µg Constella, sowohl in nüchternem Zustand als auch nach dem Essen. Die Einnahme von Constella unmittelbar nach einem stark fetthaltigen Frühstück führte zu häufigerem und weicherem Stuhl sowie mehr gastrointestinalen unerwünschten Ereignissen als die Einnahme in nüchternem Zustand.
Klinische Wirksamkeit
Die Wirksamkeit von Linaclotid wurde in zwei randomisierten, doppelblinden, Placebo-kontrollierten klinischen Phase-III-Studien bei Patienten mit IBS-C nachgewiesen. In der ersten klinischen Studie (Studie 1) wurden 802 Patienten mit 290 µg Constella oder Placebo einmal täglich für die Dauer von 26 Wochen behandelt. In der zweiten klinischen Studie (Studie 2) wurden 800 Patienten 12 Wochen lang mit 290 µg Constella oder Placebo behandelt und dann erneut in eine zusätzliche 4-wöchige Behandlungsperiode randomisiert. Während der 2-wöchigen Baseline-Periode vor der Behandlung hatten die Patienten Bauchschmerzen mit einem durchschnittlichen Wert von 5,6 (Skala von 0 bis 10), Blähungen mit einem durchschnittlichen Wert von 6,6 (Skala von 0 bis 10), spontane Stuhlgänge (SSG) mit einer durchschnittlichen Anzahl von 1,8 pro Woche und im Durchschnitt waren 2,2% der Tage dieser Periode «bauchschmerzfrei».
Die in die klinischen Phase-III-Studien aufgenommene Patientenpopulation wies folgende Eigenschaften auf: Durchschnittsalter 43,9 Jahre [Bereich 18 bis 87 Jahre, 5,3% ≥65 Jahre], 90,1% Frauen. Alle Patienten erfüllten die Rom-II-Kriterien für IBS-C. Es war Voraussetzung, dass die Bauchschmerzen während der 2-wöchigen Baseline-Periode einen mittleren Wert von ≥3 auf einer numerischen Bewertungsskala von 0 bis 10 aufwiesen (Kriterien, die einer Population mit mittlerem bis schwerem IBS entsprechen) und sie <3 vollständige spontane Stuhlgänge (VSSG) und ≤5 SSG pro Woche verzeichneten.
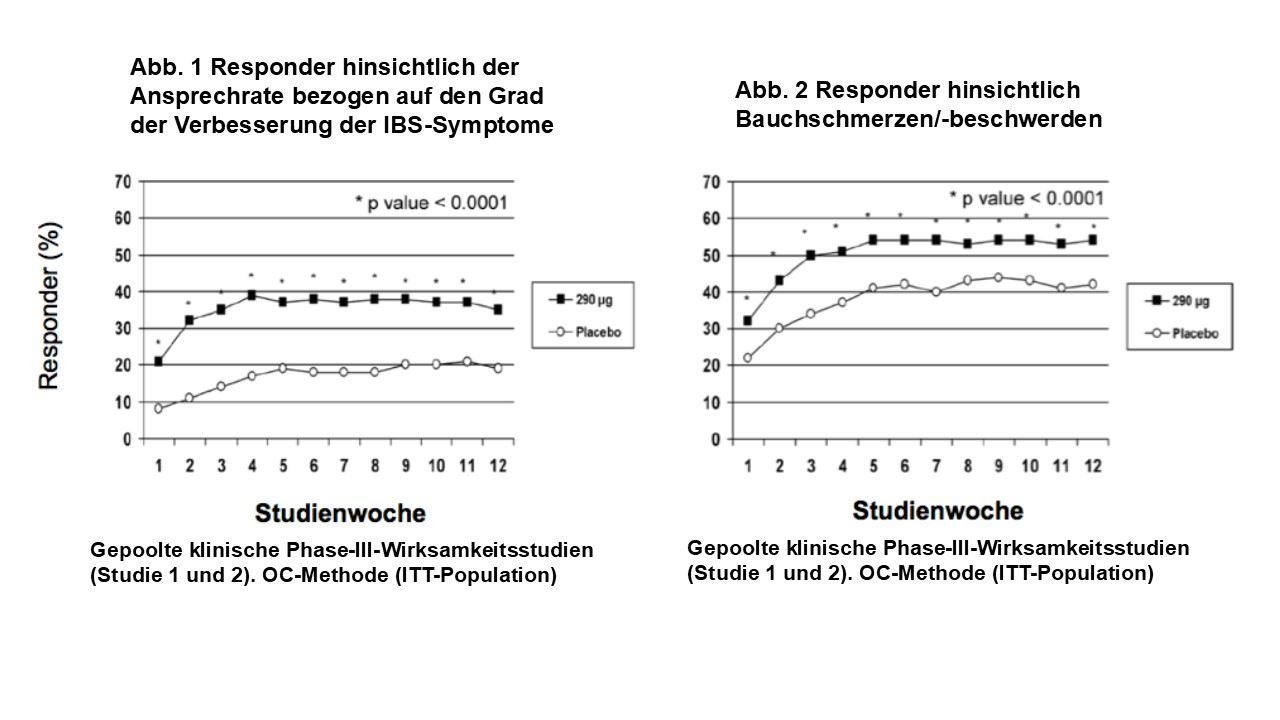
Die kombinierten Endpunkte in beiden klinischen Studien waren die Ansprechrate bezogen auf den Grad der Verbesserung der IBS-Symptome nach 12 Wochen und die Ansprechrate hinsichtlich Bauchschmerzen/-beschwerden nach 12 Wochen. Als IBS-Symptom-Responder wurde ein Patient definiert, der während mindestens 50% der Behandlungsperiode eine erhebliche oder vollständige Besserung (Score ≤2 auf einer Skala von 0 bis 6) seiner IBS Symptome verspürte. Ein Responder hinsichtlich der Verbesserung bei Bauchschmerzen/-beschwerden war ein Patient, der eine mindestens 30%ige Besserung während mindestens 50% der Behandlungsperiode verspürte.
Bezüglich der Behandlung nach 12 Wochen zeigte Studie 1, dass 39% der mit Linaclotid behandelten Patienten gegenüber 17% der Placebo-Patienten IBS-Symptom-Responder (p<0,0001) waren. 54% der mit Linaclotid behandelten Patienten gegenüber 39% der Placebo-Patienten waren Bauchschmerzen/-beschwerden-Responder (p<0,0001).
Studie 2 zeigte, dass 37% der mit Linaclotid behandelten Patienten gegenüber 19% der Placebo-Patienten IBS-Symptom-Responder (p<0,0001) und 55% der mit Linaclotid behandelten Patienten gegenüber 42% der Placebo-Patienten Bauchschmerzen/-beschwerden-Responder (p=0,0002) waren.
Bezüglich der Behandlung nach 26 Wochen zeigte Studie 1, dass 37% bzw. 54% der mit Linaclotid behandelten Patienten gegenüber 17% und 36% der Placebo-Patienten IBS-Symptom-Responder (p<0,0001) bzw. Bauchschmerzen/-beschwerden-Responder (p<0,0001) waren.
In beiden Studien konnten erste Verbesserungen bereits nach einer Woche beobachtet werden und sie hielten über die gesamte Behandlungsperiode an (Abbildungen 1 und 2). Es konnte gezeigt werden, dass Linaclotid keinen Rebound-Effekt verursacht, wenn die Behandlung nach 3 Monaten kontinuierlicher Behandlung beendet wurde.
Andere Anzeichen und Symptome von IBS-C verbesserten sich bei mit Linaclotid behandelten Patienten gegenüber der Placebo-Patienten (p<0,0001), wie in folgender Tabelle angegeben. Diese Wirkungen wurden nach der ersten Woche erreicht und hielten über die gesamte Behandlungsperiode an.
Wirkung von Constella auf die IBS-C Symptome während der ersten 12 Behandlungswochen in den gepoolten klinischen Phase-III-Wirksamkeitsstudien (Studien 1 und 2)
|
Wichtigste sekundäre Endpunkte
|
Placebo (N=797)
|
Linaclotid (N=805)
|
| |
|
Baseline Mittelwert
|
12 Wochen
Mittelwert
|
Veränderung gegenüber Baseline Mittelwert
|
Baseline Mittelwert
|
12 Wochen
Mittelwert
|
Veränderung gegenüber Baseline Mittelwert
|
Mittlere Differenz nach der LS-Methode
| |
Blähungen (numerische Bewertungsskala mit 11 Punkten)
|
6,5
|
5,4
|
-1,0
|
6,7
|
4,6
|
-1,9
|
-0,9*
| |
VSSG/Woche
|
0,2
|
1,0
|
0,7
|
0,2
|
2,5
|
2,2
|
1,6*
| |
Stuhlbeschaffenheit (BSFS)
|
2,3
|
3,0
|
0,6
|
2,3
|
4,4
|
2,0
|
1,4*
| |
Mit Pressen verbundener/
schmerzhafter Stuhlgang (Ordinalskala mit 5 Punkten)
|
3,5
|
2,8
|
-0,6
|
3,6
|
2,2
|
-1,3
|
-0,6*
|
* p<0,0001, Linaclotid vs. Placebo. LS: Least Square
VSSG: vollständiger spontaner Stuhlgang, mit einem Gefühl der vollständigen Darmentleerung verbunden
BSFS: Bristol Stool Form Scale
|

