Eigenschaften/WirkungenATC-Code
L04AC18
Risankizumab, ein Interleukin-23-Blocker, ist ein humanisierter Immunoglobulin G1 (IgG1) monoklonaler Antikörper. Risankizumab wird in einer Säugerzelllinie produziert unter Einsatz rekombinanter DNA-Technologie.
Wirkungsmechanismus
Risankizumab ist ein humanisierter Immunoglobulin G1 (IgG1) monoklonaler Antikörper, der selektiv mit hoher Affinität an die p19-Untereinheit des humanen Zytokins Interleukin 23 (IL-23) bindet und dessen Interaktion mit dem IL-23-Rezeptorkomplex hemmt. IL-23 ist ein natürlich vorkommendes Zytokin, das an Entzündungs- und Immunreaktionen beteiligt ist. IL-23 unterstützt die Proliferation, die Erhaltung und die Aktivierung von Th17-Zellen, die IL-17A, IL-17F und IL-22 sowie weitere proinflammatorische Zytokine produzieren und eine zentrale Rolle bei der Pathogenese von entzündlichen Autoimmunkrankheiten wie Psoriasis spielen. Bei Patienten mit Plaque-Psoriasis findet sich in Hautläsionen gegenüber nicht betroffenen Arealen eine Hochregulation von IL-23. Indem Risankizumab die Bindung von IL-23 an seinen Rezeptor blockiert, hemmt Risankizumab die IL-23-abhängige zelluläre Signaltransduktion und die Freisetzung proinflammatorischer Zytokine.
Risankizumab bindet nicht an humanes IL-12, welches wie das IL-23 auch eine p40-Untereinheit besitzt.
Pharmakodynamik
In einer Studie mit Psoriasis-Patienten wurde nach einer Einzeldosis Risankizumab eine reduzierte Expression von Genen, die mit der IL-23/IL-17-Axis assoziiert sind, in der Haut beobachtet. Darüber hinaus wurden in Psoriasis-Läsionen Verminderungen in der Epidermis-Dicke, Infiltration von Entzündungszellen und Expression von Psoriasis-Krankheitsmarkern festgestellt.
In einer Studie mit Patienten mit Psoriasis-Arthritis, die Risankizumab 150 mg in Woche 0, Woche 4 und danach alle 12 Wochen erhielten, verringerte Risankizumab die Serumspiegel von IL-17A, IL-17F und IL-22 bis Woche 24 im Vergleich zur Baseline und auch zu Placebo.
Klinische Wirksamkeit
Plaque-Psoriasis
Die Wirksamkeit und Sicherheit von SKYRIZI wurden bei 2'109 Patienten mit mittelschwerer bis schwerer Plaque-Psoriasis in vier multizentrischen, randomisierten Placebo- und/oder- aktiv- kontrollierten Doppelblindstudien beurteilt (ULTIMMA-1, ULTIMMA-2, IMMHANCE und IMMVENT). In den ULTIMMA-1 und ULTIMMA-2 Studien wurde Ustekinumab als aktiver Komparator eingesetzt. In der IMMHANCE Studie wurde zudem bei Patienten mit erfolgreichem Ansprechen das Absetzen von Risankizumab und die Wiederaufnahme der Therapie untersucht. In der IMMVENT Studie wurde Adalimumab als aktiver Komparator eingesetzt. Nach Abschluss der Studien konnten die Patienten in die offene Fortsetzungsstudie, LIMMITLESS, eingeschlossen werden. Die eingeschlossenen Patienten waren mindestens 18 Jahre alt und litten an Plaque-Psoriasis mit betroffener Körperoberfläche (body surface area, BSA) von ≥10%, einem Score der statischen Beurteilung durch den Arzt (static Physician Global Assessment, sPGA) von ≥3, der Psoriasis auf einer Schweregrad-Skala von 0 bis 4, sowie einem Psoriasis Area and Severity Index (PASI) von ≥12. Patienten mit erythrodermischer Psoriasis, Psoriasis guttata oder pustulöser Psoriasis waren ausgeschlossen.
Insgesamt wiesen die Patienten einen medianen Baseline PASI-Score von 17,8 und eine mediane BSA-Beteiligung von 20,0% auf. Der Baseline sPGA-Score entsprach bei 19,3% der Patienten einer schweren Erkrankung. Bei insgesamt 9,8% der Studienpatienten lag anamnestisch eine diagnostizierte Psoriasis-Arthritis vor.
Über alle Studien hinweg hatten 30,9% der Patienten zuvor keine nicht-biologische systemische oder biologische Therapie, 38,1% eine Phototherapie, 48,3% eine nicht-biologische systemische Therapie und 42,1% eine biologische Therapie (23,7% aller Patienten in diesen Studien erhielten mindestens einen TNF-alpha-Blocker) zur Behandlung der Psoriasis erhalten. Um eine Beurteilung der Wirksamkeit von SKYRIZI in der Behandlung der Psoriasis ohne Verzerrung zu ermöglichen, war eine Begleitbehandlung mit systemischer oder topischer Therapie (mit Ausnahme milder topischer Kortikosteroide im Gesicht, Achseln und/oder Genitalien) oder Phototherapie in den Studien nicht zulässig.
ULTIMMA-1 und ULTIMMA-2
In die Studien ULTIMMA-1 und ULTIMMA-2 wurden 997 Patienten eingeschlossen (598 Patienten wurden zu SKYRIZI 150 mg, 199 Patienten zu Ustekinumab 45 mg oder 90 mg [nach Ausgangskörpergewicht] und 200 Patienten zu Placebo randomisiert). Die Behandlung wurde in Woche 0, Woche 4 und anschliessend alle 12 Wochen verabreicht. Die Ergebnisse sind in Tabelle 2 und Abbildung 1 dargestellt.
Tabelle 2: Wirksamkeitsergebnisse bei Erwachsenen mit Plaque-Psoriasis in ULTIMMA-1 und ULTIMMA-2
|
|
ULTIMMA-1
|
ULTIMMA-2
| |
|
SKYRIZI
(N=304)
n (%)
|
Ustekinumab
(N=100)
n (%)
|
Placebo
(N=102)
n (%)
|
SKYRIZI
(N=294)
n (%)
|
Ustekinumab
(N=99)
n (%)
|
Placebo
(N=98)
n (%)
| |
sPGA «frei von» oder «nahezu frei von» (0 oder 1)
| |
Woche 16
|
267 (87,8)a
|
63 (63,0)
|
8 (7,8)
|
246 (83,7)a
|
61 (61,6)
|
5 (5,1)
| |
Woche 52
|
262 (86,2)
|
54 (54,0)
|
--
|
245 (83,3)
|
54 (54,5)
|
--
| |
sPGA «frei von» (0)
| |
Woche 16
|
112 (36,8)
|
14 (14,0)
|
2 (2,0)
|
150 (51,0)
|
25 (25,3)
|
3 (3,1)
| |
Woche 52
|
175 (57,6)
|
21 (21,0)
|
--
|
175 (59,5)
|
30 (30,3)
|
--
| |
PASI 75
| |
Woche 12
|
264 (86,8)
|
70 (70,0)
|
10 (9,8)
|
261 (88,8)
|
69 (69,7)
|
8 (8,2)
| |
Woche 52
|
279 (91,8)
|
70 (70,0)
|
--
|
269 (91.5)
|
76 (76,8)
|
--
| |
PASI 90
| |
Woche 16
|
229 (75,3)a
|
42 (42,0)
|
5 (4,9)
|
220 (74,8)a
|
47 (47,5)
|
2 (2,0)
| |
Woche 52
|
249 (81,9)
|
44 (44,0)
|
--
|
237 (80,6)
|
50 (50,5)
|
--
| |
PASI 100
| |
Woche 16
|
109 (35,9)
|
12 (12,0)
|
0 (0,0)
|
149 (50,7)
|
24 (24,2)
|
2 (2,0)
| |
Woche 52
|
171 (56,3)
|
21 (21,0)
|
--
|
175 (59,5)
|
30 (30,3)
|
--
| |
Bei allen Vergleichen von SKYRIZI mit Ustekinumab und Placebo wurde ein p-Wert von < 0,001 erreicht, ausser für den PASI 75 in Woche 52 in ULTIMMA-2 (p = 0,001).
a co-primäre Endpunkte versus Placebo
|
Abbildung 1: Zeitlicher Verlauf der mittleren prozentualen Änderung von der Baseline ausgehend des PASI in ULTIMMA-1 und ULTIMMA-2

RZB = Risankizumab
UST = Ustekinumab
p < 0,001 zu jedem Zeitpunkt
Eine Analyse nach Alter, Geschlecht, ethnische Abstammung, Körpergewicht, Baseline PASI-Score, gleichzeitiger Psoriasis-Arthritis, vorheriger nicht-biologischer systemischer Behandlung, vorheriger Biologika-Therapie und vorherigem Versagen eines Biologikums erbrachte zwischen diesen Teilgruppen keine Unterschiede hinsichtlich des Ansprechens auf SKYRIZI.
Bei Patienten, die mit SKYRIZI behandelt wurden, zeigte sich in Woche 16 und Woche 52 eine Besserung der Psoriasis im Bereich der Kopfhaut, der Nägel, der Handflächen und der Fusssohlen.
IMMHANCE
In die Studie IMMHANCE wurden 507 Patienten eingeschlossen (407 Patienten wurden zu SKYRIZI 150 mg und 100 Patienten zu Placebo randomisiert). Die Behandlung wurde in Woche 0, Woche 4 und anschliessend alle 12 Wochen verabreicht.
In Woche 16 erwies sich SKYRIZI gegenüber Placebo hinsichtlich der co-primären Endpunkte sPGA «frei von» oder «nahezu frei von» (83,5% SKYRIZI vs. 7,0% Placebo) und PASI 90 (73,2% SKYRIZI vs. 2,0% Placebo) als überlegen. In Woche 16 wiesen mehr Patienten unter SKYRIZI ein erscheinungsfreies Hautbild [sPGA 0 (46,4% SKYRIZI vs. 1,0% Placebo) bzw. einen PASI 100 (47,2% SKYRIZI vs. 1,0% Placebo)] auf. Zudem erreichten Patienten unter SKYRIZI mit höherer Wahrscheinlichkeit ein PASI-75-Ansprechen als Patienten unter Placebo (88,7% SKYRIZI vs. 8,0% Placebo).
Bei keinem der 31 Patienten der IMMHANCE-Studie, die eine latente Tuberkulose (TB) aufwiesen und während der Studie keine Prophylaxe erhielten, entwickelte sich während des mittleren Nachbeobachtungszeitraums auf SKYRIZI von 55 Wochen eine aktive TB. Jedoch sollte bei Patienten mit latenter TB mit einer TB-Therapie vor Verabreichung von SKYRIZI begonnen werden (siehe «Warnhinweise und Vorsichtsmassnahmen»).
IMMVENT
In die Studie IMMVENT wurden 605 Patienten eingeschlossen (301 Patienten wurden zu SKYRIZI und 304 Patienten zu Adalimumab randomisiert). Patienten, die zu SKYRIZI randomisiert wurden, erhielten in Woche 0, Woche 4 und anschliessend alle 12 Wochen eine Dosis von 150 mg. Zu Adalimumab randomisierte Patienten erhielten 80 mg in Woche 0, 40 mg in Woche 1 und 40 mg alle zwei Wochen bis einschliesslich Woche 15. Bei den mit Adalimumab behandelten Patienten erfolgte ab Woche 16, je nach Ansprechen, eine Weiterbehandlung oder eine Therapieumstellung:
·< PASI 50: Umstellung auf SKYRIZI
·PASI 50 bis < PASI 90: Re- Randomisierung für Weiterbehandlung mit 40 mg Adalimumab alle 2 Wochen oder Umstellung auf SKYRIZI
·PASI 90: Weiterbehandlung mit 40 mg Adalimumab alle 2 Wochen.
In IMMVENT zeigten sich unter SKYRIZI in Woche 16 ähnliche Ergebnisse wie in den anderen klinischen Studien (Tabelle 3 und Abbildung 2).
Tabelle 3: Wirksamkeitsergebnisse in Woche 16 bei Erwachsenen mit Plaque-Psoriasis in IMMVENT
|
|
SKYRIZI
(N=301)
n (%)
|
Adalimumab
(N=304)
n (%)
| |
sPGA «frei von» oder «nahezu frei von»a
|
252 (83,7)
|
183 (60,2)
| |
PASI 75
|
273 (90,7)
|
218 (71,7)
| |
PASI 90a
|
218 (72,4)
|
144 (47,4)
| |
PASI 100
|
120 (39,9)
|
70 (23,0)
| |
Bei allen Vergleichen wurde ein p-Wert von < 0,001 erreicht.
a co-primäre Endpunkte
|
Bei Patienten, die in Woche 16 unter Adalimumab einen PASI 50 bis < PASI 90 aufwiesen und re-randomisiert wurden, zeigten sich bereits 4 Wochen nach der Re-Randomisierung zwischen Patienten mit Therapieumstellung auf SKYRIZI und Patienten, die mit Adalimumab weiterbehandelt wurden, Unterschiede in Bezug auf die PASI-90-Ansprechraten (49,1% vs. 26,8%). Insgesamt 66,0% (35/53) der Patienten erreichten nach Behandlung mit SKYRIZI über 28 Wochen einen PASI 90, verglichen mit 21,4% (12/56) der mit Adalimumab weiterbehandelten Patienten. Andere Parameter des Ansprechens fielen nach Umstellung auf SKYRIZI ebenfalls besser aus: 39,6% PASI 100, 39,6% sPGA «frei von» und 73,6% sPGA «frei von» oder «nahezu frei von» nach Umstellung auf SKYRIZI, verglichen mit 7,1% PASI 100, 7,1% sPGA «frei von» und 33,9% sPGA «frei von» oder «nahezu frei von» unter Weiterbehandlung mit Adalimumab.
Abbildung 2: Zeitlicher Verlauf des PASI 90 nach Re-Randomisierung in IMMVENT
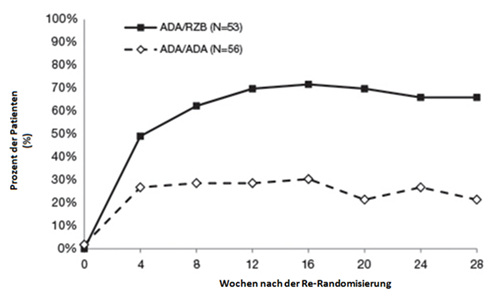
ADA/ADA: Patienten, die ursprünglich zu Adalimumab randomisiert und mit Adalimumab weiterbehandelt wurden
ADA/RZB: Patienten, die ursprünglich zu Adalimumab randomisiert und auf SKYRIZI umgestellt wurden
p < 0,05 in Woche 4 und p < 0,001 zu jedem Zeitpunkt ab Woche 8
Erhalt und Dauerhaftigkeit des Ansprechens
In einer kombinierten Analyse von Patienten, die innerhalb von ULTIMMA-1 und ULTIMMA-2 SKYRIZI erhielten und in Woche 16 ein PASI-100-Ansprechen zeigten, blieb das Ansprechen bei 79,8% (206/258) der mit SKYRIZI weiterbehandelten Patienten bis Woche 52 erhalten. 88,4% (398/450) der Patienten mit PASI-90-Ansprechen in Woche 16 zeigten bis Woche 52 ein anhaltendes Ansprechen.
Patienten, die innerhalb von IMMHANCE ursprünglich SKYRIZI erhalten hatten und in Woche 28 sPGA «frei von» oder «nahezu frei von» aufwiesen, wurden nach Re-Randomisierung entweder mit SKYRIZI alle 12 Wochen bis einschliesslich Woche 88 (N=111) weiterbehandelt oder die Behandlung wurde abgesetzt (N=225).
In Woche 104 (16 Wochen nach der letzten SKYRIZI Verabreichung) erreichten 81,1% (90/111) der mit SKYRIZI weiterbehandelten Patienten sPGA «frei von» oder «nahezu frei von» verglichen mit 7,1% (16/225) der Patienten, bei denen SKYRIZI abgesetzt wurde. Ein Verlust von sPGA «frei von» oder «nahezu frei von» wurde bei Patienten, bei denen SKIRIZI abgesetzt wurde, bereits 12 Wochen nach einer verpassten Dosis beobachtet.
Die sPGA-Ansprechrate «frei von» in Woche 104 war 63,1% (70/111) in mit SKYRIZI weiterbehandelten Patienten verglichen mit 2,2% (5/225) in Patienten, bei welchen die SKYRIZI Behandlung abgesetzt wurde. Es gab einen Anstieg zwischen Woche 28 und 88 im Anteil der mit SKYRIZI weiterbehandelten Patienten mit PASI-100 und sPGA «frei von». Von denjenigen Patienten, welche sPGA «frei von» oder «nahezu frei von» in Woche 28 erreichten und ein Rezidiv (sPGA ≥3) nach Absetzen von SKYRIZI vorwiesen, erreichten 83,7% (128/153) wieder sPGA «frei von» oder «nahezu frei von» nach 16 Wochen Wiederaufnahme der Behandlung.
In der LIMMITLESS-Studie blieb bei den Patienten, welche ULTIMMA-1 und ULTIMMA-2 abgeschlossen hatten und welche die Behandlung mit SKYRIZI weiterführten, die Ansprechrate von PASI 90 und sPGA «frei von» oder «nahezu frei von» bis Woche 304 erhalten. Bei Patienten, welche in Woche 52 von Ustekinumab auf SKYRIZI umgestellt wurden, stiegen die Raten von PASI 90 und sPGA «frei von» oder «nahezu frei von» von Woche 52 bis Woche 76 und blieben dann bis Woche 304 erhalten (Abbildung 3 und 4).
Abbildung 3: Prozentualer Anteil der Patienten, die in LIMMITLESS bei einem Besuch ein PASI 90 Ansprechen erreichten (Last Observation Carried Forward, LOCF)*

*Patienten, welche zu Ustekinumab oder Risankizumab 150 mg randomisiert waren in den ULTIMMA-1 und ULTIMMA-2 Studien, und in LIMMITLESS eingeschlossen wurden.
Abbildung 4: Prozentualer Anteil der Patienten, die in LIMMITLESS ein sPGA Ansprechen «frei von» oder «nahezu frei von» bei einem Besuch erreichten (Last Observation Carried Forward, LOCF)*
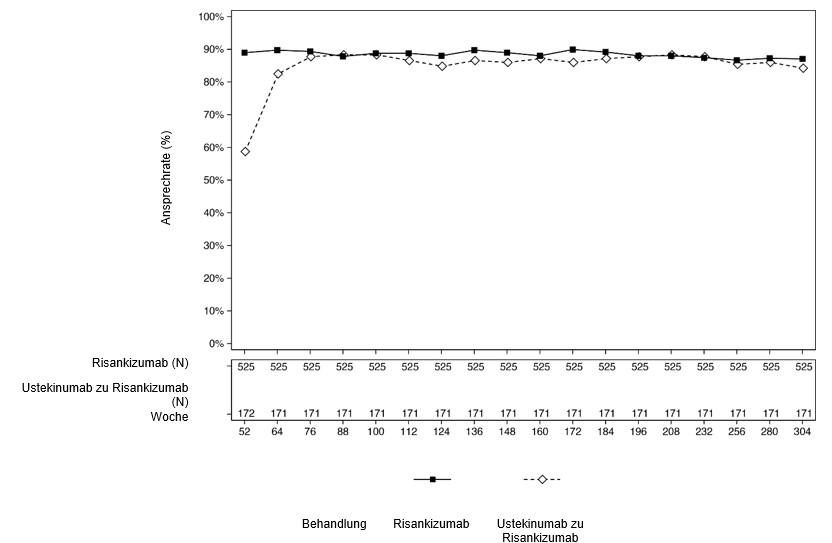
*Patienten, welche zu Ustekinumab oder Risankizumab 150 mg randomisiert waren in den ULTIMMA-1 und ULTIMMA-2 Studien, und in LIMMITLESS eingeschlossen wurden.
Lebensqualität/Von Patienten berichtete Ergebnisse
Signifikant mehr Patienten, welche mit SKYRIZI behandelt wurden, erreichten einen Dermatology Life Quality Index (DLQI) Score von 0 oder 1 [keine Auswirkungen auf die gesundheitsbezogene Lebensqualität] in Woche 16 verglichen zu Placebo, Adalimumab oder Ustekinumab behandelten Patienten. Die Verbesserung hielt bis einschliesslich Woche 52 in den ULTIMMA-1 und ULTIMMA-2 Studien an und blieb bei Patienten erhalten, welche die Behandlung mit SKYRIZI in der offenen Fortsetzungsstudie LIMMITLESS bis zu Woche 304 weiterführten.
In ULTIMMA-1 und ULTIMMA-2 zeigte sich in Woche 16 unter SKYRIZI eine signifikant stärkere Besserung der Psoriasis-Symptome (Juckreiz, Schmerzen, Rötung und Brennen, gemessen anhand des Psoriasis Symptom Score [PSS]) als unter Placebo. Verglichen mit Ustekinumab und Placebo erreichte ein signifikant höherer Anteil der Patienten unter SKYRIZI in Woche 16 einen PSS von 0 (Symptomfreiheit). Bis Woche 52 berichteten 55,7% (333/598) der Patienten unter SKYRIZI keinerlei Juckreiz, Schmerzen, Rötung oder Brennen.
Psoriasis-Arthritis
Es konnte gezeigt werden, dass SKYRIZI bei Erwachsenen mit aktiver Psoriasis-Arthritis (PsA) Anzeichen und Symptome, die körperliche Funktionsfähigkeit, sowie die gesundheitsbezogene Lebensqualität verbessert.
Die Sicherheit und Wirksamkeit von SKYRIZI wurden bei 1'407 Patienten ab 18 Jahren mit aktiver PsA in zwei randomisierten, placebokontrollierten Doppelblindstudien (964 in KEEPSAKE1 und 443 in KEEPSAKE2) beurteilt.
Die Teilnehmer in diesen Studien wiesen seit mindestens sechs Monaten eine PsA-Diagnose gemäss CASPAR (Classification Criteria for Psoriatic Arthritis), eine PsA-Dauer von im Median 4,9 Jahren bei Baseline, ≥5 druckschmerzhafte Gelenke und ≥5 geschwollene Gelenke und eine aktive Plaque-Psoriasis oder Nagelpsoriasis bei Baseline auf. 55,9% der Patienten hatten eine aktive Plaque-Psoriasis mit einer betroffenen BSA von ≥3%. 63,4% der Patienten hatten eine Enthesitis und 27,9% eine Daktylitis. In der Studie KEEPSAKE1, in der die Nagelpsoriasis eingehender untersucht wurde, wiesen 67,3% Nagelpsoriasis auf.
In der Studie KEEPSAKE1 hatten alle Patienten zuvor ein unzureichendes Ansprechen auf oder eine Unverträglichkeit gegenüber nicht biologischen DMARDs gezeigt und waren nicht mit Biologika vorbehandelt. In der Studie KEEPSAKE2 hatten 53,5% der Patienten auf eine nicht biologische DMARD-Therapie unzureichend angesprochen oder diese nicht vertragen und 46,5% der Patienten hatten auf eine biologische Therapie unzureichend angesprochen oder diese nicht vertragen.
In beiden Studien erhielten die Patienten randomisiert in Woche 0, 4 und 16 entweder SKYRIZI 150 mg oder Placebo. Ab Woche 28 erhielten alle Patienten alle 12 Wochen SKYRIZI. Beide Studien beinhalten eine langfristige noch laufende Fortsetzungsphase von bis zu 204 weiteren Wochen. 59,6% der Patienten aus beiden Studien erhielten gleichzeitig Methotrexat (MTX), 11,6% erhielten gleichzeitig andere nicht biologische DMARDs als MTX und 28,9% erhielten eine SKYRIZI-Monotherapie.
Primärer Endpunkt war in beiden Studien der Anteil der Patienten, die in Woche 24 ein American College of Rheumatology (ACR) 20-Ansprechen erreichten.
Klinisches Ansprechen
In beiden Studien führte die Behandlung mit SKYRIZI im Vergleich zu Placebo zu einer signifikanten Verbesserung der Parameter der Krankheitsaktivität in Woche 24. Die wichtigsten Ergebnisse zur Wirksamkeit sind Tabelle 4 zu entnehmen.
Die Beurteilung von Daktylitis und Enthesitis wurde auf der Grundlage gepoolter Daten aus den Studien KEEPSAKE1 und 2 durchgeführt. Bei Patienten mit vorbestehender Daktylitis war in Woche 24 der Anteil Patienten mit abgeklungener Daktylitis grösser in der SKYRIZI-Gruppe (68,1%, p < 0,001) als unter Placebo (51,0%). Bei Patienten mit vorbestehender Enthesitis war in Woche 24 der Anteil Patienten mit abgeklungener Enthesitis grösser in der SKYRIZI-Gruppe (48,4%, p < 0,001) als unter Placebo (34,8%).
In den beiden Studien wurde ein ähnliches Ansprechen beobachtet, unabhängig von der gleichzeitigen Anwendung nicht biologischer DMARDs, der Anzahl vorheriger nicht biologischer DMARDs, Alter, Geschlecht, ethnischer Zugehörigkeit und BMI. In der Studie KEEPSAKE2 wurde ein Ansprechen unabhängig von einer vorherigen Biologikatherapie beobachtet.
Tabelle 4. Wirksamkeitsergebnisse in den Studien KEEPSAKE1 und KEEPSAKE2
|
|
KEEPSAKE1
|
KEEPSAKE2
| |
Endpunkt
|
Placebo
N = 481
n (%)
|
SKYRIZI
N = 483
n (%)
|
Placebo
N = 219
n (%)
|
SKYRIZI
N = 224
n (%)
| |
ACR20-Ansprechen
| |
Woche 16
|
161 (33,4)
|
272 (56,3)a
|
55 (25,3)
|
108 (48,3)a
| |
Woche 24
|
161 (33,5)
|
277 (57,3)a
|
58 (26,5)
|
115 (51,3)a
| |
Woche 52*
|
-
|
338/433 (78,1)
|
-
|
131/191 (68,6)
| |
ACR50-Ansprechen
| |
Woche 24
|
54 (11,3)
|
162 (33,4)b
|
20 (9,3)
|
59 (26,3)b
| |
Woche 52*
|
-
|
209/435 (48,0)
|
-
|
72/192 (37,5)
| |
ACR70-Ansprechen
| |
Woche 24
|
23 (4,7)
|
74 (15,3)b
|
13 (5,9)
|
27 (12,0)c
| |
Woche 52*
|
-
|
125/437 (28,6)
|
-
|
37/192 (19,3)
| |
MDA (Minimale Krankheitsaktivität)-Ansprechen
| |
Woche 24
|
49 (10,2)
|
121 (25,0)a
|
25 (11,4)
|
57 (25,6)a
| |
Woche 52*
|
-
|
183/444 (41,2)
|
-
|
61/197 (31,0)
| |
*Die Daten zu den beobachteten Patienten werden im Format beobachtete n/N (%) angegeben.
a Multiplizitätskontrolliert p ≤0,001 SKYRIZI im Vergleich zu Placebo
b Nominal p ≤0,001 SKYRIZI im Vergleich zu Placebo
c Nominal p ≤0,05 SKYRIZI im Vergleich zu Placebo
Patienten, die eine Begleitmedikation gegen PsA mit möglichem Einfluss auf die Beurteilung der Wirksamkeit oder auf die Notfallmedikation begonnen haben, oder bei denen Daten in der Woche der Beurteilung fehlten, galten in den Analysen in Woche 16 und Woche 24 als Non-Responder. Patienten, bei denen Daten in der Woche der Beurteilung fehlten, wurden in Woche 52 von den Analysen ausgeschlossen. Alle beobachteten Daten wurden für die Analysen in Woche 52 verwendet.
|
In KEEPSAKE1 wurde im Vergleich zu Placebo bereits in Woche 4 ein stärkeres ACR20-Ansprechen beobachtet, das sich bis Woche 24 weiter verstärkte. Der prozentuale Anteil der Patienten, die in der Studie KEEPSAKE1 bis Woche 24 ein ACR20-Ansprechen erreichten, ist in Abbildung 5 dargestellt.
Abbildung 5. Prozentualer Anteil der Patienten, die in der Studie KEEPSAKE1 bis Woche 24 ein ACR20-Ansprechen erreichten
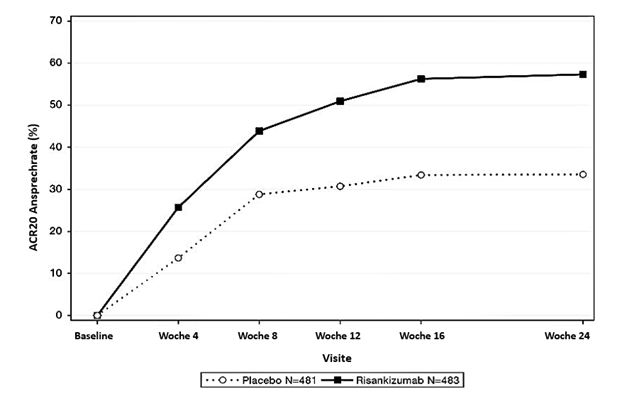
Die Behandlung mit SKYRIZI führte im Vergleich zu Placebo zu einer Verbesserung bei allen ACR-Komponenten, einschliesslich der Anzahl druckschmerzhafter/schmerzhafter und geschwollener Gelenke, der allgemeinen Beurteilung der Krankheitsaktivität durch den Arzt (PGA) und den Patienten (PtGA), des Health Assessment Questionnaire-Disability Index (HAQ-DI), der Schmerzen und des hochsensitiven C-reaktiven Proteins (hsCRP).
In der Studie KEEPSAKE1 zeigten Patienten, welche mit SKYRIZI behandelt wurden, in der Beurteilung der Schmerzen durch den Patienten anhand der Visual Analog Scale (VAS) bei Woche 24 eine signifikante Verbesserung zur Baseline (mittlere Veränderung: -21,0) verglichen mit Patienten, welche Placebo erhielten (mittlere Veränderung: -10,2) (p-Wert ≤0,001). In der Studie KEEPSAKE2 zeigten Patienten, welche mit SKYRIZI behandelt wurden, eine signifikante Verbesserung zur Baseline in der Beurteilung der Schmerzen durch den Patienten VAS bei Woche 24 (mittlere Veränderung: -14,7) verglichen zu den Teilnehmern, welche mit Placebo behandelt wurden (mittlere Veränderung: -6,5) (p-Wert ≤0,001). Die Verbesserungen wurden bis zu Woche 52 in beiden Studien beibehalten.
Bei Patienten mit aktiver PsA mit ≥3% BSA-Psoriasis-Beteiligung wurden in der Risankizumab-Gruppe im Vergleich zu Placebo signifikante Verbesserungen der Hautkrankheit beobachtet.
In der Studie KEEPSAKE1 berichteten die mit SKYRIZI behandelten Patienten mit Psoriasis-Arthritis und Nagelpsoriasis bei Baseline (67,3%) über statistisch signifikante Verbesserungen der Nagelpsoriasis gegenüber dem Ausgangswert, gemessen anhand des modifizierten Nail Psoriasis Severity Index (mNAPSI) im Vergleich zu Placebo (-9.76 vs. -5,57, p ≤0,001) und der aus 5 Punkten bestehenden PGA zur Nagelpsoriasis (PGA-F) (-0,8 vs. -0,4, p ≤0,001) in Woche 24. Diese Verbesserungen hielten bis Woche 52 an.
Radiologisches Ansprechen
In der Studie KEEPSAKE1 wurde die Hemmung der Progression struktureller Schäden radiologisch beurteilt und als Veränderung des modifizierten Total-Sharp-Scores (mTSS) in Woche 24 gegenüber Baseline ausgedrückt. Der mTSS-Score wurde für Psoriasis-Arthritis durch Hinzunahme der distalen Interphalangealgelenke (DIP) der Hand modifiziert. Im Vergleich zu Placebo reduzierte SKYRIZI numerisch die mittlere Progression der strukturellen Schäden in Woche 24 (der mittlere mTSS-Score betrug 0,23 in der SKYRIZI-Gruppe gegenüber 0,32 in der Placebo-Gruppe [statistisch nicht signifikant]). Der Anteil der Patienten ohne radiologische Progression (definiert als Veränderung des mTSS ≤0 gegenüber Baseline) war in Woche 24 unter SKYRIZI (92,4%) im Vergleich zu Placebo (87,7%) höher (nominaler p-Wert = 0,016). Das Ansprechen hielt bis Woche 52 an.
Körperliche Funktionsfähigkeit und gesundheitsbezogene Lebensqualität
In KEEPSAKE1 und KEEPSAKE2 wurden körperliche Funktionsfähigkeit und Behinderung anhand des Health Assessment Questionnaire-Disability Index (HAQ-DI), des SF-36-Fragebogens (V2) und des Functional Assessment of Chronic Illness Therapy-Fatigue (FACIT-F) bewertet.
In der Studie KEEPSAKE1 zeigten die mit SKYRIZI behandelten Patienten (-0,31) in Woche 24 gegenüber Baseline eine statistisch signifikante Verbesserung der körperlichen Funktionsfähigkeit, gemessen anhand HAQ-DI, im Vergleich zu Placebo (-0,11) (p-Wert ≤0,001). In der Studie KEEPSAKE2 zeigten die mit SKYRIZI behandelten Patienten (-0,22) in Woche 24 gegenüber Baseline eine statistisch signifikante Verbesserung des HAQ-DI im Vergleich zu Placebo (-0,05) (p-Wert ≤0,001). In beiden Studien erreichte in Woche 24 in der SKYRIZI-Gruppe im Vergleich zu Placebo jeweils ein grösserer Anteil der Patienten eine klinisch bedeutsame Reduktion des HAQ-DI-Scores um mindestens 0,35 gegenüber Baseline. In beiden Studien wurde die Verbesserung der körperlichen Funktionsfähigkeit bis Woche 52 aufrechterhalten.
In beiden Studien zeigten die mit SKYRIZI behandelten Patienten in Woche 24 im Vergleich zu den Patienten unter Placebo zudem signifikante Verbesserungen bei der körperlichen Domäne des SF-36 V2 und der FACIT-F-Scores. In beiden Studien wurden die Verbesserungen bei der körperlichen Domäne des SF-36 sowie der FACIT-F-Scores bis Woche 52 aufrechterhalten.
|





