Eigenschaften/WirkungenATC-Code
L01EC02
Wirkungsmechanismus
Tafinlar Monotherapie
Dabrafenib ist ein potenter, selektiver, ATP-kompetitiver Hemmer der RAF-Kinasen mit IC50-Werten von 0.65, 0.5 bzw. 1.84 nM für die Enzyme BRAF V600E, BRAF V600K und BRAF V600D. Onkogene BRAF-Mutationen führen zu einer konstitutiven Aktivierung der RAS/RAF/MEK/ERK-Signaltransduktionskette und zur Stimulierung des Tumorzellwachstums. BRAF-Mutationen werden bei bestimmten Krebsarten sehr häufig festgestellt, unter anderem bei ungefähr 50 % aller Melanome. Die am häufigsten beobachtete BRAF-Mutation V600E macht ca. 90 % aller bei Melanompatienten beobachteten BRAF-Mutationen aus. Ausserdem kommen eine Reihe seltener Substitutionen vor, z.B. die Mutation V600K, V600D, V600G, V600M und V600R.
Dabrafenib hemmt ausserdem Wildtyp-BRAF- und -CRAF-Enzyme mit IC50-Werten von 3.2 bzw. 5.0 nM. Dabrafenib hemmt das Wachstum BRAF-V600-Mutation-positiver Melanomzellen in vitro und in vivo.
Für Dabrafenib ist bei BRAF-V600-mutierten Melanom-Zelllinien die Suppression eines pharmakodynamischen Downstream-Biomarkers (phosphoryliertes ERK) in vitro und in Tiermodellen belegt.
Bei Teilnehmern mit BRAF-V600-Mutation-positivem Melanom führte die Verabreichung von Dabrafenib gegenüber dem Wert vor der Behandlung zu einer Hemmung der phosphorylierten Tumor-ERK.
Tafinlar und Trametinib Kombinationstherapie - metastasiertes Melanom und NSCLC
Trametinib ist ein reversibler, hoch selektiver, allosterischer Hemmer der Aktivierung und Kinaseaktivität von MEK 1 und MEK 2 (MEK= Mitogen-aktivierte, durch extrazelluäre Signale regulierte Kinasen). MEK-Proteine sind kritische Komponenten des durch extrazelluläre Signale regulierten Kinase (ERK)-Wegs.
Trametinib und Dabrafenib hemmen innerhalb dieser Signaltransduktionskette die beiden Kinasen MEK und BRAF; die Kombination beider Wirkstoffe führt zu einer dualen, wirksamen Hemmung der Signaltransduktionskette. Die Kombination aus Trametinib und Dabrafenib hat sich bei BRAF-V600-mutierten Melanom- und NSCLC-Zelllinien in vitro als synergistisch erwiesen und führt zu einer Verzögerung der Resistenzentwicklung in vivo bei BRAF-V600-mutierten Melanom-Heterotransplantaten.
Studie MEK111054
QT Verlängerung
Eine QTc Intervallverlängerung von schlimmstenfalls > 60 ms wurde in 3 % der mit Tafinlar behandelten Patienten beobachtet (darunter ein Fall mit > 500 ms in der Gesamt-Sicherheitspopulation).
Das QT-verlängernde Potential von Dabrafenib wurde in einer speziell darauf abgestimmten QT-Studie mit Mehrfachdosierung untersucht. Den 32 Teilnehmern mit BRAF-V600-Mutations-positiven Tumoren wurde zweimal täglich eine supratherapeutische Dosis von 300 mg Dabrafenib verabreicht. Es wurden keine klinisch relevanten Effekte von Dabrafenib oder Metaboliten von Dabrafenib auf das QTc-Intervall beobachtet.
QTc-Verlängerungen im ungünstigsten Fall um mehr als 60 Millisekunden (ms) wurden bei 3 % der mit Dabrafenib behandelten Patienten beobachtet (in einem Fall davon auf > 500 ms in der integrierten Sicherheitspopulation). In der Phase-III-Studie MEK115306 trat bei keinem der mit Trametinib in Kombination mit Dabrafenib behandelten Patienten der ungünstigste Fall einer QTcB-Verlängerung auf > 500 ms auf; bei 1 % (3/209) der Patienten war die QTcB-Strecke um mehr als 60 ms im Vergleich zum Ausgangswert verlängert. In der Phase-III-Studie MEK116513 hatten vier mit Trametinib in Kombination mit Dabrafenib behandelte Patienten (1 %) einen QTcB-Anstieg vom Grad 3 auf > 500 ms. Zwei dieser Patienten hatten einen QTcB-Anstieg vom Grad 3 auf > 500 ms, der gleichzeitig einen Anstieg um > 60 ms im Vergleich zum Ausgangswert darstellte.
Pharmakodynamik
Klinische Wirksamkeit
Tafinlar Monotherapie
Die Wirksamkeit von Tafinlar bei der Behandlung erwachsener Patienten mit BRAF-V600-Mutation-positivem, nicht resezierbarem oder metastasiertem Melanom wurde in 3 Studien (BRF113683 [BREAK-3], BRF113929 [BREAK-MB] und BRF113710 [BREAK-2]) an Patienten mit BRAF-V600E- und/oder BRAF-V600K-Mutation untersucht. Die pivotale Studie BREAK-3 wurde ausschliesslich bei Patienten mit V600E-Mutation durchgeführt. In diese Studien waren insgesamt 402 Patienten mit BRAF-V600E-Mutation und 49 Patienten mit BRAF-V600K-Mutation eingeschlossen. Bei Vorliegen einer V600K-Mutation ist nach den Ergebnissen der Phase 2 Studien die Wirksamkeit geringer als bei V600E-Mutation-positiven Tumoren.
Die Wirksamkeit von Tafinlar bei mit einem Proteinkinasehemmer vorbehandelten Patienten ist nicht untersucht.
Nicht vorbehandelte Patienten (Ergebnisse der Phase-III-Studie BREAK-3)
Wirksamkeit und Sicherheit von Tafinlar wurden in einer randomisierten, offenen Phase-III-Studie (BREAK 3) zum Vergleich von Tafinlar mit Dacarbazin (DTIC) an behandlungsnaiven Patienten mit BRAF-V600E-Mutation-positivem, fortgeschrittenem (nicht resezierbar, Stadium III) oder metastasiertem (Stadium IV) Melanom untersucht.
Primäres Studienziel war die Beurteilung der Wirksamkeit von Tafinlar im Vergleich zu DTIC in Bezug auf das progressionsfreie Überleben (progression-free survival, PFS). Die Patienten im DTIC-Arm konnten nach der ersten unabhängigen radiographischen Bestätigung einer Progression Tafinlar erhalten. Die Behandlungsgruppen zeigten in Bezug auf die Ausgangsmerkmale eine ausgeglichene Zusammensetzung. Sechzig Prozent der Patienten waren männlich, 99.6 % vom kaukasischen Typ; das Alter lag im Median bei 52 Jahren, wobei 21 % der Patienten ≥65 Jahre alt waren; 98.4 % hatten einen ECOG-Status von 0 oder 1, und bei 97 % der Patienten lag eine metastasierte Erkrankung vor.
Bei der im Voraus festgelegten Analyse der Daten, welche bis zum 19. Dezember 2011 erhoben wurden, ergab sich eine signifikante Verbesserung des primären Endpunktes PFS (HR = 0.30; 95 % Cl 0.18, 0.51; p < 0.0001). Die Wirksamkeitsergebnisse einer post-hoc Analyse mit zusätzlichen 6 Monaten Nachfolgeuntersuchungen sind in Tabelle 5 zusammengefasst. Das Gesamtüberleben (OS) aus einer weiteren post-hoc Analyse basierend auf einer Datenerhebung vom 18. Dezember 2012 ist in Tabelle 6 und Abbildung 1 dargestellt.
Tabelle 6: Wirksamkeit von nicht vorbehandelten Patienten gemäss Prüfärzten (BREAK-3-Studie, 25. Juni 2012)
|
|
Intention-to-treat-Population
| |
|
Tafinlar
N = 187
|
DTIC
N = 63
| |
Progressionsfreies Überleben (gemäss Prüfärzten)
| |
Median (Monate) (95 %-KI)
|
6.9 (5.2; 9.0)
|
2.7 (1.5; 3.2)
| |
HR (95 %-KI)
|
0.37 (0.24; 0.58)
P < 0.0001
| |
Gesamtansprechratea
| |
% (95 %-KI)b
|
59 (51.4;66.0)
|
24 (21.4; 36.2)
| |
P < 0.0001
| |
Dauer des Ansprechens
| |
|
N = 110
|
N = 15
| |
Median (Monate) (95 %-KI)
|
8.0 (6.6; 11.5)
|
7.6 (5.0; 9.7)
| |
Abkürzungen: KI: Konfidenzintervall; DTIC: Dacarbazin; HR: Hazard Ratio
a. Definiert als vollständiges + partielles Ansprechen.
b. Gesichertes Ansprechen.
|
Bei der Datenerhebung vom 25. Juni 2012 wechselten 35 von 63 Teilnehmer (55.6 %), die per Randomisierung DTIC erhalten hatten, zur Gruppe mit Tafinlar über. Das mediane PFS nach dem Behandlungsgruppenwechsel betrug 4.4 Monate.
Tabelle 7: Überlebensdaten aus der post-hoc Analyse (18. Dezember 2012).
|
Behandlung
|
Anzahl Todesfälle (%)
|
12-monatige Gesamtüberlebens-Rate
|
Hazard Ratio
(95 % CI)
| |
DTIC
|
28 (44 %)
|
63 %
|
0.76 (0.48, 1.21) (a)
| |
Tafinlar
|
78 (42 %)
|
70 %
| |
(a) Patienten waren nicht zensiert zur Zeit des Behandlungsgruppenwechsels
|
Abbildung 1: Kaplan-Meier Kurve des Gesamtüberlebens (BREAK-3) (18. Dezember 2012)
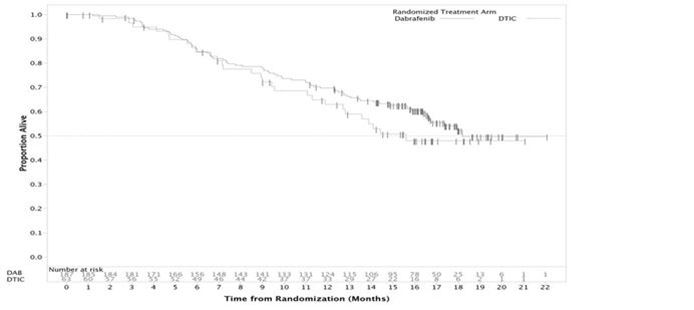
Patienten mit Hirnmetastasen (Ergebnisse der Phase II Studie BREAK-MB)
BREAK-MB war eine multizentrische, offene Zwei-Kohorten-Studie der Phase II und dazu konzipiert, das intrakranielle Ansprechen auf Tafinlar bei Studienteilnehmern mit histologisch bestätigtem (Stadium IV) Melanom mit Hirnmetastasen und der BRAF (V600E oder V600K)-Mutation zu beurteilen. Die Studienteilnehmer wurden entweder in die Kohorte A (Studienteilnehmer ohne vorangegangene Lokaltherapie der Hirnmetastasen) oder in die Kohorte B (Studienteilnehmer mit vorangegangener Lokaltherapie der Hirnmetastasen) eingeschlossen.
Der primäre Endpunkt dieser Studie war das intrakranielle Gesamt-Ansprechen (Overall Intracranial Response Rate, OIRR) nach Einschätzung der Prüfärzte in der Population mit der V600E-Mutation. Das bestätigte OIRR sowie andere Ergebnisse zur Wirksamkeit sind in Tabelle 8 dargestellt.
Tabelle 8: Daten zur Wirksamkeit bei Patienten mit Hirnmetastase (BREAK-MB Studie)
|
Gesamtpopulation aller behandelten Studienteilnehmer
| |
|
BRAF V600E (Primär)
|
BRAF V600K
| |
|
Kohorte A
N = 74
|
Kohorte B
N = 65
|
Kohorte A
N = 15
|
Kohorte B
N = 18
| |
Intrakranielle Gesamtansprechrate, % (95 % KI)a
| |
|
39 % (28.0, 51.2)
P < 0.001b
|
31 % (19.9, 43.4)
P < 0.001b
|
7 % (0.2, 31.9)
|
22 % (6.4, 47.6)
| |
Dauer des intrakraniellen Ansprechens, Median, Monate (95 % KI)
| |
|
N = 29
4.6 (2.8, NR)
|
N = 20
6.5 (4.6, 6.5)
|
N = 1
2.9 (NR, NR)
|
N = 4
3.8 (NR, NR)
| |
Gesamtansprechrate, % (95 % KI)a
| |
|
38 % (26.8, 49.9)
|
31 % (19.9, 43.4)
|
0 (0, 21.8)
|
28 % (9.7, 53.5)
| |
Dauer des Ansprechens, Median, Monate (95 % KI)
| |
|
N = 28
5.1 (3.7, NR)
|
N = 20
4.6 (4.6, 6.5)
|
NA
|
N = 5
3.1 (2.8, NR)
| |
Progressionsfreies Überleben, Median, Monate (95% KI)
| |
|
3.7 (3.6, 5.0)
|
3.8 (3.6, 5.5)
|
1.9 (0.7, 3.7)
|
3.6 (1.8, 5.2)
| |
Gesamtüberleben, Median, Monate (95% KI)
| |
Median, Monate
|
7.6 (5.9, NR)
|
7.2 (5.9, NR)
|
3.7 (1.6, 5.2)
|
5.0 (3.5, NR)
| |
Abkürzungen: KI: Konfidenzintervall; NR: nicht erreicht; NA: nicht anwendbar
a – Bestätigtes Ansprechen.
b – Diese Studie wurde konzipiert, um bei Studienteilnehmern mit der BRAF-V600E-Mutation die Null-Hypothese einer OIRR ≤10 % (basierend auf historischen Ergebnissen) entweder zu unterstützen oder zugunsten der Alternativ-Hypothese einer OIRR ≥30 % abzulehnen
|
Patienten ohne vorangegangene Therapie oder nach Versagen mindestens einer vorangegangenen systemischen Therapie (Ergebnisse der Phase II [BREAK-2])
BRF113710 (BREAK-2) war eine multizentrische einarmige Studie, in der 92 Studienteilnehmer mit metastasiertem Melanom (Stadium IV) und bestätigter BRAF-V600E- oder V600K-Mutation eingeschlossen wurden.
Die bestätigte Ansprechrate nach Einschätzung der Prüfärzte bei Patienten mit metastasiertem Melanom und der BRAF-V600E-Mutation (n = 76) betrug 59 % (95 % KI: 48.2; 70.3) und die mediane Dauer des Ansprechens 5.2 Monate (95 % KI: 3.9; nicht abschätzbar), basierend auf einer medianen Nachbeobachtungszeit von 6.5 Monaten seit Beginn der Behandlung. Bei Patienten mit metastasiertem Melanom und der BRAF-V600K Mutation (n = 16) betrug die Ansprechrate 13 % (2 Patienten von 16) (95 % KI: 0.0; 28.7) mit einer medianen Ansprechdauer von 5.3 Monaten (95 % KI: 3.7; 6.8).
Tafinlar und Trametinib Kombinationstherapie
Wirksamkeit und Sicherheit der empfohlenen Tafinlar-Dosis (zweimal täglich 150 mg) in Kombination mit Trametinib (einmal täglich 2 mg) zur Behandlung von erwachsenen Patienten mit nicht resezierbarem oder metastasiertem Melanom mit einer BRAF-V600-Mutation wurden in zwei pivotalen Studien der Phase III untersucht.
Die Kombination von Tafinlar 150 mg BID und Trametinib 2 mg QD zeigte in einer frühen Studie begrenzte klinische Aktivität bei einer geringen Anzahl von 26 Patienten, bei denen es nach einer Therapie mit einem BRAF-Inhibitor zur Krankheitsprogression kam. Die vom Prüfarzt bewertete, bestätigte Ansprechrate lag bei 15 % (95-%-KI: 4.4, 34.9) und mittlere PFS lag bei 3.6 Monaten (95-%-KI: 1.9, 5.2). Ähnlich waren die Resultate bei den 45 Patienten, die von der Tafinlar-Monotherapie in die Kombination von Tafinlar 150 mg BID und Trametinib 2 mg QD in Teil C der Studie wechselten. Bei diesen Patienten wurde eine bestätigte Ansprechrate von 13 % (95-%-KI: 5.0, 27.0) mit einem mittleren PFS von 3.6 Monaten beobachtet (95-%-KI: 2, 4). Diese Ansprechrate ist deutlich tiefer als bei Patienten, die keine Krankheitsprogression unter Vorbehandlung mit einem BRAF-Inhibitor gezeigt hatten, so dass eine Anwendung von Tafinlar in Kombination mit Trametinib bei diesen Patienten erst nach Abwägen weiterer Therapieoptionen in Betracht gezogen werden sollte.
MEK115306 (COMBI-d)
MEK115306 (COMBI-d) war eine randomisierte, doppelblinde Phase-III-Studie zum Vergleich der Kombination von Tafinlar und Trametinib gegenüber Tafinlar und Placebo in der Erstlinientherapie bei Patienten mit nicht resezierbarem (Stadium IIIC) oder metastasiertem (Stadium IV) BRAF-V600E/K-Mutations-positivem kutanem Melanom. Der primäre Endpunkt der Studie war das vom Prüfarzt bewertete progressionsfreie Überleben (PFS). Sekundäre Endpunkte waren das mediane Gesamtüberleben (overall survival, OS), die Gesamtansprechrate (overall response rate, ORR) und die Ansprechdauer (duration of response, DOR). Die Studienteilnehmer wurden nach Laktatdehydrogenase (LDH)-Aktivität (> obere Normgrenze (ONG) versus ≤ ONG) und BRAF-Mutation (V600E versus V600K) stratifiziert.
Es wurden insgesamt 423 Studienteilnehmer im Verhältnis von 1:1 randomisiert und dem Kombinationstherapie-Arm (zweimal täglich Tafinlar 150 mg und einmal täglich Trametinib 2 mg) (N = 211) bzw. dem Tafinlar-Monotherapie-Arm (zweimal täglich 150 mg) (N = 212) zugeordnet. Die Merkmale bei Baseline waren in den beiden Behandlungsgruppen ausgeglichen. Bei den meisten Patienten lag eine BRAF-V600E-Mutation vor (85 %); bei den übrigen 15 % der Patienten lag eine BRAF-V600K-Mutation vor.
Zum Zeitpunkt der Primäranalyse des PFS wurden unter der Kombinationstherapie ein medianes PFS von 9.3 Monaten unter der Kombination von Tafinlar und Trametinib beobachtet und von 8.8 Monaten unter der Tafinlar-Monotherapie (HR = 0.75, 95 % CI: 0.57, 0.99, p = 0.035). ORR war 67 % vs. 51 % (p = 0.0014) und DOR betrug 9.2 vs. 10.2 Monate bei der Kombination gegenüber der Tafinlar-Monotherapie. In einer späteren Analyse, welche zusammenfiel mit der Hauptanalyse des OS (siehe hier weiter unten) wurde ein noch deutlicherer Unterschied zugunsten der Kombination von Tafinlar und Trametinib als in der vorausgegangenen Hauptanalyse dieses Parameters beobachtet, mit 11.0 Monaten im PFS unter der Kombination (95 % CI: 8.0, 13.9) und weiter von 8.8 Monaten (95 % CI: 5.9, 9.3) unter der Tafinlar-Monotherapie (HR = 0.67, 95 % CI: 0.53, 0.84, p<0.001). In dieser Analyse betrug die ORR 69 % gegenüber 53 % (p = 0.0014) und die DOR betrug 12.9 gegenüber 10.6 Monaten bei der Kombinationstherapie respektive bei Behandlung mit der Tafinlar-Monotherapie.
Zum Zeitpunkt der Hauptanalyse des OS-Analyse wurden 222 Todesfälle (52.5 %) aus der randomisierten (oder ITT-) Population berichtet [Kombination 99 Todesfälle (47 %) und Tafinlar 123 Todesfälle (58 %)]. Die mediane Nachbeobachtungszeit für die Studienbehandlung betrug 20 Monate im Kombinationstherapie-Arm und 16 Monate im Tafinlar-Monotherapie-Arm. Die Studie MEK115306 zeigte eine statistisch signifikante Senkung des Todesrisikos von 29 % im Kombinationstherapie-Arm im Vergleich zum Tafinlar-Monotherapie-Arm (HR = 0.71, 95%-KI: 0.55, 0.92; p = 0.011). Das mediane OS betrug 25.1 Monate im Kombinationstherapie-Arm und 18.7 Monate im Tafinlar-Monotherapie-Arm. Die ermittelten OS-Werte für 12 Monate (74 %) und 24 Monate (51.4 %) waren zudem im Kombinationsarm höher als die im Tafinlar-Monotherapie-Arm (67.6 bzw. 42.1 %).
Eine Analyse des Gesamtüberlebens (OS) nach 5 Jahren ergab, dass das mediane Gesamtüberleben (OS) unter der Kombinationstherapie etwa 7 Monate länger war als das mediane Gesamtüberleben (OS) unter der Tafinlar-Monotherapie (25,8 Monate (95%-KI: 19.2, 38.2) gegenüber 18.7 Monaten (95%-KI: 15.2, 23.1)) mit einer Hazard Ratio von 0,80 (95% KI: 0.63, 1.01). Die 5-Jahres-Gesamtüberlebensrate betrug 32% (95%-KI: 25.1, 38.3) unter der Kombinationstherapie gegenüber 27% (95%-KI: 20.7, 33.0) unter der Tafinlar-Monotherapie. Nach 5 Jahren war das mediane progressionsfreie Überleben (PFS) für die Kombinationstherapie 10.2 Monate (95% Kl: 8.1, 12.8) gegenüber 8.8 Monate (95% Kl: 5.9, 9.3) für Tafinlar-Monotherapie mit einer Hazard Ratio von 0,73 (95% KI: 0.59, 0.91).
MEK116513 (COMBI-v)
Die Studie MEK116513 war eine 2-armige, randomisierte, offene Phase-III-Studie zum Vergleich von Tafinlar und Trametinib als Kombinationstherapie mit Vemurafenib als Monotherapie bei BRAF-V600-Mutations-positivem metastasiertem Melanom. Der primäre Endpunkt der Studie war das Gesamtüberleben (OS). Die Studienteilnehmer wurden nach Laktatdehydrogenase (LDH)-Aktivität (> obere Normgrenze (ONG) versus ≤ ONG) und BRAF-Mutation (V600E versus V600K) stratifiziert.
Insgesamt wurden 704 Studienteilnehmer im Verhältnis 1:1 randomisiert und entweder dem Kombinationstherapie-Arm (zweimal täglich Tafinlar 150 mg und einmal täglich Trametinib 2 mg) oder dem Vemurafenib-Monotherapie-Arm (zweimal täglich 960 mg) zugewiesen. Bei der Mehrzahl der Studienteilnehmer lag eine BRAF-V600E-Mutation vor (89 %). 10 % der Patienten hatten eine BRAF-V600K Mutation und 1 Patient (<1 %) zeigte beide Mutationen (BRAF V600E/K).
Die OS-Analyse wurde durchgeführt, als insgesamt 222 Todesfälle aufgetreten waren (77 % der erforderlichen Ereignisse für die finale Analyse). Die unabhängige Monitorengruppe (Independent Data Monitoring Committee, IDMC) empfahl den Abbruch der Studie, da die OS-Ergebnisse die zuvor festgelegte statistische Wirksamkeitsgrenze überschritten hatten. In der Folge galt die OS-Zwischenanalyse als finale OS-Vergleichsanalyse.
Die OS-Analyse für die Studie MEK116513 basierte auf 222 Todesfällen (32 %) [Kombination; 100 Todesfälle (28 %) und Vemurafenib 122 Todesfälle (35 %)]. Die mediane Nachbeobachtungszeit für die Studienbehandlung betrug 11 Monate im Kombinationstherapie-Arm und 9 Monate im Vemurafenib-Arm. Die Studie MEK116513 zeigte eine statistisch signifikante Senkung des Todesrisikos von 31 % im Kombinationstherapie-Arm im Vergleich zu Vemurafenib (HR = 0.69, 95%-KI: 0.53, 0.89; p = 0.005). Das mediane OS wurde für den Kombinationstherapie-Arm noch nicht erreicht und betrug für den Vemurafenib-Monotherapie-Arm 17.2 Monate.
Das beobachtete mediane PFS betrug 11.4 Monate bei der Kombinationstherapie von Trametinib und Tafinlar und 7.3 Monate unter Vemurafenib-Monotherapie (HR = 0.56, 95 % CI: 0.46, 0.69, p < 0.001). Die ORR betrug 64 % versus 51 % (p = 0.0005) und die DOR betrug 13.8 versus 7.5 Monate bei der Kombinationstherapie gegenüber der Vemurafenib-Monotherapie.
Eine Analyse des Gesamtüberlebens (OS) nach 5 Jahren ergab, dass das mediane Gesamtüberleben (OS) unter der Kombinationstherapie etwa 8 Monate länger war als das mediane Gesamtüberleben (OS) unter der Vemurafenib-Monotherapie (26.0 Monate (95%-KI: 22.1, 33.8) gegenüber 17.8 Monaten (95%-KI: 15.6, 20.7), mit einer Hazard ratio von 0.70 (95%-KI: 0.58, 0.84). Die 5-Jahres-Gesamtüberlebensrate betrug 36% (95%-KI: 30.5, 40.9) unter der Kombinationstherapie gegenüber 23% (95%-KI: 18.1, 27.4) unter der Vemurafenib-Monotherapie.
BRF117277 / DRB436B2204 (COMBI-MB) - Patienten mit Hirnmetastasen eines metastasierten Melanoms
Die Wirksamkeit und Sicherheit von Tafinlar in Kombination mit Trametinib bei Patienten mit BRAF-Mutation-positivem Melanom mit Hirnmetastasen wurde in einer nicht-randomisierten offenen, multizentrischen Phase-II-Studie (COMBI-MB-Studie) untersucht. Es wurden insgesamt 125 Patienten in vier Kohorten aufgenommen:
·Kohorte A: Melanom-Patienten mit BRAFV600E-Mutation und asymptomatischen Hirnmetastasen ohne vorherige lokale zielgerichtete Therapie der Hirnmetastasen bei einem ECOG-Leistungsstatus von 0 oder 1.
·Kohorte B: Melanom-Patienten mit BRAFV600E-Mutation und asymptomatischen Hirnmetastasen mit vorheriger lokaler zielgerichteter Therapie der Hirnmetastasen bei einem ECOG-Leistungsstatus von 0 oder 1.
·Kohorte C: Melanom-Patienten mit BRAFV600D/K/R-Mutation und asymptomatischen Hirnmetastasen mit oder ohne vorherige lokale zielgerichtete Therapie der Hirnmetastasen bei einem ECOG-Leistungsstatus von 0 oder 1.
·Kohorte D: Melanom-Patienten mit BRAFV600D/E/K/R-Mutation und symptomatischen Hirnmetastasen mit oder ohne vorherige lokale zielgerichtete Therapie der Hirnmetastasen bei einem ECOG-Leistungsstatus von 0 oder 1 oder 2.
Insgesamt hatten 104/125 Patienten eine V600E Mutation, 18 Patienten eine V600K Mutation und nur 3 Patienten eine V600R Mutation. Kein Patient hatte eine V600D Mutation.
Der primäre Endpunkt der Studie war das intrakranielle Ansprechen in Kohorte A, definiert als der Prozentsatz der Patienten mit einem bestätigten intrakraniellen Ansprechen, das vom Prüfarzt unter Verwendung der RECIST-Kriterien (Response Evaluation Criteria in Solid Tumors, Kriterien für die Bewertung des Ansprechens der Behandlung bei soliden Tumoren), Version 1.1, bewertet wurde. Die Wirksamkeitsergebnisse sind in Tabelle 6 zusammengefasst. Die sekundären Endpunkte waren die Dauer des intrakraniellen Ansprechens, die Gesamtansprechrate sowohl der intrakraniellen wie auch der extrakraniellen Tumormanifestationen, das PFS und das OS. Die Wirksamkeitsergebnisse sind in Tabelle 9 zusammengefasst.
Tabelle 9. COMBI-MB - Wirksamkeitsergebnisse nach Einschätzung des Prüfarztes
|
|
Alle behandelten Patienten
| |
Endpunkte/Beurteilung
|
Kohorte A
N=76
|
Kohorte B
N=16
|
Kohorte C
N=16
|
Kohorte D
N=17
| |
Intrakranielle Ansprechrate, % (95 % KI)
|
| |
|
59 %
(47.3, 70.4)
|
56 %
(29.9, 80.2)
|
44 %
(19.8, 70.1)
|
59 %
(32.9, 81.6)
| |
Dauer des intrakraniellen Ansprechens, Medianwert, Monate (95 % KI)
| |
|
6.5
(4.9, 8.6)
|
7.3
(3.6, 12.6)
|
8.3
(1.3, 15.0)
|
4.5
(2.8, 5.9)
| |
Gesamtansprechrate (intra- und extrakraniell), ORR, % (95% KI)
| |
|
59 %
(47.3, 70.4)
|
56 %
(29.9, 80.2)
|
44 %
(19.8, 70.1)
|
65 %
(38.3, 85.8)
| |
Medianwert PFS, Monate (95 % KI)
| |
|
5.7
(5.3, 7.3)
|
7.2
(4.7, 14.6)
|
3.7
(1.7, 6.5)
|
5.5
(3.7, 11.6)
| |
Medianwert OS, Monate (95 % KI)
| |
Medianwert, Monate
|
10.8
(8.7, 17.9)
|
24.3
(7.9, NR)
|
10.1
(4.6, 17.6)
|
11.5
(6.8, 22.4)
| |
KI = Konfidenzintervall
NR = Ohne Angabe
|
Adjuvante Behandlung des Melanoms
Studie BRF115532/CDRB436F2301 (COMBI-AD)
Die Wirksamkeit und Sicherheit von Tafinlar in Kombination mit Trametinib wurde in einer multizentrischen, randomisierten, doppelblinden, Placebo-kontrollierten Phase-III-Studie bei Patienten mit Melanom im Stadium III mit einer BRAF-V600-Mutation nach vollständiger Resektion untersucht.
Die Patienten wurden im Verhältnis 1:1 randomisiert und erhielten entweder eine Kombinationstherapie mit Tafinlar 150 mg zweimal täglich und Trametinib 2 mg einmal täglich oder zwei Placebos über einen Zeitraum von 12 Monaten. Nur Patienten mit einer vollständigen Melanomresektion und vollständiger Lymphadenektomie innerhalb von 12 Wochen vor der Randomisierung wurden in die Studie aufgenommen. Eine vorherige systemische Krebsbehandlung, einschliesslich Strahlentherapie, war nicht erlaubt. Teilnahmeberechtigt waren Patienten mit einer Vorgeschichte früherer Malignität, wenn sie mindestens 5 Jahre krankheitsfrei waren. Patienten mit bösartigen Tumoren mit bestätigten aktivierenden RAS-Mutationen waren nicht teilnahmeberechtigt. Die Patienten wurden nach dem BRAF-Mutationsstatus (V600E oder V600K) und dem Erkrankungsstadium vor der Operation stratifiziert (nach Stadium-III-Substadium, d.h. unterschiedliche Lymphknotenbeteiligungen, primäre Tumorgrösse und Ulzeration). Der primäre Endpunkt war das vom Prüfer beurteilte rückfallfreie Überleben (relapse-free survival, RFS), definiert als der Zeitraum ab Randomisierung bis zum Wiederauftreten des Tumors oder Tod jeglicher Ursache. Eine radiologische Tumorbeurteilung wurde in den ersten zwei Jahren alle 3 Monate und danach alle 6 Monate durchgeführt, bis der erste Rückfall beobachtet wurde. Sekundäre Endpunkte waren das Gesamtüberleben (OS; wichtiger sekundärer Endpunkt) und das fernmetastasenfreie Überleben (distant metastasis-free survival, DMFS).
Insgesamt 870 Patienten wurden zur Kombinationstherapie (n = 438) und zu Placebo (n = 432) randomisiert. Die Studie nahm Patienten mit Erkrankung aller Stadium-III-Substadien vor der Resektion auf; 18 % dieser Patienten wiesen nur mikroskopisch nachweisbare Lymphknotenbeteiligung und keine primäre Tumorulzeration auf. Die Mehrheit der Patienten hatte eine BRAF-V600E-Mutation (91 %). Die mediane Dauer der Nachbeobachtung (Zeit ab Randomisierung bis zum letzten Kontakt oder Tod) betrug 2,83 Jahre in der Behandlungsgruppeund 2,75 Jahre in der Placebo-gruppe.
Die Ergebnisse der Primäranalyse sind in Tabelle 10 dargestellt. Die Studie zeigte einen statistisch signifikanten Unterschied für den primären Endpunkt hinsichtlich des RFS zwischen den Behandlungsarmen. Bei der Behandlungsgruppe, die Tafinlar und Trametinib als Kombinationstherapie erhielt, lag die Risikoreduktion bei 53 % im Vergleich zur Placebo-Gruppe.
Tabelle 10: COMBI-AD – Ergebnisse des rückfallfreien Überlebens
|
|
Tafinlar + Trametinib
|
Placebo
| |
RFS-Parameter
|
N = 438
|
N = 432
| |
Anzahl der Ereignisse - n (%)
|
166 (38 %)
|
248 (57 %)
| |
Rezidiv
|
163 (37 %)
|
247 (57 %)
| |
Rezidiviert mit
Fernmetastasen
|
103 (24 %)
|
133 (31 %)
| |
Tod
|
3 (< 1 %)
|
1 (< 1 %)
| |
Medianwert (Monate)
|
NE
|
16,6
| |
(95 % KI)
|
(44,5, nicht schätzbar (NE))
|
(12,7; 22,1)
| |
Hazard Ratio[1]
|
0,47
| |
(95 % KI)
|
(0,39; 0,58)
| |
P-Wert[2]
|
1,53×10-14
| |
1-Jahres-Rate (95 % KI)
|
0,88 (0,85, 0,91)
|
0,56 (0,51, 0,61)
| |
2-Jahres-Rate (95 % KI)
|
0,67 (0,63, 0,72)
|
0,44 (0,40, 0,49)
| |
3-Jahres-Rate (95 % KI)
|
0,58 (0,54, 0,64)
|
0,39 (0,35, 0,44)
| |
[1]
Die Hazard Ratio ergibt sich aus dem stratifizierten Pike-Modell.
[2] Der P-Wert wird aus dem zweiseitigen stratifizierten Logrank-Test ermittelt (Stratifikationsfaktoren waren Krankheitsstadium, IIIA vs. IIIB vs. IIIC, und BRAF- V600-Mutationstyp - V600E vs. V600K).
NE = nicht schätzbar
|
Basierend auf 153 Ereignissen (60 (14 %) im Kombinationstherapie-Arm und 93 (22 %) im Placebo-Arm), was einem Informationsanteil von 26 % des Gesamtziels von 597 OS-Ereignissen entspricht, betrug die geschätzte Hazard Ratio für OS 0,57 (95 % KI: 0,42, 0,79; p = 0,0006). Diese Ergebnisse entsprachen nicht der präspezifizierten Grenze, um bei dieser ersten OS-Zwischenanalyse statistische Signifikanz zu erlangen (HR = 0,50; p = 0,000019). Schätzungen zum Überleben 1 und 2 Jahre nach Randomisierung betrugen 97 % und 91 % im Kombinationstherapie-Arm und 94 % und 83 % im Placebo-Arm.
Fortgeschrittenes NSCLC
Studie BRF113928
Die Wirksamkeit und Sicherheit von Tafinlar in Kombination mit Trametinib wurde in einer multizentrischen, nicht-randomisierten, offenen Phase-II-Studie bei 57 mit Chemotherapie vorbehandelten Patienten mit metastasiertem BRAF-V600E-Mutations-positivem NSCLC untersucht. Der primäre Endpunkt war die vom Prüfarzt beurteilte Gesamtansprechrate (overall response rate, ORR) unter Verwendung der RECIST-Kriterien (Response Evaluation Criteria in Solid Tumors, Kriterien für die Bewertung des Ansprechens der Behandlung bei soliden Tumoren). Die sekundären Endpunkte umfassten die Ansprechdauer (duration of response, DoR), das progressionsfreie Überleben (PFS), das und Gesamtüberleben (overall survival, OS). ORR, DoR und PFS wurden von einem unabhängigen Prüfungsausschuss (Independent Review Committee, IRC) in Form einer Empfindlichkeitsanalyse beurteilt.
Für den primären Endpunkt der vom Prüfarzt beurteilten Gesamtansprechrate (overall response rate, ORR) betrug die ORR in der zuvor bereits behandelten Population 66.7% (95% CI, 52.9%, 78.6%). Damit wurde die statistische Signifikanz in Ablehnung der Nullhypothese erfüllt, dass die ORR von Tafinlar in Kombination mit Trametinib für diese NSCLC-Population höchstens 30 % betrug. Die Ergebnisse für die von einem unabhängigen Prüfungsausschuss (Independent Review Committee, IRC) beurteilte Gesamtansprechrate (overall response rate, ORR) entsprachen der Prüfarztbewertung (Tabelle 11).
Die Dauer des Ansprechens lag bei einer medianen DoR von 9.8 (95% CI, 6.9, 16.0) Monaten, gemäss Beurteilung des Prüfarztes .
Tabelle 11 ORR nach Einschätzung des Prüfarztes und durch unabhängige Röntgenuntersuchung
|
Gruppe, bei der Röntgenuntersuchung durchgeführt wurde
|
Prüfer:
|
Unabhängig
| |
Kategorie
|
N = 57*
|
N = 57*
| |
Gesamtansprechen – n (%)
| |
ORR (CR + PR)
|
38 (66,7)
|
36 (63,2)
| |
(95% KI)
|
(52,9; 78,6)
|
(49,3; 75,6)
| |
Dauer des Ansprechens
| |
Anzahl der Responder
|
38
|
36
| |
Anzahl der Patienten mit Krankheitsprogress oder Todesfälle - n (%)
|
27 (71)
|
20 (56)
| |
Medianwert DoR, Monate
(95% KI)
|
9.8
(6,9; 16,0)
|
12.6
(5,8; NR)
| |
Progressionsfreies Überleben
| |
Krankheitsprogress oder Tod - n (%)
|
41 (72)
|
38 (67)
| |
Medianwert PFS, Monate
(95% KI)
|
10,2
(6,9; 16.7)
|
8,6
(5,2; 16,8)
| |
Gesamtüberleben
| |
Anzahl der Todesfälle - n (%)
|
33 (58)
| |
Medianwert, Monate
(95% KI)
|
18,2
(14,3; nicht erreicht (NR))
| |
Konfidenzintervall (KI) errechnet mit der exakten Methode (das sogenannte Clopper-Pearson-Intervall).
CR=komplette Remission; PR=partielle Remission; SD=stabile Erkrankung; PD=Krankheitsprogress; NR=nicht erreicht
|
In die Studie BRF113928 wurden auch 36 Patienten mit BRAF V600E-mutationspositivem NSCLC eingeschlossen, die Dabrafenib in Kombination mit Trametinib als Erstlinientherapie bei einer metastasierenden Erkrankung erhielten. Bei einer Nachbeobachtungszeit von mindestens 3 Jahren für alle Studienteilnehmer, die mit der Erstlinientherapie behandelt wurden (Datenstichtag: 22. Juni 2019), lag der primäre Endpunkt der vom Prüfarzt beurteilten Gesamtansprechrate (overall response rate, ORR) bei 63.9 % (95%-KI, 46.2 %, 79.2 %). Damit wurde die statistische Signifikanz in Ablehnung der Nullhypothese erfüllt, dass die ORR von Dabrafenib in Kombination mit Trametinib für diese NSCLC-Population höchstens 30 % betrug. Die vom Prüfarzt beurteilte mediane Dauer der Remission (DoR) betrug 10.2 Monate (95%-KI: 8.3, 15.2), das vom Prüfarzt beurteilte mediane progressionsfreie Überleben betrug 10.8 Monate (95%-KI: 7.0, 14.5), das vom Prüfarzt beurteilte mediane Gesamtüberleben betrug 17.3 Monate (95%-KI: 12.3, 40.2), wobei 61 % der Todesfälle zum Zeitpunkt der Analyse vorlagen.
Niedriggradiges Gliom (Low-grade-Gliom, LGG)
Studie DRB436G2201
Die klinische Wirksamkeit und Sicherheit der Kombinationstherapie von Tafinlar plus Trametinib bei pädiatrischen Patienten im Alter von 1 bis <18 Jahren mit BRAF V600E-mutation-positivem Gliom wurde in der multizentrischen, offenen klinischen Phase II Studie CDRB436G2201 untersucht. Patienten mit niedriggradigem Gliom (Low-grade-Gliom) (WHO-Grade 1 und 2)), die eine systemische Ersttherapie benötigten und zuvor keine Strahlentherapie erhalten hatten, wurden im Verhältnis 2:1 zu Dabrafenib plus Trametinib (D+T) oder Carboplatin plus Vincristin (C+V) randomisiert. Etwa 83% aller Patienten hatten sich einem vorgängigen chirurgischen Eingriff unterzogen; nur zwei Patienten (beide im D+T Arm) hatten nach dem Eingriff keine Resterkrankung. Patienten mit einem Karnofsky/Lansky-Performance-Score von < 50 %, Patienten ohne ausreichende Knochenmark-, Nieren-, Leber- und Herzfunktion sowie Patienten mit unkontrollierten oder signifikanten Erkrankungen, einschliesslich Herzerkrankungen, Diabetes mellitus, Bluthochdruck, Lebererkrankungen oder Infektionen von der Teilnahme ausgeschlossen (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Der BRAF-Mutationsstatus wurde prospektiv durch eines lokalen Tests oder, wenn ein lokaler Test nicht verfügbar war, durch einen Echtzeit-PCR-Test des Zentrallabors ermittelt. Darüber hinaus wurden retrospektive Tests von verfügbaren Tumorproben durch das Zentrallabor durchgeführt, um die BRAF-V600E-Mutation zu bestätigen.
Die Dosierung von Tafinlar und Trametinib war alters- und gewichtsabhängig, wobei Tafinlar oral in einer Dosierung von 2,625 mg/kg zweimal täglich für die Altersgruppe < 12 Jahre und 2,5 mg/kg zweimal täglich für die Altersgruppe 12 Jahre und älter verabreicht wurde; Trametinib wurde oral in einer Dosierung von 0,032 mg/kg einmal täglich für die Altersgruppe < 6 Jahre und 0,025 mg/kg einmal täglich für die Altersgruppe 6 Jahre und älter verabreicht. Die Höchstdosis von Tafinlar wurde auf 150 mg zweimal täglich und die von Trametinib auf 2 mg einmal täglich begrenzt. Carboplatin und Vincristin wurden je nach Alter und Körperoberfläche in einer Dosierung von 175 mg/m2 bzw. 1,5 mg/m2 als 10-wöchige Induktionstherapie, gefolgt von acht 6-wöchigen Zyklen einer Erhaltungstherapie, verabreicht.
Der primäre Wirksamkeitsendpunkt in beiden Kohorten war die Gesamtansprechrate (ORR, Summe der Patienten mit bestätigter kompletter Remission/CR und partieller Remission/PR) durch unabhängige Überprüfung auf der Grundlage der RANO-Kriterien (2017). Die primäre Analyse wurde durchgeführt, als alle Patienten in beiden Kohorten mindestens 32 Wochen der Therapie abgeschlossen hatten.
In der Kohorte der niedriggradigen Gliome (LGG) der Studie G2201 wurden 110 Patienten nach dem Zufallsprinzip für D+T (n = 73) oder C+V (n = 37) ausgewählt. Das Durchschnittsalter betrug 9,5 Jahren, wobei 34 Patienten (30,9 %) zwischen 12 Monaten und < 6 Jahren, 36 Patienten (32,7 %) zwischen 6 und < 12 Jahren und 40 Patienten (36,4 %) zwischen 12 und < 18 Jahren alt waren; 60 % waren weiblich. Zum Zeitpunkt der Primäranalyse betrug die mediane Therapiedauer im D+T Arm 76 Wochen, die mediane Nachbeobachtungszeit in der LGG Kohorte 18,9 Monate. Die ORR im D+T-Arm (46,6 %) zeigte eine statistisch signifikante Verbesserung gegenüber dem C+V-Arm (10,8 %), mit einer Odds Ratio (95% KI) von 7,19 (2.3, 22.4) und einem einseitigen p-Wert < 0,001 (Tabelle 12). Die anschliessende hierarchische Prüfung ergab ebenfalls eine Verbesserung des progressionsfreien Überlebens (PFS) gegenüber der Chemotherapie, mit einer hazard Ratio (95% KI) von 0,31 (0.17,0.55) (einseitiger log-rank p-Wert des Log-Rang-Tests < 0,001). Es wurden Unterschiede in der Beurteilung der Wirksamkeit zwischen der unabhängigen Überprüfung und den Prüfzentren beobachtet, welche auch die Feststellung von kompletten und partiellen Remissionen sowie Krankheitsprogressionen umfassten. Die Rate der Übereinstimmung betrug im D+T Arm insgesamt 52%.
Als funktionelle Parameter wurden Veränderungen der Krampfanfallhäufigkeit («seizure activity») und des Visus («visual acuity») vor und nach Therapie untersucht. Für beide Parameter war keine Verbesserung unter Behandlung mit D+T im Vergleich zum Kontrollarm nachweisbar.
Tabelle 12 Ansprechen und progressionsfreies Überleben in der Studie G2201 (LGG-Kohorte)
|
|
Dabrafenib + Trametinib
N = 73
|
Carboplatin plus Vincristin
N = 37
| |
Bestes Gesamtansprechen
| |
Komplette Remission (CR), n (%)
|
2 (2,7)
|
1 (2,7)
| |
Partielle Remission (PR), n (%)
|
32 (43,8)
|
3 (8,1)
| |
Stabile Erkrankung (SD), n (%)
|
30 (41,1)
|
15 (40,5)
| |
Krankheitsprogress (PD), n (%)
|
8 (11,0)
|
12 (32,4)
| |
Unbekannt, n (%)
|
1 (1,4)
|
6 (16,2)
| |
Gesamtansprechrate (ORR)
| |
ORR (CR+PR), 95-%-KI, p-Wert
|
46,6% (34,8 – 58,6 %), p < 0,001
|
10,8% (3,0 – 25,4 %)
| |
Odds Ratio
|
7,19 (2,3 – 22,4)
| |
Progressionsfreies Überleben
| |
Medianwert (Monate)
|
20,1 (12,8; NA)
|
7,4 (3,6; 11,8)
| |
Hazard Ratio (95-%-KI), p-Wert
|
0,31 (0,17 – 0,55), p < 0,001
|
|

