Eigenschaften/WirkungenATC-Code
C09CA01
Wirkungsmechanismus
Losartan ist ein oraler Angiotensin II-Rezeptor-Antagonist (Typ AT1). Angiotensin II bindet sich an den AT1-Rezeptor, welcher in vielen Körpergeweben zu finden ist (z.B. glatte Gefässmuskulatur, Nebennieren, Nieren und Herz), wo es verschiedene wichtige biologische Wirkungen einschliesslich Gefässverengung und Freigabe von Aldosteron auslöst. Angiotensin II stimuliert auch die Proliferation glatter Muskelzellen. Gemäss pharmakologischen und biologischen Versuchen bindet es sich selektiv an den AT1-Rezeptor. Sowohl in vitro wie in vivo blockieren Losartan und sein pharmakologisch aktiver Carboxylsäure-Metabolit (E-3174) alle physiologisch bedeutsamen Wirkungen von Angiotensin II, unabhängig von dessen Herkunft oder Syntheseweg.
Pharmakodynamik
Während der Verabreichung von Losartan führt die Unterdrückung der negativen Rückkopplung von Angiotensin II auf die Reninsekretion zu einer erhöhten Renin-Aktivität im Plasma. Die Zunahme der Plasmareninaktivität führt zu einem Anstieg des Angiotensin II im Plasma. Trotz dieser Zunahme bleibt die blutdrucksenkende Wirkung und Verminderung der Aldosteron-Konzentration im Plasma erhalten, was auf eine wirkungsvolle Blockade der Angiotensin-II-Rezeptoren hinweist.
Losartan bindet sich selektiv an die AT1-Rezeptoren, es bindet oder blockiert jedoch keine anderen Hormonrezeptoren oder Ionenkanäle, welche für die Herz-Kreislauf-Steuerung von Bedeutung sind. Das Enzym ACE (Kininase II), welches Bradykinin abbaut, wird durch Losartan nicht gehemmt. Demzufolge sind Wirkungen, welche nicht direkt auf der AT1-Rezeptoren-Blockade beruhen, wie die Erhöhung der Bradykininwirkungen oder Ödembildung (Losartan 1,7%, Placebo 1,9%) nicht auf Losartan zurückzuführen.
Klinische Wirksamkeit
In klinischen Studien bewirkte eine einmal tägliche Verabreichung von Losartan bei Patienten mit leichter bis mässiger essentieller Hypertonie eine statistisch signifikante Senkung des systolischen und diastolischen Blutdrucks. Diese blutdrucksenkende Wirkung blieb in klinischen Versuchen bis zu einem Jahr erhalten. Messungen des Blutdrucks am Ende des Dosierungsintervalls (24 Stunden nach Einnahme) zeigten, verglichen mit der maximalen Wirkung (nach 5–6 Stunden), gleichmässige Blutdruckkontrolle über 24 Stunden. Die antihypertensive Wirkung entsprach dem natürlichen Tagesrhythmus. Die Blutdrucksenkung nach Ende des Dosierungsintervalls entsprach noch 70–80% der Wirkung nach 5–6 Stunden. Ein Absetzen der Behandlung mit Losartan hatte keinen abrupten Wiederanstieg des Blutdrucks zur Folge. Trotz der erheblichen Blutdrucksenkung hatte Losartan keine klinisch bedeutsame Auswirkung auf die Herzfrequenz.
Bei nicht-diabetischen Patienten mit Bluthochdruck und Proteinurie, vermindert Losartan die Proteinurie, die fraktionale Ausscheidung von Albumin und IgG. Losartan erhält die glomeruläre Filtration aufrecht und reduziert die Filtrationsfraktion. Losartan bewirkte eine leichte Senkung der Harnsäurespiegel, auch während der Langzeittherapie.
Bei Patienten mit Links-Herzinsuffizienz bewirkten Dosen von 25 bis 50 mg Losartan positive haemodynamische und neurohormonale Reaktionen, wie die Erhöhung des Herzindex und die Verminderung des pulmonalen Kapillardrucks, des systemischen Gefässwiderstandes, des durchschnittlichen arteriellen Drucks, der Herzfrequenz und der Blutspiegel von Aldosteron bzw. Noradrenalin. Bei diesen herzinsuffizienten Patienten war ein Abfall des Blutdrucks dosisabhängig.
Losartan ist bei Männern und Frauen und bei jüngeren (bis 65-jährigen) und älteren (über 65-jährigen) Hypertonikern gleich wirksam. Obwohl Losartan bei allen Rassen blutdrucksenkend wirkt, zeigen schwarze Hypertoniker, wie bei anderen Arzneimitteln, die auf das Renin-Angiotensin-System einwirken, eine geringere durchschnittliche Reaktion auf die Losartan-Monotherapie als weisse Hypertoniker.
In einer Studie bei Patienten mit Herzinsuffizienz (ELITE II), die prospektiv angelegt wurde zur Bestimmung der Mortalität, wurde eine Behandlung mit Losartan 50 mg einmal täglich (Anfangsdosis 12,5 mg erhöht auf 25 mg und 50 mg einmal täglich) verglichen mit Captopril 50 mg dreimal täglich (Anfangsdosis 12,5 mg erhöht auf 25 mg und 50 mg dreimal täglich). In dieser Studie wurden 3152 Patienten mit Herzinsuffizienz (überwiegend NYHA Klassen II–III) über ungefähr 2 Jahre (Median 1,5 Jahre) behandelt, um abzuschätzen, ob Losartan bezüglich Senkung der Gesamtmortalität Captopril überlegen ist. Der primäre Endpunkt zeigte keinen statistisch signifikanten Unterschied zwischen Losartan und Captopril bezüglich Senkung der Gesamttodesrate (17,7% für Losartan und 15,9% für Captopril, p=0,16), wohl aber einen Trend zugunsten Captopril. Eine therapeutische Äquivalenz beider Behandlungen wurde nicht nachgewiesen.
Die Studie über die Reduktion der Endpunkte bei insulinunabhängigem Diabetes mellitus (NIDDM) mit dem Angiotensin-II-Rezeptor-Antagonisten Losartan (= Studie RENAAL) war eine grosse, weltweit durchgeführte, randomisierte, placebokontrollierte, doppelblinde Multizenter-Studie. Insgesamt wurden 1513 Typ 2 Diabetiker mit Proteinurie (751 unter Behandlung mit Losartan) überwiegend mit Bluthochdruck (96,5%) eingeschlossen. In dieser Studie sollte gezeigt werden, dass Losartan zusätzlich zur blutdrucksenkenden Wirkung eine nierenprotektive Wirkung hat. Um dieses Ziel zu erreichen, wurde die Studie so angelegt, dass in beiden Behandlungsgruppen vergleichbare Blutdruckwerte erzielt wurden. Patienten mit Proteinurie (>0,5 g/dl) und Serumkreatininwerten von 1,3–3,0 mg/dl wurden zusätzlich zur begleitenden konventionellen Bluthochdruckbehandlung entweder in die Gruppe mit Losartan 50 mg einmal täglich oder in die Placebogruppe eingeschlossen. In der konventionellen Therapie waren ACE-Hemmer und Angiotensin-II-Antagonisten nicht erlaubt. Die Prüfärzte wurden instruiert, wenn erforderlich das Studienmedikament auf 100 mg einmal täglich aufzudosieren; 72% der Patienten erhielten während ihrer Studienteilnahme die 100 mg Tagesdosis. Andere Antihypertensiva (Diuretika, Kalziumantagonisten, Alpha- oder Betablocker und zentral wirkende Arzneimittel) konnten in beiden Gruppen nach Bedarf hinzugefügt werden. Die Patienten wurden im Rahmen der Studie über 4,6 Jahre (Mittel 3,4 Jahre) weiterverfolgt.
Der primäre, kombinierte Endpunkt der Studie war zusammengesetzt aus der Verdoppelung des Serumkreatinins, terminalem Nierenversagen (Dialyse oder Nierentransplantation) oder Tod. Die Resultate zeigten eine Risikoreduktion von 16,1% (p=0,022) unter Behandlung mit Losartan im Vergleich zu Placebo. In der Gruppe der mit Losartan behandelten Patienten wurden 327 primäre Ereignisse (Endpunkte) gezählt, versus 359 in der Placebogruppe. Die Resultate für die folgenden individuellen und kombinierten Bestandteile des primären Endpunkts zeigten ebenfalls eine signifikante Risikoreduktion in der Behandlungsgruppe mit Losartan: Risikoreduktion von 25,3% bezüglich der Verdoppelung des Serumkreatinins (p=0,006); Risikoreduktion von 28,6% bezüglich des Endstadiums der Nierenkrankheit (p=0,002); Risikoreduktion von 19,9% bezüglich des Endstadiums der Nierenkrankheit oder Tod (p=0,009); Risikoreduktion von 21,0% bezüglich der Verdoppelung des Serumkreatinins oder Endstadium der Nierenkrankheit (p=0,010). Die Rate bezüglich Todesfälle jeglicher Ursache war nicht signifikant verschieden zwischen den beiden Behandlungsgruppen.
Die sekundären Endpunkte der Studie waren: Veränderung der Proteinurie; die Progressionsrate der Nierenkrankheit; der zusammengesetzte Endpunkt bezüglich Morbidität und Mortalität kardiovaskulärer Ursache (Hospitalisation für Herzinsuffizienz, Myokardinfarkt, Revaskularisation, Schlaganfall, Hospitalisation für instabile Angina pectoris, oder kardiovaskulärer Todesfall). Die Resultate zeigten in der Behandlungsgruppe mit Losartan eine durchschnittliche Reduktion von 34,3% bezüglich Ausmass der Proteinurie (p<0,001). Im Verlauf der Studie senkte die Behandlung mit Losartan die Rate bezüglich Abnahme der Nierenfunktion um 13,9% (p=0,003) (mediane Rate der Abnahme von 18,5%, p=0,01). Dieser Wert wurde als Reziprokwert der Serumkreatininkonzentration gemessen. Beim zusammengesetzten Endpunkt bezüglich kardiovaskulärer Morbidität und Mortalität gab es keinen signifikanten Unterschied zwischen der Behandlungsgruppe mit Losartan (247 Ereignisse) und der Placebogruppe (268 Ereignisse).
LIFE-Studie
Die Losartan Interventionsstudie zur Endpunktreduktion bei Hypertonie (Losartan Intervention For Endpoint Reduction in Hypertension, LIFE) war eine grosse, multizentrische, multinationale, randomisierte, dreifach-blinde und aktiv-kontrollierte Studie mit 9193 Hypertonikern zwischen 55 und 80 Jahren (Mittelwert 67 Jahre) mit EKG-dokumentierter linksventrikulärer Hypertrophie. Von den zu Studienbeginn aufgenommenen Patienten hatten 1195 (13%) einen Diabetes mellitus, 1326 (14%) eine isolierte systolische Hypertonie, 1468 (17%) eine koronare Herzkrankheit und 728 (8%) eine zerebrovaskuläre Erkrankung.
Ziel der Studie war es, einen über die Blutdrucksenkung hinausgehenden kardiovaskulär protektiven Effekt von Losartan im Vergleich zu Atenolol nachzuweisen. Der Blutdruck wurde 24 h nach Verabreichung der letzten Dosis gemessen. Dazu sollte gemäss Studiendesign eine vergleichbare Blutdrucksenkung in beiden Behandlungsgruppen erreicht werden. Die Patienten erhielten randomisiert entweder Losartan 50 mg oder Atenolol 50 mg einmal täglich. Wenn der Zielblutdruck (<140/90 mmHg) nicht erreicht wurde, wurde zunächst Hydrochlorothiazid (12,5 mg) zugegeben und dann gegebenenfalls die Losartan oder Atenolol Dosis auf 100 mg einmal täglich erhöht. Falls notwendig, wurden andere Antihypertensiva (z.B. Dosiserhöhung von Hydrochlorothiazid auf 25 mg oder Zugabe anderer Diuretika, Calciumantagonisten, alpha-Blocker, zentral wirksame Antihypertensiva, jedoch nicht ACE-Hemmer, Angiotensin-II-Antagonisten oder β-Blocker) zusätzlich gegeben, um den Zielblutdruck zu erreichen.
In beiden Behandlungsgruppen wurde der Blutdruck signifikant auf vergleichbare Werte gesenkt und ein vergleichbar grosser Anteil der Patienten erreichte den Zielblutdruck. Die mittlere Beobachtungsdauer betrug 4,8 Jahre.
Der primäre Endpunkt war die Kombination von kardiovaskulärer Morbidität und Mortalität gemessen als Reduktion der kombinierten Ereignisse kardiovaskulärer Tod, Schlaganfall und Myokardinfarkt. Die Ergebnisse zeigten, dass die Behandlung mit Losartan im Vergleich zu Atenolol zu einer Risikoreduktion von 13,0% (p=0,021) in Bezug auf den primären zusammengesetzten Endpunkt führte (siehe Graphik 1).
Die statistische Signifikanz wurde in der Reduktion des Schlaganfalls gezeigt, während die kardiovaskuläre Mortalität und Myokardinfarkt-Endpunkte keine statistische Signifikanz hatten.
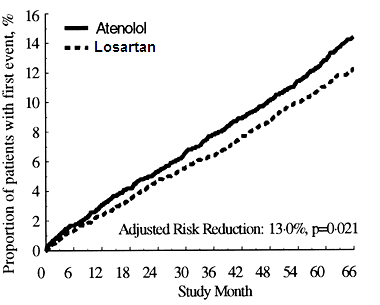
Graphik 1) Kaplan-Meier-Kurven des primären kombinierten Endpunkts kardiovaskulärer Tod, Schlaganfall oder Myokardinfarkt in den mit Losartan und mit Atenolol behandelten Gruppen, adjustiert auf den «Framingham Baseline Risk Score» und den Grad der EKG-dokumentierten Linksherzhypertrophie.
Die Behandlung mit Losartan reduzierte das Risiko eines Schlaganfalls im Vergleich zu Atenolol um 25% (p=0,001). Die Rate der Ereignisse kardiovaskulärer Mortalität und Myokardinfarkt war nicht signifkant unterschiedlich zwischen den Behandlungsgruppen. Die Wirkung von Losartan auf den primären kombinierten Endpunkt schien über den Vorteil der alleinigen Blutdrucksenkung hinauszugehen (siehe Tabelle unten).
|
Life Studien Endpunkte
| |
Ergebnis
|
Losartan
(N=4605)
n (%)
|
Rate*
|
Atenolol
(N=4588)
n (%)
|
Rate*
|
Risikoreduktion**
|
p-Wert
| |
Primärer kombinierter Endpunkt
|
508 (11%)
|
23,8
|
588 (13%)
|
27,9
|
13%
|
0,021
| |
Komponenten des primären kombinierten Endpunkts
| |
Kardiovaskuläre Mortalität
|
204 (4%)
|
9,2
|
234 (5%)
|
10,6
|
11%
|
0,206
| |
Schlaganfall
|
232 (5%)
|
10,8
|
309 (7%)
|
14,5
|
25%
|
0,001
| |
Myokardinfarkt
|
198 (4%)
|
9,2
|
188 (4%)
|
8,7
|
-7%
|
0,491
| |
* Pro 1000 Patientenjahre Weiterbeobachtung;
** Adjustiert auf den «Framingham Baseline Risk Score» und auf EKG-dokumentierten Messungen der LVH.
|
Andere klinische Endpunkte der LIFE Studie waren: Gesamtmortalität, Hospitalisierung wegen Herzinsuffizienz oder Angina pectoris, koronare oder periphere Revaskularisierungsmassnahmen, sowie Reanimation nach Herzstillstand. Es traten keine signifikanten Unterschiede in der Häufigkeit dieser Endpunkte zwischen den Behandlungsgruppen auf. Mit Losartan behandelte Patienten zeigten im Vergleich zu mit Atenolol behandelten Patienten eine signifikant grössere Reduktion der LVH-Werte im EKG.
Die Wirkung von Losartan im Vergleich zu Atenolol auf kardiovaskuläre Morbidität und Mortalität wurde in Subgruppen bei Patienten mit Diabetes mellitus (n=1195) und mit isolierter systolischer Hypertonie (n=1326) in der Vorgeschichte untersucht. Im Hinblick auf den primären kombinierten Endpunkt entsprachen die Ergebnisse dieser Subgruppen dem vorteilhaften Ergebnis der Losartan-Behandlung der Studien-Gesamtpopulation: bei Diabetikern wurde eine 24% Risikoreduktion (p=0,03) und bei Patienten mit isolierter systolischer Hypertonie (ISH) wurde eine 25% Risikoreduktion (p=0,06) beobachtet.
Unterschiede betreffend Hautfarbe
Die in der LIFE Studie beobachteten vorteilhaften Ergebnisse von Losartan im Vergleich zu Atenolol auf die kardiovaskuläre Morbidität und Mortalität gelten nicht für Patienten mit schwarzer Hautfarbe, die an Bluthochdruck und linksventrikulärer Hypertrophie leiden, obwohl beide Therapeutika den Blutdruck bei Patienten mit schwarzer Hautfarbe effektiv senkten.
Dagegen senkte Losartan in der LIFE Studie im Vergleich zu Atenolol das Risiko kardiovaskulärer Morbidität und Mortalität bei nicht-schwarzen Hypertonikern mit linksventrikulärer Hypertrophie (n=8660) signifikant (p=0,003) in Bezug auf den primären kombinierten Endpunkt.
Es zeigte sich, dass mit Atenolol behandelte Patienten schwarzer Hautfarbe ein geringeres Risiko den kombinierten primären Endpunkt zu erreichen hatten als mit Losartan behandelte Patienten (p=0,03) schwarzer Hautfarbe. In der Subgruppe der Patienten mit schwarzer Hautfarbe (n=533; 6% der Patienten der LIFE Studie) gab es 29 primäre Endpunkte unter den 263 mit Atenolol behandelten Patienten (11%, 25,9 pro 1000 Patientenjahre) und 46 primäre Endpunkte unter den 270 mit Losartan behandelten Patienten (17%, 41,8 pro 1000 Patientenjahre).
In der LIFE Studie war eine signifikant geringere Häufigkeit der Therapieabbrüche auf Grund von unerwünschten Nebenwirkungen unter Losartan im Vergleich zu Atenolol nachweisbar.
HEAAL Studie
Die «Heart Failure Endpoint Evaluation of Angiotensin II Antagonist Losartan» (HEAAL) Studie war eine kontrollierte klinische Studie, die weltweit bei 3834 Patienten mit einer Herzinsuffizienz (NYHA Klassen II-IV) und einer Intoleranz auf ACE-Hemmer, durchgeführt wurde. Die Patienten wurden über 4 Jahre (Median 4,7 Jahre) beobachtet, um den Effekt von Losartan 50 mg mit demjenigen von Losartan 150 mg in Bezug auf die Reduktion der Gesamtmortalität oder der Hospitalisierung aufgrund von Herzinsuffizienz zu vergleichen. Losartan 150 mg führte im Vergleich zu Losartan 50 mg zu einer signifikanten Risikoreduktion hinsichtlich der Gesamtmortalität oder der Hospitalisierung aufgrund von Herzinsuffizienz.
|

