ZusammensetzungWirkstoffe
Midazolamum (ut Midazolami hydrochloridum).
Hilfsstoffe
Natrii chloridum corresp. Natrium 3.16 mg/ml, Acidum hydrochloridum, Natrii hydroxidum ad pH, Aqua ad iniectabile.
Indikationen/AnwendungsmöglichkeitenNotfallbehandlung länger anhaltender, akuter Krampfanfälle bei Kindern ab 6 Monaten, Jugendlichen und Erwachsenen.
Buccolam darf von Eltern/Betreuungspersonen nur dann verabreicht werden, wenn bei dem Patienten Epilepsie diagnostiziert wurde.
Dosierung/AnwendungÜbliche Dosierung
Ab 6 Monaten
Die Betreuungspersonen dürfen nur eine einzige Midazolam-Dosis verabreichen. Wenn sich der Krampfanfall nicht innerhalb von 10 Minuten nach Anwendung von Midazolam legt, muss der Notarzt angerufen werden und die leere Fertigspritze dem Arzt bzw. dem medizinischen Fachpersonal zur Information über die vom Patienten erhaltene Dosis übergeben werden.
|
Altersbereich
|
Dosis
|
Farbe des Etiketts
| |
>6 Monate bis <1 Jahr
|
2.5 mg
|
Gelb
| |
1 Jahr bis <5 Jahre
|
5 mg
|
Blau
| |
5 Jahre bis <10 Jahre
|
7.5 mg
|
Violett
| |
Ab 10 Jahren und Erwachsene
|
10 mg
|
Orange
|
Eine Verabreichung einer zweiten bzw. Wiederholungsdosis bei nicht ausreichendem Ansprechen bzw. erneutem Auftreten von Krampfanfällen nach initialem Ansprechen darf wegen des Risikos einer Atemdepression nicht vor 30 Minuten nach erster Anwendung und nur auf vorherigen ärztlichen Rat gegeben werden.
Bei Patienten mit einem erhöhten Risiko für eine durch Benzodiazepine ausgelöste Atemdepression sollte vor Behandlungsbeginn mit Buccolam die Anwendung von Buccolam unter fachlicher medizinischer Anleitung erwogen werden. Diese Anwendung kann in einer anfallsfreien Phase durchgeführt werden.
Spezielle Dosierungsanweisungen
Patienten mit Leberfunktionsstörungen
Bei eingeschränkter Leberfunktion kommt es zu einer Abnahme der Clearance von Midazolam und einer nachfolgenden Verlängerung der terminalen Halbwertszeit. Daher können die klinischen Wirkungen stärker und länger anhaltend sein, so dass sich nach Verabreichung von Midazolam an Patienten mit eingeschränkter Leberfunktion eine sorgfältige Überwachung der klinischen Wirkungen und der Vitalparameter empfiehlt (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Bei Patienten mit stark eingeschränkter Leberfunktion ist Buccolam kontraindiziert (siehe «Kontraindikationen»).
Patienten mit Nierenfunktionsstörungen
Es ist keine Dosisanpassung erforderlich; bei Patienten mit chronischer Niereninsuffizienz sollte Buccolam jedoch mit Vorsicht angewendet werden, da die Elimination von Midazolam verzögert sein kann und die Wirkungen länger anhalten können (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Kinder und Jugendliche
Die Unbedenklichkeit und Wirksamkeit von Midazolam bei Kindern im Alter von 0 bis 6 Monaten ist nicht erwiesen. Es liegen keine Studien vor.
Ältere Patienten
Ältere Menschen reagieren empfindlicher auf die Wirkungen von Benzodiazepinen. Bei Patienten ab 60 Jahren und bei älteren Patienten sollte Buccolam mit Vorsicht angewendet werden.
Art der Anwendung
Buccolam ist zur Anwendung in der Mundhöhle vorgesehen. Die gesamte Menge der Lösung sollte langsam in den Zwischenraum zwischen Zahnfleisch und Wange eingebracht werden. Zur Verhinderung einer versehentlichen Aspiration der Lösung ist eine laryngotracheale Applikation zu vermeiden. Falls erforderlich (bei grösseren Volumina und/oder kleineren Patienten), sollte etwa die Hälfte der Dosis langsam in die eine Seite der Mundhöhle und die andere Hälfte anschliessend in die andere Seite eingebracht werden.
Vorsichtsmassnahmen vor/bei der Handhabung bzw. vor/während der Anwendung des Arzneimittels
Auf die Fertigspritze darf keine Nadel aufgesetzt werden und die Spritze darf nicht mit Infusionsleitungen oder sonstigen Vorrichtungen für eine parenterale Anwendung verbunden werden.
Buccolam darf nicht intravenös angewendet werden.
Zur Vermeidung eines Erstickungsrisikos muss die Kappe der Fertigspritze vor der Anwendung entfernt werden.
Detaillierte Anweisungen für den Arzt bzw. die Ärztin zur Anwendung finden sich unter «Sonstige Hinweise – Hinweise für die Handhabung».
Kontraindikationen·Überempfindlichkeit gegen den Wirkstoff, Benzodiazepine oder einen der sonstigen Bestandteile (siehe «Zusammensetzung»).
·Myasthenia gravis,
·Schwere respiratorische Insuffizienz,
·Schlafapnoe-Syndrom,
·Stark eingeschränkte Leberfunktion.
Warnhinweise und VorsichtsmassnahmenBesondere Vorsicht ist bei der Gabe von Midazolam bei Risikopatienten geboten:
·Patienten über 60 Jahre
·Patienten mit chronischer Erkrankung oder geschwächtem Allgemeinzustand, z. B.
·Patienten mit chronischer Ateminsuffizienz
·Patienten mit chronischer Niereninsuffizienz, Leberfunktionsstörungen oder Herzinsuffizienz
·Kinder mit Kreislaufschwäche
Diese Risikopatienten benötigen möglicherweise niedrigere Dosen.
Midazolam sollte bei Patienten mit chronischer respiratorischer Insuffizienz mit Vorsicht angewendet werden, da Midazolam die Atmung weiter dämpfen kann.
Die gleichzeitige Verabreichung von Midazolam mit anderen Sedativa/Hypnotika und ZNS dämpfenden Arzneimitteln, einschliesslich Alkohol, kann zu einer tiefen Sedierung, Atemdepression, Koma und Tod führen. Es ist auf die geringstmögliche Dosierung zu beschränken, und die Patienten sind auf Anzeichen und Symptome einer Atemdepression und Sedierung zu überwachen.
Aufgrund des bei jüngeren Kindern höheren Metabolit/Muttersubstanz-Quotienten kann in der Altersgruppe von Säuglingen zwischen 3 und 6 Monaten eine verzögert auftretende Atemdepression infolge hoher aktiver Metabolitenkonzentrationen nicht ausgeschlossen werden. Daher sollte die Anwendung von Buccolam in der Altersgruppe von Säuglingen zwischen 3 und 6 Monaten nur unter ärztlicher Aufsicht und in einer Einrichtung erfolgen, in der eine entsprechende Reanimationsausrüstung vorhanden ist und in der die Atemfunktion überwacht werden kann und im Bedarfsfall Geräte zur Atmungsunterstützung vorhanden sind.
Midazolam sollte bei Patienten mit chronischer Niereninsuffizienz oder eingeschränkter Leber- oder Herzfunktion mit Vorsicht angewendet werden. Midazolam kann bei Patienten mit chronischer Niereninsuffizienz oder eingeschränkter Leberfunktion kumulieren, während es bei Patienten mit eingeschränkter Herzfunktion zu einer verminderten Clearance von Midazolam kommen kann.
Geschwächte Patienten sind gegenüber den ZNS-Wirkungen von Benzodiazepinen anfälliger, so dass unter Umständen niedrigere Dosen erforderlich sind.
Die Anwendung von Midazolam sollte bei Patienten mit anamnestisch bekanntem Alkohol- oder Drogenabusus vermieden werden.
Midazolam kann eine anterograde Amnesie verursachen.
Dieses Arzneimittel enthält weniger als 1 mmol Natrium (23 mg) Natrium pro Dosis, d.h. es ist nahezu «natriumfrei».
InteraktionenMidazolam wird durch CYP3A4 metabolisiert. CYP3A4-Inhibitoren und -Induktoren besitzen das Potential, die Plasmakonzentrationen und in der Folge die Wirkungen von Midazolam zu erhöhen bzw. zu vermindern und machen daher entsprechende Dosisanpassungen erforderlich. Die pharmakokinetischen Wechselwirkungen mit CYP3A4-Inhibitoren bzw. -Induktoren sind bei oraler Gabe von Midazolam ausgeprägter als bei Anwendung in der Mundhöhle oder parenteraler Anwendung, da CYP3A4-Enzyme auch im oberen Magen-Darm-Trakt vorhanden sind. Nach Anwendung in der Mundhöhle ist nur die systemische Clearance betroffen. Nach einmaliger Anwendung von Midazolam in der Mundhöhle wirkt sich eine CYP3A4-Hemmung auf den maximalen klinischen Effekt nur geringfügig aus, während die Wirkungsdauer verlängert sein kann. Daher empfiehlt sich bei der Anwendung von Midazolam zusammen mit einem CYP3A4-Inhibitor selbst nach nur einmaliger Gabe eine sorgfältige Überwachung der klinischen Wirkungen und Vitalparameter.
Anästhetika und Analgosedativa: Fentanyl kann die Clearance von Midazolam verringern.
Antiepileptika: Die gleichzeitige Anwendung mit Midazolam kann eine verstärkte Sedierung oder Atem- oder Herz-Kreislauf-Depression verursachen. Midazolam kann mit anderen in der Leber abgebauten Arzneimitteln, z.B. Phenytoin, in Wechselwirkung treten und zu einer Wirkungsverstärkung führen.
Für mit Carbamazepin behandelte Patienten sind die empfohlenen Dosen nicht ausreichend wirksam.
Eine gleichzeitige Behandlung mit alternativen Arzneimitteln wie z.B. Diazepam rektal wird wegen der additiven sedierenden Wirkung nicht empfohlen.
Calciumkanalblocker: Diltiazem und Verapamil verringern nachweislich die Clearance von Midazolam und anderen Benzodiazepinen und können deren Wirkungen verstärken.
Dopaminerge Substanzen: Midazolam kann eine Hemmung von Levodopa hervorrufen.
Muskelrelaxantien: z.B. Baclofen. Midazolam kann eine Wirkungsverstärkung von Muskelrelaxantien mit ausgeprägteren ZNS-dämpfenden Wirkungen verursachen.
Nabilon: Die gleichzeitige Anwendung mit Midazolam kann eine verstärkte Sedierung oder Atem- und Herz-Kreislauf-Depression verursachen.
Zur Ulkusabheilung eingesetzte Arzneimittel: Cimetidin, Ranitidin und Omeprazol verringern nachweislich die Clearance von Midazolam und anderen Benzodiazepinen und können deren Wirkungen verstärken.
Xanthine: Die Metabolisierung von Midazolam und anderen Benzodiazepinen wird durch Xanthine beschleunigt.
Arzneimittel, die CYP3A4 hemmen
Die Arzneimittel-Wechselwirkungen nach Anwendung von Midazolam in der Mundhöhle sind wahrscheinlich eher den nach intravenöser Midazolam-Gabe und weniger den nach oraler Anwendung beobachteten ähnlich.
Nahrungsmittel
Grapefruitsaft: vermindert die Clearance von Midazolam und verstärkt seine Wirkung.
Azol-Antimykotika
Ketoconazol erhöhte die Plasmakonzentrationen von intravenös angewendetem Midazolam um das 5-Fache, während sich die terminale Halbwertszeit um etwa das 3-Fache verlängerte.
Voriconazol erhöhte die Exposition gegenüber intravenös angewendetem Midazolam um das 3-Fache, während sich seine Eliminationshalbwertszeit um etwa das 3-Fache verlängerte.
Fluconazol und Itraconazol erhöhten beide die Plasmakonzentrationen von intravenös angewendetem Midazolam um das 2- bis 3-Fache, und dies ging mit einer Verlängerung der terminalen Halbwertszeit um das 2.4-Fache bei Itraconazol bzw. um das 1.5-Fache bei Fluconazol einher.
Posaconazol erhöhte die Plasmakonzentrationen von intravenös angewendetem Midazolam um etwa das 2-Fache.
Macrolid-Antibiotika
Erythromycin bewirkte einen Anstieg der Plasmakonzentrationen von intravenös angewendetem Midazolam um etwa das 1.6- bis 2-Fache, und dies ging mit einer Verlängerung der terminalen Halbwertszeit von Midazolam um das 1.5- bis 1.8-Fache einher.
Clarithromycin erhöhte die Plasmakonzentrationen von intravenös angewendetem Midazolam um das bis zu 2.5-Fache, und dies ging mit einer Verlängerung der terminalen Halbwertszeit um das 1.5- bis 2-Fache einher.
HIV-Proteasehemmer
Saquinavir und andere HIV-Proteasehemmer: Die gleichzeitige Anwendung mit Proteasehemmern kann einen starken Anstieg der Midazolamkonzentration hervorrufen. Bei gleichzeitiger Anwendung mit Ritonavir-geboostertem Lopinavir stiegen die Plasmakonzentrationen von intravenös angewendetem Midazolam um das 5.4-Fache an, und dies ging mit einer ähnlichen Verlängerung der terminalen Halbwertszeit einher.
Calciumkanalblocker
Diltiazem: Eine Einzeldosis Diltiazem erhöhte die Plasmakonzentrationen von intravenös angewendetem Midazolam um etwa 25% und verlängerte die terminale Halbwertszeit um 43%.
Verschiedene Arzneimittel
Atorvastatin bewirkte einen 1.4-fachen Anstieg der Plasmakonzentrationen von intravenös angewendetem Midazolam im Vergleich zur Kontrollgruppe.
Arzneimittel, die CYP3A4 induzieren
Rifampicin (7 Tage einmal täglich 600 mg) verminderte die Plasmakonzentrationen von intravenös angewendetem Midazolam um etwa 60%. Die terminale Halbwertszeit nahm um etwa 50-60% ab.
Pflanzliche Arzneimittel
Johanniskraut bewirkte eine Abnahme der Plasmakonzentrationen von Midazolam um ungefähr 20-40%, die mit einer Verkürzung der terminalen Halbwertszeit um ungefähr 15-17% einherging. In Abhängigkeit vom jeweiligen Johanniskrautextrakt kann der CYP3A4 induzierende Effekt unterschiedlich ausfallen.
Pharmakodynamische Arzneimittel-Wechselwirkungen
Die gleichzeitige Anwendung von Midazolam mit anderen Sedativa/Hypnotika und ZNS-dämpfenden Substanzen, einschliesslich Alkohol, kann zu einer tiefen Sedierung, Atemdepression, Koma und Tod führen (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Zu den Beispielen gehören Opiatderivate (wenn sie als Analgetika, Antitussiva oder in der Substitutionstherapie eingesetzt werden), Antipsychotika, andere Benzodiazepine angewendet als Anxiolytika oder Hypnotika, Barbiturate, Propofol, Ketamin, Etomidat; sedierende Antidepressiva, ältere H1-Antihistaminika und zentral wirkende Antihypertensiva.
Alkohol (einschliesslich alkoholhaltiger Arzneimittel) kann die sedierende Wirkung von Midazolam deutlich verstärken. Bei Anwendung von Midazolam sollte Alkoholgenuss unbedingt vermieden werden (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Midazolam senkt die minimale alveoläre Konzentration (MAC) von Inhalationsanästhetika.
Die Wirkung von CYP3A4-Inhibitoren kann bei Säuglingen stärker ausfallen, da ein Teil der durch Anwendung in der Mundhöhle verabreichten Dosis wahrscheinlich geschluckt und im Magen-Darm-Trakt resorbiert wird.
Schwangerschaft, StillzeitSchwangerschaft
Zur Beurteilung der Sicherheit während der Schwangerschaft liegen zu Midazolam keine ausreichenden Daten vor. Tierexperimentelle Studien weisen auf keine teratogene Wirkung hin, aber wie bei anderen Benzodiazepinen wurde Fetotoxizität beobachtet. Für die beiden ersten Trimester der Schwangerschaft liegen keine Daten zu exponierten Schwangerschaften vor.
Bei Anwendung hoher Dosen von Midazolam im letzten Trimenon der Schwangerschaft oder während der Geburt wurde über die Auslösung maternaler oder fetaler Nebenwirkungen berichtet (Aspirationsgefahr von Flüssigkeiten und Mageninhalt während der Geburt bei der Mutter, Unregelmässigkeiten der fetalen Herzfrequenz, Hypotonie, Saugschwäche, Hypothermie und Atemdepression beim Neugeborenen).
Midazolam kann während der Schwangerschaft bei zwingender Indikation angewendet werden. Bei Anwendung von Midazolam im letzten Trimenon sollte das Risiko für die Neugeborenen berücksichtigt werden.
Stillzeit
Midazolam geht in geringen Mengen (zu 0.6%) in die Muttermilch über. Daher muss nach Gabe einer einmaligen Dosis Midazolam unter Umständen nicht abgestillt werden.
Fertilität
Tierexperimentelle Studien ergaben keine Beeinträchtigung der Fertilität (siehe «Präklinische Daten»).
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von MaschinenMidazolam hat einen ausgeprägten Einfluss auf die Fahrtüchtigkeit oder die Fähigkeit, Maschinen zu bedienen.
Sedierung, Amnesie, beeinträchtigte Aufmerksamkeit und gestörte Muskelfunktionen können die Fähigkeit ein Fahrzeug zu führen (gilt auch für Fahrrad fahren) und die Fähigkeit zum Bedienen von Maschinen negativ beeinflussen. Nachdem ein Patient Midazolam erhalten hat, sollte er darauf hingewiesen werden, dass er kein Fahrzeug führen und keine Maschinen bedienen darf, bis er sich vollständig erholt hat.
Unerwünschte WirkungenNach veröffentlichten klinischen Studien wurde Midazolam etwa 443 Kindern mit Krampfanfällen durch Anwendung in der Mundhöhle verabreicht. Bei den meisten Studien fehlten Zahlenangaben zu Nebenwirkungen, jedoch wurde angegeben, dass über keine schweren Ereignisse berichtet worden war bzw. dass gegenüber der Vergleichstherapie (z.B. rektal oder intravenös angewendetes Diazepam) kein Unterschied bestand. Atemdepression tritt mit einer Rate von bis zu 5% auf; allerdings besteht nicht nur ein Zusammenhang mit der Anwendung von Benzodiazepinen, sondern es handelt sich dabei auch um eine bekannte Komplikation von Krampfanfällen. Eine Pruritus-Episode war möglicherweise auf die Anwendung von Midazolam in der Mundhöhle zurückzuführen.
In nachfolgender Tabelle sind die Nebenwirkungen aufgeführt, über deren Auftreten bei Anwendung von Midazolam in der Mundhöhle im Rahmen klinischer Studien und aus der Erfahrung nach dem Inverkehrbringen berichtet wurde.
Die unerwünschten Wirkungen sind nach MedDRA-Systemorganklassen und Häufigkeit gemäss folgender Konvention geordnet:
Häufig: ≥1/100, <1/10
Gelegentlich: ≥1/1'000, <1/100
Sehr selten: <1/10'000
Nicht bekannt: Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar
Innerhalb jeder Häufigkeitsgruppe werden die Nebenwirkungen nach abnehmendem Schweregrad angegeben:
|
Systemorganklasse
|
Häufigkeit: Unerwünschte Arzneimittelwirkung
| |
Erkrankungen des Immunsystems
|
Nicht bekannt: anaphylaktische Reaktion*
| |
Erkrankungen des Nervensystems
|
Häufig: Sedierung, Somnolenz, Bewusstseinstrübung, Atemdepression
| |
Erkrankungen des Gastrointestinaltrakts
|
Häufig: Übelkeit und Erbrechen
| |
Erkrankungen der Haut und des Unterhautgewebes
|
Gelegentlich: Pruritus, Hautausschlag und Urtikaria
Nicht bekannt: Angioödem*
|
* In der Überwachung nach dem Inverkehrbringen gemeldete unerwünschte Wirkung
Die folgenden Nebenwirkungen, die bei Anwendung in der Mundhöhle relevant sein könnten, wurden (sehr selten) bei Injektion von Midazolam bei Kindern bzw. Erwachsenen berichtet:
|
Systemorganklasse
|
Häufigkeit: Unerwünschte Arzneimittelwirkung – Alle Wirkungen treten sehr selten auf
| |
Psychiatrische Erkrankungen
|
Aggressivität, Agitiertheit, Zornausbrüche, Verwirrtheit, euphorische Stimmung, Halluzinationen, Feindseligkeit, Bewegungsstörung, Tätlichkeiten
| |
Erkrankungen des Nervensystems
|
Anterograde Amnesie, Ataxie, Schwindel, Kopfschmerzen, Krampfanfall, paradoxe Reaktionen
| |
Herzerkrankungen
|
Bradykardie, Herzstillstand, Blutdruckabfall, Vasodilatation
| |
Erkrankungen der Atemwege, des Brustraums und Mediastinums
|
Apnoe, Dyspnoe, Laryngospasmus, Atemstillstand
| |
Erkrankungen des Gastrointestinaltrakts
|
Obstipation, Mundtrockenheit
| |
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
|
Müdigkeit, Schluckauf
|
Beschreibung ausgewählter Nebenwirkungen
Bei älteren mit Benzodiazepinen behandelten Patienten ist ein erhöhtes Sturz- und Frakturrisiko bekannt.
Mit lebensbedrohlichen Zwischenfällen ist mit höherer Wahrscheinlichkeit zu rechnen bei Patienten mit vorbestehender respiratorischer Insuffizienz oder eingeschränkter Herzfunktion, insbesondere bei hochdosierter Gabe (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
ÜberdosierungBei einer Midazolam-Überdosierung ist ausser bei Patienten mit vorbestehender respiratorischer oder kardialer Insuffizienz oder in Kombination mit anderen ZNS-dämpfenden Mitteln (einschliesslich Alkohol) nicht mit lebensbedrohlichen Erscheinungen zu rechnen.
Bei jedem Arzneimittel ist bei der Behandlung einer Überdosierung an die Möglichkeit einer Mehrfachintoxikation zu denken.
Nach einer Überdosis von oral angewendetem Midazolam sollte Erbrechen induziert werden (innerhalb von einer Stunde), sofern der Patient wach ist, oder unter Schutz der Atemwege eine Magenspülung durchgeführt werden, wenn der Patient bewusstlos ist. Wenn eine Magenentleerung nicht sinnvoll ist, sollte zur Verminderung der Resorption Aktivkohle verabreicht werden. Unter Intensivbedingungen ist insbesondere auf die Atem- und Herz-Kreislauf-Funktionen zu achten.
Eine Überdosis von Benzodiazepinen führt in der Regel zu verschieden stark ausgeprägter zentraler Dämpfung, von Schläfrigkeit bis hin zum Koma. In leichten Fällen umfassen die Symptome Schläfrigkeit, geistige Verwirrtheit und Lethargie. In schwerwiegenderen Fällen kann es auch zu Ataxie, Muskelschlaffheit, Blutdruckabfall und Atemdepression sowie selten zum Koma und sehr selten zu einem tödlichen Verlauf kommen.
Flumazenil kann als Antidot hilfreich sein.
Eigenschaften/WirkungenATC-Code
N05CD08
Wirkungsmechanismus
Midazolam ist ein Derivat der Imidazobenzodiazepin-Gruppe. Die freie Base ist eine lipophile Substanz mit geringer Wasserlöslichkeit. Der basische Stickstoff an Position 2 des Imidazobenzodiazepin-Ringsystems ermöglicht es Midazolam, mit Säuren das Hydrochloridsalz zu bilden. Dieses ergibt eine stabile Lösung, die für die Anwendung in der Mundhöhle geeignet ist.
Pharmakodynamik
Die pharmakologische Wirkung von Midazolam ist aufgrund rascher Verstoffwechselung durch eine kurze Dauer gekennzeichnet. Midazolam besitzt eine antikonvulsive Wirkung. Es entfaltet ausserdem eine sedierende und schlafinduzierende Wirkung von hoher Intensität, sowie eine angstlösende und muskelrelaxierende Wirkung.
Klinische Wirksamkeit
In vier Studien mit rektal angewendetem Diazepam als Kontrollbehandlung und einer Studie versus intravenös angewendetem Diazepam mit insgesamt 688 Kindern wurde bei 65% bis 78% der Kinder, die Midazolam durch Anwendung in der Mundhöhle erhielten, innerhalb von 10 Minuten ein Sistieren sichtbarer Anzeichen der Krampfanfälle beobachtet. Darüber hinaus wurde in zwei der Studien bei 56% bis 70% der Kinder innerhalb von 10 Minuten ein Sistieren sichtbarer Anzeichen der Krampfanfälle ohne Wiederauftreten innerhalb von einer Stunde nach der Verabreichung beobachtet. Häufigkeit und Schweregrad der im Rahmen der veröffentlichten klinischen Studien für Midazolam bei Anwendung in der Mundhöhle berichteten unerwünschten Arzneimittelwirkungen waren vergleichbar mit den unerwünschten Arzneimittelwirkungen, über die in der Vergleichsgruppe berichtet wurde, welche rektal angewendetes Diazepam erhielt.
Die Zulassung der Anwendung von Buccolam bei Erwachsenen beruht auf der Extrapolation pädiatrischer Wirksamkeits- und Sicherheitsergebnisse auf Erwachsene (siehe «Pharmakokinetik»).
PharmakokinetikAbsorption
Auf der Grundlage von populationspharmakokinetischen Studien simulierte pharmakokinetische Parameter für die empfohlenen Dosierungen sind nachstehend in tabellarischer Form dargestellt:
|
Dosis
|
Alter
|
Parameter
|
Mittelwert
|
Standardabweichung
(SD)
| |
*2.5 mg
|
3 M. <1 J.
|
AUC0-inf (ng.h/ml)
|
168
|
98
| |
|
|
Cmax (ng/ml)
|
104
|
46
| |
5 mg
|
1 J. <5 J.
|
AUC0-inf (ng.h/ml)
|
242
|
116
| |
|
|
Cmax (ng/ml)
|
148
|
62
| |
7.5 mg
|
5 J. <10 J.
|
AUC0-inf (ng.h/ml)
|
254
|
136
| |
|
|
Cmax (ng/ml)
|
140
|
60
| |
10 mg
|
10 J. <18 J.
|
AUC0-inf (ng.h/ml)
|
189
|
96
| |
|
|
Cmax (ng/ml)
|
87
|
44
| |
**10 mg
|
>18 J.
|
AUC0-inf (ng.h/ml)
|
259
|
62
| |
|
|
Cmax (ng/ml)
|
71
|
29
|
* Buccolam ist für Kinder zwischen 3 und 6 Monaten nicht indiziert.
** Die simulierten pharmakokinetischen Parameter in Erwachsenen wurden aufgrund von Daten einer Bioverfügbarkeitsstudie an gesunden erwachsenen Probanden ermittelt. Es waren keine Probanden über 68 Jahren und keine übergewichtigen Probanden in der Studie eingeschlossen.
Nach Anwendung in der Mundhöhle wird Midazolam rasch resorbiert. Die maximale Plasmakonzentration wird innerhalb von 30 Minuten erreicht. Bei Erwachsenen beträgt die absolute Bioverfügbarkeit von Midazolam bei Anwendung in der Mundhöhle etwa 75%. Die Bioverfügbarkeit von in der Mundhöhle angewendetem Midazolam wurde bei Kindern mit schwerer Malaria und Konvulsionen auf 87% geschätzt.
Distribution
Midazolam ist hochlipophil und verteilt sich extensiv. Das Verteilungsvolumen im Steady-State nach Anwendung in der Mundhöhle wird auf 5.3 l/kg geschätzt.
Midazolam wird zu etwa 96-98% an Plasmaproteine gebunden. Der Hauptanteil der Plasmaproteinbindung geht auf Albumin zurück. Midazolam geht langsam und in unbedeutenden Mengen in den Liquor cerebrospinalis über. Beim Menschen wurde gezeigt, dass Midazolam die Plazenta langsam passiert und in den fetalen Kreislauf gelangt. In der menschlichen Muttermilch werden geringe Midazolam-Mengen gefunden.
Metabolismus
Midazolam wird fast vollständig durch Biotransformation eliminiert. Der Anteil der Dosis, der über die Leber eliminiert wird, wurde auf 30-60% geschätzt. Midazolam wird vom Cytochrom P4503A4-Isoenzym hydroxyliert, und der Hauptmetabolit im Urin und Plasma ist Alpha-Hydroxy-Midazolam. Nach Anwendung in der Mundhöhle beträgt der AUC (Fläche unter der Kurve)-Quotient Alpha-Hydroxy-Midazolam/Midazolam bei Kindern 0.46 und 0.28 bei Erwachsenen.
In einer populationspharmakokinetischen Studie zeigten sich bei jüngeren pädiatrischen Patienten höhere Metabolitenspiegel als bei älteren, so dass diese bei Kindern wahrscheinlich relevanter sind als bei Erwachsenen.
Elimination
Die Plasma-Clearance von Midazolam bei Kindern nach Anwendung in der Mundhöhle beträgt 30 ml/kg/min. Die initiale und terminale Eliminationshalbwertszeit liegt bei 27 bzw. 204 Minuten. Midazolam wird vorwiegend renal ausgeschieden (60-80% der injizierten Dosis) und als Glucuronid-konjugiertes Alpha-Hydroxy-Midazolam wiedergefunden. Weniger als 1% der Dosis wird als unverändertes Arzneimittel im Urin wiedergefunden.
Kinetik spezieller Patientengruppen
Ältere Patienten
Die Exposition von Midazolam nach Anwendung in der Mundhöhle in gesunden erwachsenen Probanden zwischen 60 und 68 Jahren (n = 4) zeigte keine relevanten Unterschiede zu jüngeren gesunden Erwachsenen. Die Exposition nach Anwendung in der Mundhöhle bei älteren Erwachsenen über 68 Jahren ist nicht bekannt. Sie kann jedoch erhöht sein, da die Eliminationshalbwertszeit nach intravenöser Anwendung bis zu viermal länger sein kann.
Adipöse Patienten
Die mittlere Halbwertszeit von Midazolam nach Anwendung in der Mundhöhle bei Erwachsenen mit einem BMI zwischen 30 und 34 (n = 6) zeigte keine relevanten Unterschiede zu Erwachsenen mit einem BMI zwischen 25 und 30 (8.4 gegenüber 5.5 Stunden). Bei Erwachsenen mit einem BMI über 34 ist die mittlere Halbwertszeit nicht bekannt. Sie kann jedoch erhöht sein, da die mittlere Halbwertszeit bei adipösen Patienten länger ist als bei nicht-adipösen (5.9 gegenüber 2.3 Stunden). Zurückzuführen ist dies auf eine etwa 50%-ige Zunahme des um das Körpergesamtgewicht korrigierten Verteilungsvolumens. Die Clearance ist bei adipösen und nicht-adipösen Patienten nicht nennenswert verschieden.
Patienten mit Leberfunktionsstörungen
Die Eliminationshalbwertszeit kann bei Zirrhosepatienten gegenüber gesunden Probanden verlängert und die Clearance vermindert sein (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Patienten mit Nierenfunktionsstörungen
Die Eliminationshalbwertszeit bei Patienten mit chronischer Niereninsuffizienz ist der bei gesunden Probanden vergleichbar.
Bei Schwerkranken ist die Eliminationshalbwertszeit von Midazolam bis um das Sechsfache verlängert.
Patienten mit Herzinsuffizienz
Die Eliminationshalbwertszeit ist bei Patienten mit dekompensierter Herzinsuffizienz länger als bei gesunden Probanden (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Exposition nach einer zweiten Dosis während desselben Krampfanfalls
Simulierte Expositionsdaten zeigen, dass sich die Gesamt-AUC in etwa verdoppelt, wenn eine zweite Dosis 10, 30 bzw. 60 Minuten nach der ersten Dosis angewendet wird. Eine 10 Minuten nach der ersten Dosis verabreichte zweite Dosis bewirkt einen signifikanten Anstieg der mittleren Cmax um das 1.7- bis 1.9-Fache. Bei Anwendung nach 30 bzw. 60 Minuten kam es bereits zu einer signifikanten Elimination von Midazolam, so dass der Anstieg der mittleren Cmax weniger ausgeprägt ist, nämlich um das 1.3- bis 1.6-Fache bzw. das 1.2- bis 1.5-Fache (siehe «Dosierung/Anwendung»).
Präklinische DatenIn einer bei Ratten durchgeführten Fertilitätsstudie wurden bei Tieren, denen das bis zu Zehnfache der klinischen Dosis verabreicht wurde, keine negativen Wirkungen auf die Fertilität beobachtet.
Neben den bereits in anderen Rubriken aufgeführten Informationen gibt es für den verschreibenden Arzt keine weiteren relevanten präklinischen Daten.
Sonstige HinweiseInkompatibilitäten
Nicht zutreffend.
Beeinflussung diagnostischer Methoden
Nicht zutreffend.
Haltbarkeit
Das Arzneimittel darf nur bis zu dem auf dem Behälter mit «EXP» bezeichneten Datum verwendet werden.
Besondere Lagerungshinweise
Die Fertigspritze zur Anwendung in der Mundhöhle im Kunststoff-Schutzröhrchen und bei Raumtemperatur (15-25°C) aufbewahren.
Nicht im Kühlschrank lagern oder einfrieren.
Ausser Reichweite von Kindern aufbewahren.
Hinweise für die Handhabung
Buccolam darf nicht intravenös angewendet werden.
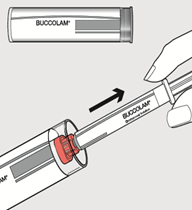
Schritt 1
|
|
|
Die Verschlusskappe abziehen. Fertigspritze aus dem Röhrchen nehmen.
|
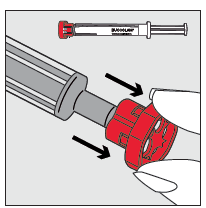
Schritt 2
|
|
|
Rote Kappe von der Spitze der Fertigspritze abziehen und überprüfen, ob die durchscheinende Verschlusskappe zusammen mit der roten Kappe entfernt wurde (siehe Abbildung 1 unten) und dann die Verschlusskappe entsorgen. Es ist sicherzustellen, dass die durchscheinende Verschlusskappe nicht an der Spitze verblieben ist, wie in Abbildung 2 unten gezeigt. Wenn die durchscheinende Verschlusskappe an der Spitze verblieben ist, muss sie vor der Anwendung des Arzneimittels manuell entfernt werden. Es besteht sonst das Risiko, dass sie während der Anwendung in den Mund des Patienten gelangt und inhaliert oder verschluckt wird (siehe weitere Informationen unter «Zusätzliche Hinweise zur korrekten Anwendung von Buccolam Fertigspritzen»).
| |
|

| |
Abbildung 1: RICHTIG Durchscheinende Verschlusskappe ist entfernt
| |
|

| |
Abbildung 2: FALSCH Durchscheinende Verschlusskappe verbleibt auf Spritze
|
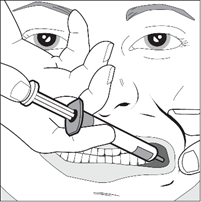
Schritt 3
|
|
|
Die Wange des Patienten vorsichtig mit Zeigefinger und Daumen fassen und zurückziehen. Das Spritzenende in den hinteren Teil des Zwischenraums zwischen Wange und Zahnfleisch des Unterkiefers einführen.
|
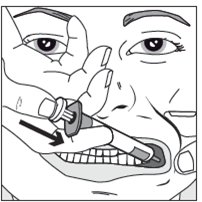
Schritt 4
|
|
|
Spritzenkolben langsam bis zum Anschlag herunterdrücken.
Die gesamte Menge der Lösung langsam in den Zwischenraum zwischen Zahnfleisch und Wange (Mundhöhle) einbringen.
Wenn es Ihr Arzt bzw. Ihre Ärztin so angeordnet hat (bei grösseren Mengen und/oder kleineren Patienten) kann etwa die Hälfte der Dosis langsam in die eine Seite der Mundhöhle und die andere Hälfte anschliessend in die andere Seite eingebracht werden.
|
Zusätzliche Hinweise zur korrekten Anwendung von Buccolam Fertigspritzen
Die durchscheinende, weisse Verschlusskappe von vorgefüllten Buccolam-Spritzen kann vereinzelt auf der Spritze verbleiben, nachdem die rote Kappe abgenommen wurde (siehe Abbildung 2 oben). In diesem Fall kann die durchscheinende Verschlusskappe in den Mund des Patienten gelangen und sie könnte eingeatmet oder verschluckt werden. Wird die Verschlusskappe eingeatmet besteht Erstickungsgefahr. Eltern und Betreuer sind über dieses Risiko und die Notwendigkeit einer entsprechenden Kontrolle, bevor Sie das Produkt anwenden, entsprechend zu informieren.
Wenn befürchtet wird, dass sich eine Verschlusskappe im Mund des Patienten befindet, ist sofort zu kontrollieren, ob sie nicht noch in der roten Schutzkappe steckt. Falls nicht, nicht versuchen mit einem Finger im Mund danach zu suchen oder die Verschlusskappe aus dem Mund zu entfernen. Den Patienten stattdessen auf die Seite drehen (stabile Seitenlage) und darauf achten, dass dieser die Kappe ausspuckt, sobald der Krampfanfall vorüber ist.
Zulassungsnummer62556 (Swissmedic).
Packungen2.5 mg in 0.5 ml Lösung, Packung à 2 (zurzeit nicht im Handel) und 4 Fertigspritzen (B)
5 mg in 1 ml Lösung, Packung à 2 (zurzeit nicht im Handel) und 4 Fertigspritzen (B)
7.5 mg in 1.5 ml Lösung, Packung à 2 (zurzeit nicht im Handel) und 4 Fertigspritzen (B)
10 mg in 2 ml Lösung, Packung à 2 (zurzeit nicht im Handel) und 4 Fertigspritzen (B)
ZulassungsinhaberinNeuraxpharm Switzerland AG, Cham
Stand der InformationDezember 2024
Interne Versionsnummer: 4.0
|






