Eigenschaften/WirkungenATC-Code
C10AX06
Wirkungsmechanismus
Icosapent-Ethyl ist ein stabiler Ethylester der Omega-3-Fettsäure Eicosapentaensäure (EPA). Die Wirkmechanismen, die zur Reduzierung der kardiovaskulären Ereignisse bei Behandlung mit Icosapent-Ethyl beitragen, sind noch nicht vollständig bekannt. Die Mechanismen sind wahrscheinlich multifaktoriell und beinhalten ein verbessertes Lipidprofil mit Reduzierung der triglyceridreichen Lipoproteine, entzündungshemmende und antioxidative Effekte, eine Reduzierung der Makrophagen-Akkumulation, eine Verbesserung der endothelialen Funktion, eine verbesserte Dicke/Stabilität der fibrösen Kappe und thrombozytenaggregationshemmende Effekte. Jeder dieser Mechanismen kann sich positiv auf die Entstehung, die Progression und die Stabilisierung von atherosklerotischen Plaques sowie die Folgen von Plaquerupturen auswirken, und präklinische und klinische Studien unterstützen einen solchen Nutzen bei der Behandlung mit EPA. Infolge der Verdrängung proinflammatorischer Arachidonsäure (AA) können systemische und lokale entzündungshemmende Effekte von EPA auftreten und den Katabolismus weg von Eicosanoiden (Prostaglandine und Thromboxane der 2er-Reihe und Leukotriene der 4er-Reihe) hin zu nicht entzündlichen oder entzündungshemmenden Mediatoren lenken. Die direkte klinische Bedeutung einzelner Beobachtungen ist jedoch nicht klar.
Pharmakodynamik
Icosapent-Ethyl verbessert das Lipoproteinprofil, indem es Enzyme, die für die Synthese von Cholesterin, Fettsäuren und Triglyceriden (TG) zuständig sind, unterdrückt und so die β-Oxidation von Fettsäuren erhöht und das mikrosomale Triglycerid-Transferprotein (MTP) reduziert, was zu einem Rückgang der Synthese und Freisetzung von hepatischen TG und Very Low Density Lipoproteinen (VLDL) führt. Icosapent-Ethyl erhöht zudem die Expression der Lipoproteinlipase, was eine verstärkte Entfernung von Triglyceriden aus zirkulierenden VLDL-Partikeln und Chylomikronpartikeln zur Folge hat. Bei Patienten mit erhöhten TG-Spiegeln bewirkt Icosapent-Ethyl eine Reduzierung der Konzentrationen von TG, VLDL und Remnant-Lipoprotein-Cholesterin sowie der Konzentrationen von Entzündungsmarkern wie zum Beispiel C-reaktivem Protein. Die Senkung der TG-Spiegel scheint allerdings nur in geringem Umfang zur Reduzierung des Risikos für kardiovaskuläre Ereignisse bei einer Therapie mit Icosapent-Ethyl beizutragen.
Klinische Wirksamkeit
REDUCE-IT war eine multinationale, doppelblinde, randomisierte, placebokontrollierte, ereignisgesteuerte Studie an 8.179 (4.089 Icosapent-Ethyl, 4.090 Placebo) mit Statin behandelten erwachsenen Patienten, die eingeschlossen wurden mit Werten für Low-Density-Lipoprotein-Cholesterin (LDL-C) zwischen >1,03 mmol/l (40 mg/dl) und ≤2,59 mmol/l (100 mg/dl) und moderat erhöhten Werten für Triglyceride (TG) (≥1,53 mmol/l und <5,64 mmol/l [≥135 mg/dl und <500 mg/dl], gemessen während des Patientenscreenings, d. h. bei Besuchen zur Bestimmung der Eignung vor dem Einschluss in die Studie) und entweder mit bestätigter kardiovaskulärer Erkrankung (70,7 %) oder Diabetes und weiteren Risikofaktoren für kardiovaskuläre Erkrankungen (29,3 %). Patienten mit bestehender kardiovaskulärer Erkrankung waren definiert als Patienten im Alter von mindestens 45 Jahren mit dokumentierter Vorgeschichte mit koronarer Herzkrankheit, zerebrovaskulärer Erkrankung oder Erkrankung der Karotisarterien oder Erkrankung der peripheren Arterien. Patienten in der anderen Risikogruppe waren definiert als Patienten im Alter von mindestens 50 Jahren mit medikamentös behandlungspflichtigem Diabetes und mindestens einem zusätzlichen Risikofaktor, d. h. Bluthochdruck oder laufende Behandlung mit einem blutdrucksenkenden Arzneimittel; Alter von mindestens 55 Jahren (Männer) oder mindestens 65 Jahren (Frauen); niedriger Wert für High-Density-Lipoprotein-Cholesterin; Rauchen; erhöhter Wert für das hochsensitive C-reaktive Protein; Nierenfunktionsstörung; Mikro- oder Makroalbuminurie; Retinopathie; oder verminderter Knöchel-Arm-Index. Die Patienten wurden randomisiert 1:1 einer Behandlung mit Icosapent-Ethyl oder Placebo (jeweils 4 Kapseln pro Tag) zugeteilt. Die mediane Dauer der Nachverfolgung betrug 4,9 Jahre. Insgesamt wurden 99,8 % der Patienten bis zum Ende der Studie oder bis zum Tod im Hinblick auf ihren Vitalstatus untersucht.
Die Baseline-Merkmale waren zwischen den Gruppen gleichmässig verteilt, das Medianalter lag bei 64 Jahren (Altersspanne: 44 Jahre bis 92 Jahre), wobei 46 % der Patienten mindestens 65 Jahre alt waren; 28,8 % waren Frauen. Die Studienpopulation setzte sich wie folgt zusammen: 90,2 % Patienten mit weisser Hautfarbe, 5,5 % Patienten asiatischen Ursprungs, 4,2 % Patienten hispanischen Ursprungs und 1,9 % Patienten mit schwarzer Hautfarbe. Im Zusammenhang mit der vorhergehenden Diagnose einer kardiovaskulären Erkrankung hatten 46,7 % einen Myokardinfarkt durchgemacht, 9,2 % litten an einer symptomatischen Erkrankung der peripheren Gefässe und bei 6,1 % waren vorhergehende unerkannte Schlaganfälle oder transiente ischämische Attacken (TIA) aufgetreten. Ausgewählte zusätzliche Baseline-Risikofaktoren beinhalteten Hypertonie (86,6 %), Diabetes mellitus (0,7 % Typ 1; 57,8 % Typ 2), eGFR <60 ml/min pro 1,73 m2 (22,2 %), Stauungsinsuffizienz (17,7 %) und aktuellen täglichen Zigarettenkonsum (15,2 %). Die meisten Patienten wurden bei Baseline mit einer Statintherapie mit moderater Intensität (63 %) oder starker Intensität (31 %) behandelt. Die meisten Patienten nahmen bei Baseline mindestens ein weiteres kardiovaskuläres Arzneimittel ein, u. a. Thrombozytenaggregationshemmer und/oder Antithrombotika (85,5 %), Betablocker (70,7 %), Blutdrucksenker (95,2 %), Angiotensin-Converting-Enzym-Hemmer (ACE-Hemmer; 51,9 %) oder Angiotensinrezeptorblocker (ARB; 26,9 %); 77,5 % nahmen einen ACE-Hemmer oder ARB ein. Patienten, die PCSK9-Hemmer einnahmen, waren gemäss Prüfplan ausgeschlossen. Bei stabiler lipidsenkender Hintergrundtherapie betrug der Medianwert [Q1, Q3] für LDL-C bei Baseline 1,9 [1,6; 2,3] mmol/l (75,0 [62,0; 89,0] mg/dl); der Mittelwert (SD) lag bei 2,0 (0,5) mmol/l (76,2 [20,3] mg/dl). Bei stabiler lipidsenkender Hintergrundtherapie betrug der Medianwert [Q1, Q3] für TG (Nüchternwert) 2,4 [2,0; 3,1] mmol/l (216,0 [176,0; 272,5] mg/dl); der Mittelwert (SD) lag bei 2,6 (0,9) mmol/l (233,2 [80,1] mg/dl).
Icosapent-Ethyl hat zu einer signifikanten Reduzierung des Risikos für den primären zusammengesetzten Endpunkt (Zeit bis zum ersten Auftreten von kardiovaskulärem Tod, Myokardinfarkt, Schlaganfall, Koronarrevaskularisation oder Hospitalisierung wegen instabiler Angina; p<0,0001) und den wichtigsten sekundären zusammengesetzten Endpunkt (Zeit bis zum ersten Auftreten von kardiovaskulärem Tod, Myokardinfarkt oder Schlaganfall; p<0,0001) geführt. Die Ergebnisse für den primären Wirksamkeitsendpunkt werden in Tabelle 1 aufgeführt. Die Kaplan-Meier-Schätzungen der kumulativen Inzidenz des primären zusammengesetzten Endpunkts im Zeitverlauf werden in Abbildung 1 dargestellt.
Tabelle 1: Wirkung von Icosapent-Ethyl auf die Zeit bis zum ersten Auftreten von kardiovaskulären Ereignissen bei Patienten mit erhöhten Triglyceridspiegeln und kardiovaskulärer Erkrankung oder mit Diabetes und weiteren Risikofaktoren in der REDUCE-IT-Studie
|
|
Icosapent-Ethyl
|
Placebo
|
Icosapent-Ethyl vs. Placebo
| |
N = 4.089
n (%)
|
N = 4.090
n (%)
|
Hazard Ratio (95%-KI)
| |
Primärer zusammengesetzter Endpunkt
| |
Kardiovaskulärer Tod, Myokardinfarkt, Schlaganfall, Koronarrevaskularisation, Hospitalisierung wegen instabiler Angina (5 schwerwiegende unerwünschte kardiovaskuläre Ereignisse – 5-Point-MACE)
|
705
(17,2)
|
901
(22,0)
|
0,75
(0,68; 0,83)
|
Was den sekundären Endpunkt «3-Point-MACE» (kardiovaskulärer Tod, Myokardinfarkt oder Schlaganfall) anbelangt, wiesen mit Icosapent-Ethyl behandelte Patienten eine relative Risikoreduktion von 26% auf (95%-KI: 0,65; 0,83; p<0,0001). Für «Tod unabhängig von der Ursache» (keine Komponente des primären oder des sekundären Endpunkts) wurde eine Risikoreduktion von 13% berichtet (95%-KI: 0,74; 1,02). Bei allen anderen sekundären Endpunkten wurde eine Risikoreduktion von 20-35% erreicht.
Abbildung 1: Kaplan-Meier-Schätzung der kumulativen Inzidenz des primären zusammengesetzten Endpunkts in der Studie REDUCE-IT
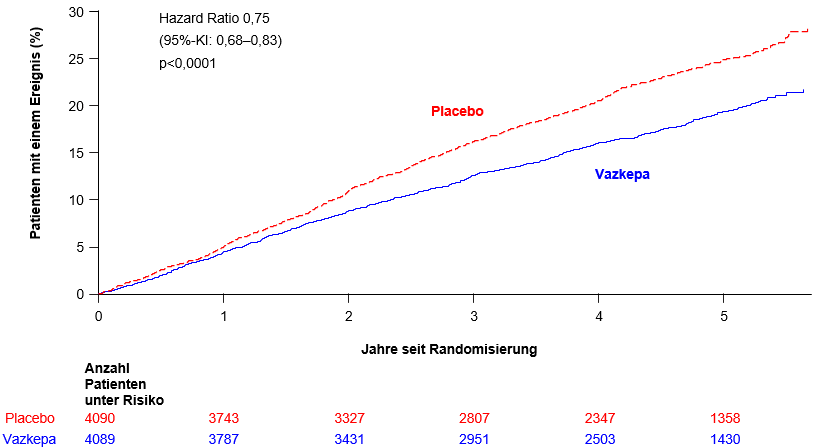
Abkürzung: KI Konfidenzintervall
Die medianen Werte für TG und LDL-C waren bei Baseline in der Icosapent-Ethyl-Gruppe und der Placebogruppe vergleichbar. Die mediane Veränderung des Werts für TG von Baseline bis zu Jahr 1 betrug -0,4 mmol/l (-39 mg/dl, -18 %) in der Icosapent-Ethyl-Gruppe und 0,1 mmol/l (5 mg/dl, 2 %) in der Placebogruppe. Die mediane Veränderung des Werts für LDL-C von Baseline bis Jahr 1 betrug 0,1 mmol/l, (2 mg/dl, 3 %) in der Icosapent-Ethyl-Gruppe und 0,2 mmol/l (7 mg/dl, 10 %) in der Placebogruppe. Vorab festgelegte Analysen des Effekts von Icosapent-Ethyl auf kardiovaskuläre Outcomes in der REDUCE-IT-Studie zeigten eine geringe bis keine Korrelation zwischen dem Ansprechen von TG oder LDL-C und dem kardiovaskulären Effekt auf der Basis der TG- oder LDL-C-Spiegel bei Baseline oder der im Rahmen der Studie erreichten TG- oder LDL-C-Spiegel. Für weitere Informationen siehe „Wirkungsmechanismus“.
Pädiatrie
Swissmedic hat für Icosapent-Ethyl eine Freistellung von der Verpflichtung zur Vorlage von Ergebnissen zu Studien in allen pädiatrischen Altersklassen für die Behandlung von Hypertriglyceridämie und für die Reduzierung des Risikos kardiovaskulärer Ereignisse anerkannt (siehe «Dosierung/Anwendung» bzgl. Informationen zur Anwendung bei Kindern und Jugendlichen).
|

