Zusammensetzung
Wirkstoffe
Buprenorphin.
Hilfsstoffe
Wöchentliches Buvidal: Phosphatidylcholin aus Soja, Glyceroldioleat, wasserfreies Ethanol (15,31 mg pro 8 mg Dosis; 30,62 mg pro 16 mg Dosis; 45,94 mg pro 24 mg Dosis; 61,25 mg pro 32 mg Dosis).
Monatliches Buvidal: Phosphatidylcholin aus Soja, Glyceroldioleat, N-Methylpyrrolidon.
Indikationen/Anwendungsmöglichkeiten
Behandlung von Opioidabhängigkeit im Rahmen medizinischer, sozialer und psychotherapeutischer Massnahmen. Die Behandlung ist für Erwachsene und Jugendliche ab 16 Jahren bestimmt.
Dosierung/Anwendung
Buvidal darf nur durch medizinisches Fachpersonal angewendet werden. Bei der Verordnung und Ausgabe von Buprenorphin müssen geeignete Vorsichtsmassnahmen ergriffen werden; so sollte der Patient etwa Nachsorgebesuche wahrnehmen, bei denen entsprechend den Bedürfnissen des Patienten eine klinische Überwachung stattfindet. Eine Anwendung zu Hause oder eine Selbstinjektion des Arzneimittels durch den Patienten sind nicht zulässig.
Besondere Vorsichtsmassnahmen vor Einleitung der Behandlung
Um die Auslösung von Entzugssymptomen zu vermeiden, sollte die Behandlung mit Buvidal beginnen, wenn objektive und eindeutige Anzeichen für einen leichten bis mittelschweren Entzug vorliegen (siehe «Warnhinweise und Vorsichtsmassnahmen»). Die Art des angewendeten Opioids (d. h. lang- oder kurzwirksames Opioid), der Zeitraum seit der letzten Opioidanwendung und der Grad der Opioidabhängigkeit sollten berücksichtigt werden.
·Bei Patienten, die Heroin oder kurzwirksame Opioide anwenden, darf die Initialdosis von Buvidal frühestens 6 Stunden nach der letzten Opioidanwendung angewendet werden.
·Bei Patienten unter Methadon muss die Methadon-Dosis vor Beginn der Behandlung mit Buvidal auf maximal 30 mg/Tag reduziert werden. Buvidal darf frühestens 24 Stunden nach Erhalt der letzten Methadon-Dosis angewendet werden. Buvidal kann bei methadonabhängigen Patienten das Auftreten von Entzugssymptomen auslösen.
Dosierung
Therapieeinleitung bei Patienten, die noch kein Buprenorphin erhalten
Patienten, die zuvor noch kein Buprenorphin erhalten haben, sollten eine 4 mg Dosis Buprenorphin sublingual erhalten und eine Stunde lang beobachtet werden, bevor erstmalig wöchentliches Buvidal angewendet wird, um die Verträglichkeit von Buprenorphin zu bestätigen.
Die empfohlene Startdosis von Buvidal beträgt 16 mg und ein oder zwei zusätzliche 8 mg Dosen im Abstand von mindestens 1 Tag, um eine Zieldosis von 24 mg oder 32 mg während der ersten Behandlungswoche zu erreichen. Die empfohlene Dosis für die zweite Behandlungswoche ist die Gesamtdosis, die während der Woche der Behandlungseinleitung angewendet wurde.
Die Behandlung mit monatlichem Buvidal kann nach Einleitung der Behandlung mit wöchentlichem Buvidal und wenn die Patienten auf eine wöchentliche Behandlung stabilisiert sind (nach vier oder mehr Wochen, wo es geeignet ist), gemäss der Dosisumrechnung in Tabelle 2 begonnen werden.
Umstellung von sublingualen Buprenorphin-Arzneimitteln auf Buvidal
Patienten, die mit sublingualem Buprenorphin behandelt wurden, können direkt auf wöchentliches oder monatliches Buvidal umgestellt werden, beginnend am Tag nach der letzten täglichen Behandlungsdosis mit sublingualem Buprenorphin (gemäss den Dosierungsempfehlungen in Tabelle 1). Während des Dosierungszeitraums nach der Umstellung wird eine engmaschigere Überwachung der Patienten empfohlen.
Tabelle 1. Übliche tägliche Behandlungsdosen mit sublingualem Buprenorphin und entsprechende empfohlene wöchentliche und monatliche Dosen von Buvidal
|
Tägliche Dosis sublinguales Buprenorphin |
Wöchentliche Dosis Buvidal |
Monatliche Dosis Buvidal |
|
2-6 mg |
8 mg |
- |
|
8-10 mg |
16 mg |
64 mg |
|
12-16 mg |
24 mg |
96 mg |
|
18-24 mg |
32 mg |
128 mg |
Die Buprenorphin-Dosis in mg kann zwischen sublingualen Arzneimitteln variieren, was für jedes einzelne Arzneimittel gesondert zu berücksichtigen ist. Die pharmakokinetischen Eigenschaften von Buvidal werden in «Pharmakokinetik» beschrieben.
Erhaltungstherapie und Dosisanpassung
Buvidal kann wöchentlich oder monatlich angewendet werden. Die Dosen können erhöht oder verringert werden und die Patienten können zwischen wöchentlicher und monatlicher Anwendung wechseln, entsprechend den Bedürfnissen des einzelnen Patienten und der klinischen Beurteilung durch den behandelnden Arzt, gemäss den Empfehlungen in Tabelle 2. Nach einer Umstellung kann eine engmaschigere Überwachung der Patienten erforderlich sein. Die Beurteilung der Langzeit-Behandlung beruht auf Daten über 48 Wochen.
Tabelle 2. Empfohlene Dosisumrechnung bei der Umstellung von wöchentlicher auf monatliche Dosierung oder von monatlicher auf wöchentliche Dosierung
|
Wöchentliche Dosis Buvidal |
Monatliche Dosis Buvidal |
|
16 mg |
64 mg |
|
24 mg |
96 mg |
|
32 mg |
128 mg |
Zusätzliche Dosen
Maximal eine zusätzliche Dosis Buvidal 8 mg kann bei einem ausserplanmässigen Termin zwischen den regulären wöchentlichen bzw. monatlichen Dosen angewendet werden, basierend auf dem individuellen temporären Bedarf des Patienten. Die wöchentliche Höchstdosis für Patienten, die eine wöchentliche Buvidal-Behandlung erhalten, beträgt 32 mg mit einer zusätzlichen Dosis in der Höhe von 8 mg. Die monatliche Höchstdosis für Patienten, die eine monatliche Buvidal-Behandlung erhalten, beträgt 128 mg mit einer zusätzlichen Dosis in der Höhe von 8 mg.
Versäumte Dosen
Zur Vermeidung versäumter Dosen kann die wöchentliche Dosis bis zu 2 Tage vor oder nach dem wöchentlichen Zeitpunkt und die monatliche Dosis bis zu 1 Woche vor oder nach dem monatlichen Zeitpunkt angewendet werden.
Wenn eine Dosis versäumt wird, sollte die nächste Dosis, sobald dies möglich ist, angewendet werden.
Beendigung der Behandlung
Wenn die Buvidal-Behandlung beendet wird, müssen die Depot-Eigenschaften und beim Patienten aufgetretene Entzugssymtome berücksichtigt werden, siehe «Warnhinweise und Vorsichtsmassnahmen». Wenn der Patient auf sublinguales Buprenorphin umgestellt wird, sollte dies eine Woche nach der letzten wöchentlichen bzw. einen Monat nach der letzten monatlichen Dosis Buvidal erfolgen, gemäss den Empfehlungen in Tabelle 1.
Spezielle Dosierungsanweisungen
Ältere Patienten
Die Sicherheit und Wirksamkeit von Buprenorphin bei Patienten im Alter > 65 Jahre ist nicht erwiesen. Eine Dosierungsempfehlung kann nicht gegeben werden.
Die empfohlene Dosierung für ältere Patienten mit normaler Nierenfunktion ist im Allgemeinen dieselbe wie für jüngere Patienten mit normaler Nierenfunktion. Da jedoch ältere Patienten eine verminderte Nieren-/Leberfunktion haben können, kann eine Dosisanpassung erforderlich sein (siehe Leberfunktionsstörung und Nierenfunktionsstörung unten).
Patienten mit Leberfunktionsstörungen
Buprenorphin sollte bei Patienten mit mittelschwerer Leberfunktionsstörung mit Vorsicht angewendet werden (siehe «Pharmakokinetik»). Buprenorphin ist bei Patienten mit schwerer Leberfunktionsstörung kontraindiziert (siehe «Kontraindikationen»).
Patienten mit Nierenfunktionsstörungen
Bei Patienten mit Nierenfunktionsstörung ist keine Änderung der Buprenorphin-Dosis erforderlich. Bei der Anwendung bei Patienten mit schwerer Niereninsuffizienz (Kreatinin-Clearance < 30 ml/min) ist Vorsicht geboten (siehe «Warnhinweise und Vorsichtsmassnahmen» und «Pharmakokinetik»).
Kinder und Jugendliche
Die Sicherheit und Wirksamkeit von Buprenorphin bei Kindern und Jugendlichen unter 16 Jahren ist nicht erwiesen (siehe «Warnhinweise und Vorsichtsmassnahmen»). Es liegen keine Daten vor.
Art der Anwendung
Buvidal ist nur zur subkutanen Anwendung bestimmt. Es sollte langsam und vollständig in das subkutane Gewebe verschiedener Bereiche (Gesäss, Oberschenkel, Bauch oder Oberarm) injiziert werden, sofern ausreichend subkutanes Gewebe vorhanden ist. Jeder Bereich kann mehrere Injektionsstellen aufweisen. Sowohl bei wöchentlichen als auch bei monatlichen Injektionen sollte eine Rotation der Injektionsstellen erfolgen. Es sollten mindestens 8 Wochen vor einer erneuten Injektion einer wöchentlichen Dosis in eine der zuvor verwendeten Injektionsstellen vergehen. Es liegen keine klinischen Daten vor, die für eine erneute Injektion der monatlichen Dosis in dieselbe Injektionsstelle sprechen. Wahrscheinlich besteht kein Grund für Sicherheitsbedenken. Die Entscheidung, eine erneute Injektion an derselben Stelle vorzunehmen, sollte auch auf dem klinischen Urteil der behandelnden Ärzte basieren. Die Dosis sollte als Einzelinjektion und nicht geteilt angewendet werden. Die Dosis darf nicht intravaskulär (intravenös), intramuskulär oder intradermal (in die Haut) angewendet werden (siehe «Warnhinweise und Vorsichtsmassnahmen»). Hinweise zur Anwendung, siehe «Sonstige Hinweise».
Kontraindikationen
·Überempfindlichkeit gegen den Wirkstoff oder einen der Hilfsstoffe.
·Schwere respiratorische Insuffizienz
·Schwere Leberfunktionsstörung
·Akuter Alkoholismus oder Delirium tremens
Warnhinweise und Vorsichtsmassnahmen
Anwendung
Vorsicht ist geboten, um eine versehentliche Injektion von Buvidal zu vermeiden. Die Dosis darf nicht intravaskulär (intravenös), intramuskulär oder intradermal angewendet werden.
Intravaskuläre wie zum Beispiel intravenöse Injektion würde ein Risiko für einen ernsthaften Schaden darstellen, da Buvidal bei Kontakt mit Körperflüssigkeiten eine feste Masse bildet, was potenziell zu Verletzungen von Blutgefässen, Verschluss oder thromboembolischen Ereignissen führen könnte.
Um das Risiko eines nicht bestimmungsgemässen Gebrauchs und Missbrauchs zu minimieren, sollten bei der Verordnung und Ausgabe von Buprenorphin geeignete Vorsichtsmassnahmen ergriffen werden. Medizinisches Fachpersonal muss Buvidal direkt beim Patienten anwenden. Eine Anwendung zu Hause oder eine Selbstinjektion des Arzneimittels durch den Patienten sind nicht zulässig. Jeder Versuch, das Depot zu entfernen, sollte im gesamten Verlauf der Behandlung überwacht werden.
Depoteigenschaften
Die Depoteigenschaften des Arzneimittels müssen während der Behandlung, einschliesslich Einleitung und Beendigung, berücksichtigt werden. Insbesondere Patienten mit Begleitmedikationen und/oder Begleiterkrankungen müssen auf Anzeichen und Symptome von Toxizität, Überdosierung oder Entzug, verursacht durch höhere oder niedrigere Buprenorphinspiegel, überwacht werden.
Zu pharmakokinetischen Eigenschaften, siehe «Pharmakokinetik» und zu Beendigung der Behandlung, siehe «Dosierung/Anwendung».
Atemdepression
Wie bei allen Opioiden besteht ein Risiko für eine klinisch relevante Atemdepression im Zusammenhang mit der Anwendung von Buvidal. Eine Atemdepression kann, wenn sie nicht sofort erkannt und behandelt wird, zu Atemstillstand und Tod führen. Die Behandlung einer Atemdepression umfasst je nach klinischem Zustand des Patienten eine engmaschige Beobachtung, unterstützende Massnahmen und die Verabreichung von Opioidantagonisten. Eine schwerwiegende, lebensbedrohliche oder tödliche Atemdepression kann zu jedem Zeitpunkt der Therapie auftreten, das Risiko ist zu Beginn der Therapie oder nach einer Dosiserhöhung am grössten.
Es wurden einige Todesfälle infolge von Atemdepression bei Patienten berichtet, die mit Buprenorphin behandelt wurden, insbesondere bei kombinierter Anwendung mit Benzodiazepinen (siehe «Interaktionen») oder wenn Buprenorphin nicht gemäss der Produktinformation angewendet wurde. Todesfälle wurden auch in Zusammenhang mit der gleichzeitigen Anwendung von Buprenorphin und anderen zentral dämpfenden Mitteln, z. B. Alkohol, Gabapentinoiden (wie Pregabalin und Gabapentin) (siehe «Interaktionen») und anderen Opioiden, berichtet.
Buprenorphin sollte bei Patienten mit respiratorischer Insuffizienz (z. B. chronisch obstruktive Lungenerkrankung, Asthma, Cor pulmonale, eingeschränkte Atemreserve, Hypoxie, Hyperkapnie, vorbestehende Atemdepression oder Kyphoskoliose) mit Vorsicht angewendet werden.
Versehentliche Exposition
Buvidal darf nur durch medizinisches Fachpersonal angewendet werden. Buvidal enthält einen Wirkstoff in der Menge, die tödlich sein kann, dies gilt besonders für Kinder.
Gleichzeitige Anwendung mit zentral dämpfenden Substanzen
Die gleichzeitige Anwendung von Opioiden mit Benzodiazepinen oder anderen zentral dämpfenden Substanzen kann zu starker Sedierung, Atemdepression, Koma und Tod führen. Aufgrund dieser Risiken dürfen Opioide und Benzodiazepine oder andere zentral dämpfende Arzneimittel nur an Patienten, für die keine alternative Behandlungsoption in Frage kommt, begleitend verabreicht werden. Wird entschieden, Buvidal begleitend zu Benzodiazepinen oder anderen zentral dämpfenden Arzneimitteln zu verschreiben, sind die jeweils niedrigste wirksame Dosierung und eine minimale Dauer der gleichzeitigen Anwendung zu wählen. Die Patienten müssen engmaschig auf Anzeichen und Symptome von Atemdepression und Sedierung überwacht werden. (siehe Rubrik «Interaktionen»)
Arzneimittelabhängigkeit und Missbrauchspotenzial
Buprenorphin wirkt am µ-Opioidrezeptor partiell agonistisch. Unter der wiederholten Anwendung von Opioiden kann sich eine Toleranzentwicklung und physische und/oder psychische Abhängigkeit entwickeln. Nach Anwendung von Opioiden kann eine iatrogene Abhängigkeit auftreten. Buvidal kann wie andere Opioide missbraucht werden, und alle Patienten, die Opioide erhalten, sind auf Anzeichen von Missbrauch und Sucht zu überwachen. Patienten mit erhöhtem Risiko für Opioid-Missbrauch können dennoch angemessen mit Opioiden behandelt werden, diese Patienten müssen jedoch zusätzlich auf Anzeichen von Falschanwendung, Missbrauch oder Sucht überwacht werden. Die wiederholte Anwendung von Buvidal kann zu einer Opioidgebrauchsstörung führen. Missbrauch oder absichtliche Falschanwendung von Buvidal kann Überdosierung und/oder Tod zur Folge haben. Das Risiko für die Entwicklung einer Opioidgebrauchsstörung ist erhöht bei Patienten mit Substanzgebrauchsstörungen (einschliesslich Alkoholgebrauchsstörung) in der persönlichen oder familiären (Eltern oder Geschwister) Vorgeschichte, bei Rauchern oder bei Patienten mit anderen psychischen Erkrankungen (z. B. Major Depression, Angststörungen und Persönlichkeitsstörungen) in der Anamnese. Die Patienten müssen auf Anzeichen eines Suchtverhaltens (drug-seeking behaviour) überwacht werden (z. B. zu frühe Nachfrage nach Folgerezepten). Hierzu gehört auch die Überprüfung von gleichzeitig angewendeten Opioiden und psychoaktiven Arzneimitteln (wie Benzodiazepinen). Bei Patienten mit Anzeichen und Symptomen einer Opioidgebrauchsstörung sollte die Konsultation eines Suchtspezialisten in Betracht gezogen werden.
Serotoninsyndrom
Die gleichzeitige Anwendung von Buvidal mit anderen serotonergen Arzneimitteln wie Monoaminoxidase (MAO)-Hemmern, selektiven Serotonin-Wiederaufnahmehemmern (Selective Serotonin Re-Uptake Inhibitors, SSRI), Serotonin-Noradrenalin-Wiederaufnahmehemmern (Serotonin Norepinephrine Re-Uptake Inhibitors, SNRI) oder trizyklischen Antidepressiva kann zu einem Serotoninsyndrom, einer potenziell lebensbedrohlichen Erkrankung, führen (siehe «Interaktionen»). Wenn eine gleichzeitige Behandlung mit anderen serotonergen Arzneimitteln klinisch angezeigt ist, wird eine sorgfältige Beobachtung des Patienten empfohlen, insbesondere bei Behandlungsbeginn und Dosiserhöhungen.
Die Symptome des Serotoninsyndroms umfassen unter anderem Veränderungen des Geisteszustandes, autonome Instabilität, neuromuskuläre Auffälligkeiten und/oder gastrointestinale Symptome.
Wenn ein Serotoninsyndrom vermutet wird, sind je nach der Schwere der Symptome eine Dosisverringerung oder das Absetzen der Behandlung in Erwägung zu ziehen.
Hepatitis und hepatische Ereignisse
Es wird empfohlen, vor Beginn der Therapie Ausgangswerte der Leberfunktionswerte und den Virushepatitis-Status zu bestimmen. Bei Patienten mit positivem Virushepatitisbefund, bei Patienten, die bestimmte Begleitmedikationen erhalten (siehe «Interaktionen»), und/oder bei Patienten, bei denen eine Leberfunktionsstörung vorliegt, besteht ein höheres Risiko für eine Leberschädigung. Eine regelmässige Kontrolle der Leberfunktion wird empfohlen.
In klinischen Studien und in Berichten zu Nebenwirkungen nach der Markteinführung wurden Fälle von akuter Leberschädigung mit Buprenorphin-haltigen Arzneimitteln bei opioidabhängigen Patienten berichtet. Das Spektrum der abnormen Veränderungen reicht von passageren asymptomatischen Erhöhungen der Lebertransaminasen bis hin zu Fallberichten über zytolytische Hepatitis, Leberversagen, Lebernekrose, hepatorenales Syndrom, hepatische Enzephalopathie und Tod. In vielen Fällen können vorbestehende abnorme Veränderungen der Leberenzymwerte, genetische Erkrankung, Infektionen mit dem Hepatitis-B- oder Hepatitis-C-Virus, Alkoholmissbrauch, Anorexie, die gleichzeitige Anwendung von anderen potenziell hepatotoxischen Arzneimitteln oder ein fortbestehender intravenöser Drogenmissbrauch ursächlich sein oder dazu beitragen. Vor der Verordnung von Buprenorphin und während der Behandlung müssen diese zugrunde liegenden Faktoren berücksichtigt werden. Bei Verdacht auf ein hepatisches Ereignis ist eine weitergehende biologische und ätiologische Evaluierung erforderlich. In Abhängigkeit von den Befunden kann Buvidal abgesetzt werden. Eine Überwachung über den wöchentlichen und monatlichen Behandlungszeitraum hinaus kann erforderlich sein. Bei Fortführung der Therapie ist die Leberfunktion engmaschig zu überwachen.
Beschleunigt einsetzendes Opioidentzugssyndrom
Es ist wichtig, sich zu Beginn der Behandlung mit Buprenorphin über das partiell agonistische Wirkungsprofil von Buprenorphin im Klaren zu sein. Buprenorphin hat bei opioidabhängigen Patienten zum beschleunigten Eintreten von Entzugssymptomen geführt, wenn es vor dem Abklingen agonistischer Wirkungen aufgrund von kürzlicher Opioidanwendung oder kürzlichem Opioidmissbrauch angewendet wurde. Zur Vermeidung eines beschleunigten Entzugs sollte die Einleitung der Behandlung erfolgen, wenn objektive Anzeichen und Symptome eines leichten bis mässigen Entzugs vorliegen (siehe «Dosierung/Anwendung»).
Absetzen der Behandlung kann zu einem Entzugssyndrom mit verzögertem Eintreten führen.
Leberfunktionsstörung
Buprenorphin wird extensiv in der Leber metabolisiert. Patienten mit mittelschwerer Leberfunktionsstörung sollten auf Anzeichen und Symptome von beschleunigtem Opioidentzug, Toxizität oder Überdosierung, verursacht durch erhöhte Buprenorphinspiegel, überwacht werden. Buprenorphin sollte bei Patienten mit mittelschwerer Leberfunktionsstörung mit Vorsicht angewendet werden (siehe «Dosierung/Anwendung» und «Pharmakokinetik»). Die Leberfunktion sollte während der Behandlung regelmässig überwacht werden. Die Anwendung von Buprenorphin ist bei Patienten mit schwerer Leberfunktionsstörung kontraindiziert (siehe «Kontraindikationen»).
Nierenfunktionsstörung
Metaboliten von Buprenorphin akkumulieren bei Patienten mit Niereninsuffizienz. Bei der Anwendung bei Patienten mit schwerer Nierenfunktionsstörung (Kreatinin-Clearance < 30 ml/min) ist Vorsicht geboten, siehe «Dosierung/Anwendung» und «Pharmakokinetik».
QT-Verlängerung
Bei gleichzeitiger Anwendung von Buvidal mit anderen Arzneimitteln, die das QT-Intervall verlängern, und bei Patienten mit einem QT-Syndrom in der Vorgeschichte oder anderen Risikofaktoren für eine QT-Verlängerung ist Vorsicht geboten.
Behandlung akuter Schmerzen
Zur Behandlung akuter Schmerzen während der fortgesetzten Anwendung von Buvidal kann eine kombinierte Anwendung von Opioiden mit hoher Affinität für den µ-Opioidrezeptor (z. B. Fentanyl), nichtopioiden Analgetika und Regionalanästhesie erforderlich sein. Bei der Titration oraler oder intravenöser kurzwirksamer schmerzstillender Opioide (Morphin mit sofortiger Freisetzung, Oxycodon oder Fentanyl) bis zur gewünschten analgetischen Wirkung könnten bei Patienten, die mit Buvidal behandelt werden, höhere Dosen erforderlich sein. Patienten sollten während der Behandlung überwacht werden.
Anwendung bei Kindern und Jugendlichen
Die Sicherheit und Wirksamkeit von Buprenorphin bei Kindern und Jugendlichen unter 16 Jahren ist nicht erwiesen (siehe «Dosierung/Anwendung»). Aufgrund begrenzter Daten für Jugendliche (Alter 16 oder 17 Jahre) sollten Patienten dieser Altersgruppe während der Behandlung engmaschig überwacht werden.
Neonatales Opioidentzugssyndrom
Die längere Anwendung von Buvidal in der Schwangerschaft kann zu einem neonatalen Opioidentzugssyndrom führen, das potenziell lebensbedrohlich ist, wenn es nicht rechtzeitig erkannt und behandelt wird. Die Therapie sollte gemäss Protokollen erfolgen, die von Neonatologie-Experten entwickelt wurden. Ist der Einsatz von Opioiden bei einer Schwangeren über einen längeren Zeitraum notwendig, weisen Sie die Patientin auf das Risiko des neonatalen Opioidentzugssyndroms hin und stellen Sie sicher, dass die geeignete Behandlung gegebenenfalls zur Verfügung steht.
Klasseneffekte
Opioide können orthostatische Hypotonie verursachen.
Opioide können zu einem erhöhten Liquordruck führen, der Krampfanfälle verursachen kann. Daher sollten Opioide bei Patienten mit Kopfverletzungen, intrakraniellen Läsionen, anderen Zuständen mit möglicher Erhöhung des Liquordrucks oder Krampfanfällen in der Vorgeschichte mit Vorsicht angewendet werden.
Vorsicht ist geboten, wenn Opioide bei Patienten mit Hypotonie, Prostatahypertrophie oder Urethralstenose angewendet werden.
Eine durch Opioide verursachte Miosis, Veränderungen des Bewusstseinszustands oder Veränderungen der Schmerzwahrnehmung als Symptom einer Krankheit können die Patientenbeurteilung beeinträchtigen und die Diagnose oder den klinischen Verlauf einer Begleiterkrankung verschleiern.
Es hat sich gezeigt, dass Opioide den Druck im Gallengang erhöhen und bei Patienten mit Dysfunktion der Gallenwege mit Vorsicht angewendet werden sollten.
Opioide sollten bei Patienten mit Myxödem, Hypothyreose oder Nebenniereninsuffizienz (z. B. Morbus Addison) mit Vorsicht angewendet werden.
Nebenniereninsuffizienz
Opioide können eine reversible Nebenniereninsuffizienz hervorrufen, die eine Überwachung und Glukokortikoid-Ersatztherapie erfordert. Symptome der Nebenniereninsuffizienz können u. a. Folgendes umfassen: Übelkeit, Erbrechen, Appetitverlust, Müdigkeit, Schwäche, Schwindel oder niedrigen Blutdruck.
Schlafbezogene Atemstörungen
Opioide können schlafbezogene Atemstörungen einschliesslich zentraler Schlafapnoe (ZSA) und schlafbezogener Hypoxämie verursachen. Die Anwendung von Opioiden geht mit einer dosisabhängigen Erhöhung des Risikos für eine zentrale Schlafapnoe einher.
Bei Patienten, mit zentraler Schlafapnoe sollte eine Verringerung der Opioid Gesamtdosis in Betracht gezogen werden.
Verminderte Sexualhormone und erhöhtes Prolaktin
Die Langzeitanwendung von Opioiden kann mit erniedrigten Sexualhormon-Spiegeln und einem erhöhten Prolaktinspiegel verbunden sein. Die Symptome beinhalten verminderte Libido, Impotenz oder Amenorrhoe.
Wöchentliches Buvidal
Dieses Arzneimittel enthält 61,25 mg Alkohol (Ethanol) pro 32 mg Dosis entsprechend 95,7 mg/ml (9.57% w/v). Die Menge in einer 32 mg Dosis dieses Arzneimittels entspricht weniger als 2 ml Bier oder 1 ml Wein.
Die geringe Alkoholmenge in diesem Arzneimittel hat keine wahrnehmbaren Auswirkungen.
Interaktionen
Mit Buvidal wurden keine Studien zur Erfassung von Wechselwirkungen durchgeführt.
Die gleichzeitige Anwendung anderer, das ZNS beeinflussende Arzneimittel wie andere Opioide, Sedativa, wie Benzodiazepine oder Hypnotika, Allgemeinanästhetika, Phenothiazine, Tranquilizer, Skelettmuskelrelaxantien, sedierende Antihistaminika, Gabapentinoide (Gabapentin und Pregabalin) und Alkohol kann additive dämpfende Effekte ergeben, die zu Atemdepression, Hypotonie, starker Sedierung oder Koma führen und manchmal tödlich verlaufen können (siehe Rubrik «Warnhinweise und Vorsichtsmassnahmen»).
Es ist Vorsicht geboten bei der Anwendung von Buprenorphin zusammen mit:
·Benzodiazepinen: Diese Kombination kann eine zentrale Atemdepression auslösen, die zum Tode führt. Daher müssen die Dosen engmaschig überwacht werden und diese Kombination in Fällen vermieden werden, bei denen ein Missbrauchsrisiko besteht. Die Patienten sind zu warnen, dass es extrem gefährlich ist, nicht verordnete Benzodiazepine gleichzeitig mit diesem Arzneimittel einzunehmen. Die Patienten sind ausserdem darauf hinzuweisen, dass Benzodiazepine zusammen mit diesem Arzneimittel nur auf Anweisung ihres Arztes eingenommen werden dürfen (siehe «Warnhinweise und Vorsichtsmassnahmen»).
·Gabapentinoiden: Diese Kombination kann eine Atemdepression auslösen, die zum Tode führt. Daher müssen die Dosen engmaschig überwacht werden und diese Kombination muss in Fällen vermieden werden, bei denen ein Missbrauchsrisiko besteht. Die Patienten sind zu warnen, Gabapentinoide (wie Pregabalin und Gabapentin) zusammen mit diesem Arzneimittel nur wie von Ihrem Arzt verordnet einzunehmen (siehe «Warnhinweise und Vorsichtsmassnahmen»).
·alkoholischen Getränken oder alkoholhaltigen Arzneimitteln, da Alkohol die sedierende Wirkung von Buprenorphin verstärkt (siehe «Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen»).
·anderen zentral dämpfenden Arzneimitteln: andere Opioidderivate (z. B. Methadon, Analgetika und Antitussiva), bestimmte Antidepressiva, sedative H1-Rezeptorantagonisten, Barbiturate, andere Anxiolytika als Benzodiazepine, Antipsychotika, Clonidin und verwandte Substanzen. Diese Kombinationen verstärken die dämpfende Wirkung auf das zentrale Nervensystem. Aufgrund der herabgesetzten Aufmerksamkeit kann es gefährlich sein, Fahrzeuge zu führen und Maschinen zu bedienen (siehe «Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen»).
·Opioidanalgetika: Es kann schwierig sein, eine ausreichende Analgesie zu erreichen, wenn Patienten, die Buprenorphin erhalten, ein Opioid-Vollagonist verabreicht wird. Die Möglichkeit der Überdosierung besteht auch mit einem Vollagonisten, insbesondere wenn versucht wird, die partiell agonistische Wirkung von Buprenorphin zu überwinden oder wenn die Plasmaspiegel von Buprenorphin sinken (siehe «Warnhinweise und Vorsichtsmassnahmen»).
·Naltrexon und Nalmefen: Hierbei handelt es sich um Opioid-Antagonisten, die die pharmakologischen Wirkungen von Buprenorphin blockieren können. Bei opoidabhängigen Patienten, die derzeit eine Buprenorphin-Behandlung erhalten, kann Naltrexon ein plötzliches Auftreten von anhaltenden und starken Symptomen eines Opioidentzugs auslösen. Bei Patienten, die derzeit eine Naltrexon-Behandlung erhalten, kann die gewünschte therapeutische Wirkung der Anwendung von Buprenorphin durch Naltrexon blockiert werden.
·Buprenorphin wird primär durch CYP3A4 zu Norbuprenorphin metabolisiert. Die Wirkungen auf die Buprenorphin-Exposition bei Patienten, die mit Buvidal behandelt werden, wurden nicht untersucht. Wechselwirkungen mit gleichzeitig angewendeten Induktoren oder Inhibitoren wurden in Untersuchungen mit transmukosalem und transdermalem Buprenorphin nachgewiesen. Buprenorphin wird auch durch UGT1A1 zu Buprenorphin-3β-Glucuronid metabolisiert.
oCYP3A4-Inhibitoren können den Metabolismus von Buprenorphin hemmen, was zu einer erhöhten Cmax und AUC von Buprenorphin und Norbuprenorphin führt. Buvidal unterliegt keinem First-Pass-Effekt und für CYP3A4-Inhibitoren (z. B. Proteaseinhibitoren wie Ritonavir, Nelfinavir oder Indinavir oder Antimykotika vom Azol-Typ, z. B. Ketoconazol oder Itraconazol, oder Makrolidantibiotika) werden bei der gleichzeitigen Anwendung mit Buvidal geringere Auswirkungen auf den Buprenorphin-Metabolismus erwartet als bei der gleichzeitigen Anwendung mit sublingualem Buprenorphin. Bei Umstellung von sublingualem Buprenorphin auf Buvidal kann eine Überwachung der Patienten erforderlich sein, um sicherzustellen, dass die Plasmaspiegel von Buprenorphin angemessen sind.
Patienten, die bereits Buvidal erhalten und eine Behandlung mit CYP3A4-Inhibitoren beginnen, sollten mit wöchentlichem Buvidal behandelt und auf Anzeichen und Symptome einer Überbehandlung überwacht werden. Im Gegenzug sollte ein Patient, der gleichzeitig mit Buvidal und einem CPY3A4-Inhibitor behandelt wird und die Behandlung mit dem CYP3A4-Inhibitor abbricht, auf Entzugssymptome überwacht werden.
oCYP3A4-Induktoren können den Metabolismus von Buprenorphin anregen, was zu geringeren Buprenorphin-Konzentrationen führt. Buvidal unterliegt keinem First-Pass-Effekt und für CYP3A4-Induktoren (z. B. Phenobarbital, Carbamazepin, Phenytoin oder Rifampicin) werden bei der gleichzeitigen Anwendung mit Buvidal geringere Auswirkungen auf den Buprenorphin-Metabolismus erwartet als bei der gleichzeitigen Anwendung mit sublingualem Buprenorphin. Bei Umstellung von sublingualem Buprenorphin auf Buvidal kann eine Überwachung der Patienten erforderlich sein, um sicherzustellen, dass die Plasmaspiegel von Buprenorphin angemessen sind. Patienten, die bereits Buvidal erhalten und eine Behandlung mit CYP3A4-Induktoren beginnen, sollten mit wöchentlichem Buvidal behandelt und auf Anzeichen und Symptome eines Entzugs überwacht werden. Im Gegenzug sollte ein Patient, der gleichzeitig mit Buvidal und einem CPY3A4-Induktor behandelt wird und die Behandlung mit dem CYP3A4-Induktor abbricht, auf Symptome einer Überbehandlung überwacht werden.
oUGT1A1-Inhibitoren können die systemische Buprenorphin-Exposition beeinflussen.
·Monoaminoxidase-Hemmer (Monoaminoxidase Inhibitors, MAOI): Verstärkung der Wirkung von Opioiden, basierend auf der Erfahrung mit Morphin.
·Ein Serotonin-Syndrom kann auftreten bei gleichzeitiger Verabreichung von Opioiden mit Monoaminoxidase-Hemmern (MAO-Hemmer) und serotonergen Wirkstoffen, wie selektiven Serotonin-Wiederaufnahmehemmern (SSRI), Serotonin-Norepinephrin Wiederaufnahmehemmern (SNRI) und trizyklischen Antidepressiva (TCA). Zu den Symptomen eines Serotonin-Syndroms können Änderungen des Bewusstseinszustands, autonome Instabilität, neuromuskuläre Anomalien und/oder gastrointestinale Symptome gehören (siehe «Warnhinweise und Vorsichtsmassnahmen»).
Schwangerschaft, Stillzeit
Schwangerschaft
Bisher liegen keine oder nur sehr begrenzte Daten zur Anwendung von Buprenorphin bei Schwangeren vor. Tierexperimentelle Studien haben keine Reproduktionstoxizität gezeigt (siehe «Präklinische Daten»). Buprenorphin sollte während der Schwangerschaft nur angewendet werden, wenn der potenzielle Nutzen das potenzielle Risiko für den Fötus überwiegt.
Die längere Anwendung von Buvidal in der Schwangerschaft kann zu einem neonatalen Opioidentzugssyndrom führen, das potenziell lebensbedrohlich ist, wenn es nicht rechtzeitig erkannt und behandelt wird. Die Therapie sollte gemäss Protokollen erfolgen, die von Neonatologie-Experten entwickelt wurden. Ist der Einsatz von Opioiden bei einer Schwangeren über einen längeren Zeitraum notwendig, weisen Sie die Patientin auf das Risiko des neonatalen Opioidentzugssyndroms hin und stellen Sie sicher, dass die geeignete Behandlung gegebenenfalls zur Verfügung steht (siehe auch Rubrik «Warnhinweise und Vorsichtsmassnahmen»).
Gegen Ende der Schwangerschaft kann Buprenorphin auch nach kurzer Anwendungsdauer eine Atemdepression beim Neugeborenen hervorrufen.
Wegen der langen Halbwertszeit von Buprenorphin sollte das Neugeborene nach der Geburt mehrere Tage lang überwacht werden, um dem Risiko einer Atemdepression oder eines Entzugssyndroms beim Neugeborenen vorzubeugen.
Stillzeit
Buprenorphin und seine Metabolite werden in die Muttermilch ausgeschieden. Buvidal sollte während der Stillzeit mit Vorsicht angewendet werden.
Fertilität
Es liegen keine oder begrenzte Daten zu den Auswirkungen von Buprenorphin auf die menschliche Fertilität vor.
Auswirkungen auf die Fertilität bei Tieren wurden nicht beobachtet (siehe «Präklinische Daten»).
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von Maschinen
Buprenorphin hat geringen bis mässigen Einfluss auf die Verkehrstüchtigkeit und die Fähigkeit zum Bedienen von Maschinen, wenn es bei opioidabhängigen Patienten angewendet wird. Buprenorphin kann Benommenheit, Schwindel oder eine Beeinträchtigung des Denkens verursachen, insbesondere bei Einleitung der Behandlung und Dosisanpassung. Diese Wirkung kann sich verstärken, wenn es gleichzeitig mit Alkohol oder Arzneimitteln angewendet wird, die eine dämpfende Wirkung auf das zentrale Nervensystem ausüben (siehe «Warnhinweise und Vorsichtsmassnahmen» und «Interaktionen»).
Der Patient sollte davor gewarnt werden, Fahrzeuge zu führen oder gefährliche Maschinen zu bedienen, während er dieses Arzneimittel erhält, bis bekannt ist, welche Auswirkungen dieses Arzneimittel auf den Patienten hat. Der behandelnde Arzt sollte jeweils eine individuelle Empfehlung erteilen.
Unerwünschte Wirkungen
Zusammenfassung des Sicherheitsprofils
Die am häufigsten berichteten Nebenwirkungen von Buprenorphin sind Kopfschmerzen, Übelkeit, Hyperhidrosis, Schlaflosigkeit, Arzneimittelentzugssyndrom und Schmerzen.
Auflistung der Nebenwirkungen
Die folgenden Begriffe und Häufigkeiten finden Anwendung: Sehr häufig (≥ 1/10), häufig (≥ 1/100 bis < 1/10), gelegentlich (≥ 1/1000 bis < 1/100), nicht bekannt (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar).
Die für Buprenorphin, einschliesslich Buvidal, berichteten unerwünschten Wirkungen sind:
Infektionen und parasitäre Erkrankungen
Häufig: Infektion, Influenza, Pharyngitis, Rhinitis
Gelegentlich: Zellulitis an der Injektionsstelle
Erkrankungen des Blutes und des Lymphsystems
Häufig: Lymphadenopathie
Erkrankungen des Immunsystems
Häufig: Überempfindlichkeit
Stoffwechsel- und Ernährungsstörungen
Häufig: Verminderter Appetit
Psychiatrische Erkrankungen
Sehr häufig: Schlaflosigkeit
Häufig: Angstgefühl, Agitiertheit, Depressionen, Feindseligkeit, Nervosität, Abnormes Denken, Paranoia, Abhängigkeit
Nicht bekannt: Halluzinationen, Euphorische Stimmung
Erkrankungen des Nervensystems
Sehr häufig: Kopfschmerzen
Häufig: Somnolenz, Schwindel, Migräne, Parästhesie, Synkope, Tremor, Hypertonie, Sprachstörungen
Augenerkrankungen
Häufig: Tränenflussstörung, Mydriasis, Miosis
Erkrankungen des Ohrs und des Labyrinths
Gelegentlich: Vertigo
Herzerkrankungen
Häufig: Palpitationen
Gefässerkrankungen
Häufig: Vasodilatation, Hypotonie
Erkrankungen der Atemwege, des Brustraums und Mediastinums
Häufig: Husten, Dyspnoe, Gähnen, Asthma, Bronchitis
Nicht bekannt: Atemdepression, zentrales Schlafapnoe-Syndrom
Erkrankungen des Gastrointestinaltrakts
Sehr häufig: Übelkeit
Häufig: Verstopfung, Erbrechen, Abdominalschmerzen, Flatulenz, Dyspepsie, Mundtrockenheit, Durchfall, Erkrankung des Gastrointestinaltrakts
Leber- und Gallenerkrankungen
Gelegentlich: Erhöhte Alanin-Aminotransferase, erhöhte Aspartat-Aminotransferase, erhöhte Leberenzyme
Erkrankungen der Haut und des Unterhautgewebes
Häufig: Hautausschlag, Pruritus, Urtikaria
Gelegentlich: Makulöser Ausschlag
Nicht bekannt: Erythem
Skelettmuskulatur-, Bindegewebs- und Knochenerkrankungen
Häufig: Arthralgie, Rückenschmerzen, Myalgie, Muskelspasmen, Nackenschmerzen, Knochenschmerzen
Erkrankungen der Nieren und Harnwege
Nicht bekannt: Harnretention
Erkrankungen der Geschlechtsorgane und der Brustdrüse
Häufig: Dysmenorrhoe
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Sehr häufig: Hyperhidrosis, Arzneimittelentzugssyndrom, Schmerzen
Häufig: Schmerzen an der Injektionsstelle, Juckreiz an der Injektionsstelle, Erythem an der Injektionsstelle, Schwellung an der Injektionsstelle, Reaktionen an der Injektionsstelle, Verhärtung an der Injektionsstelle, Raumforderung an der Injektionsstelle, Peripheres Ödem, Asthenie, Unwohlsein, Fieber, Schüttelfrost, Neonatales Arzneimittelentzugssyndrom, Schmerzen im Brustkorb
Gelegentlich: Entzündung an der Injektionsstelle, Bluterguss an der Injektionsstelle, Urtikaria an der Injektionsstelle
Nicht bekannt: Abszess an der Injektionsstelle, Ulzeration an der Injektionsstelle, Nekrose an der Injektionsstelle
Untersuchungen
Häufig: Abnorme Leberfunktionstests
Verletzung, Vergiftung und durch Eingriffe bedingte Komplikationen
Gelegentlich: Durch Eingriff bedingter Schwindel
Beschreibung ausgewählter Nebenwirkungen
Reaktionen an der Injektionsstelle
In einer doppelblinden Wirksamkeitsstudie der Phase 3 wurden bei 36 (16,9 %) der 213 Patienten (5 % der verabreichten Injektionen) in der Behandlungsgruppe mit Buvidal Nebenwirkungen an der Injektionsstelle beobachtet. Die häufigsten Nebenwirkungen waren Schmerzen an der Injektionsstelle (8,9 %), Pruritus an der Injektionsstelle (6,1 %) und Erythem an der Injektionsstelle (4,7 %). Die Reaktionen an der Injektionsstelle waren alle von leichter oder mittelschwerer Ausprägung und die meisten Ereignisse waren vorübergehend.
Im Rahmen der Post-Marketing-Anwendung von Buvidal wurden Abszesse, Ulzerationen und Nekrosen an der Injektionsstelle beobachtet.
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
Überdosierung
Anzeichen und Symptome
Das primäre Symptom einer Überdosierung von Buprenorphin, das eine Intervention erforderlich macht, ist eine Atemdepression in Folge einer Depression des Zentralnervensystems, da diese zum Atemstillstand und zum Tod führen könnte. Frühe Symptome einer Überdosierung können unter anderem übermässiges Schwitzen, Somnolenz, Amblyopie, Miosis, Hypotonie, Übelkeit, Erbrechen und/oder Sprachstörungen sein.
Behandlung
Es sollten allgemeine supportive Massnahmen eingeleitet werden, u. a. eine engmaschige Kontrolle der Atem- und Herzfunktionen des Patienten. Eine symptomatische Behandlung der Atemdepression, die intensivmedizinischen Standardmassnahmen folgt, ist einzuleiten. Freie Atemwege und eine unterstützende oder kontrollierte Beatmung müssen sichergestellt werden. Der Patient sollte in eine Umgebung gebracht werden, die mit einer kompletten Ausstattung zur Wiederbelebung ausgerüstet ist. Bei Erbrechen sind Vorkehrungen zur Vermeidung einer Aspiration zu treffen. Die Anwendung eines Opioid-Antagonisten (d. h. Naloxon) wird, trotz des im Vergleich zur Wirkung bei Opioid-Vollagonisten möglicherweise mässigen Effekts bei der Behebung der Atemsymptome durch Buprenorphin, empfohlen.
Bei der Festlegung der Behandlungsdauer, die zur Behebung der Wirkungen einer Überdosis erforderlich ist, sollte die lange Wirkdauer von Buprenorphin und die verlängerte Freisetzung von Buvidal berücksichtigt werden (siehe «Warnhinweise und Vorsichtsmassnahmen»). Naloxon kann schneller als Buprenorphin ausgeschieden werden, was zu einem erneuten Auftreten der zuvor kontrollierten Symptome der Buprenorphin-Überdosis führen kann.
Toxische Leukenzephalopathie wurde bei Überdosierung von Opioiden beobachtet.
Eigenschaften/Wirkungen
ATC-Code
N07BC01
Wirkungsmechanismus
Buprenorphin ist ein partieller Opioid-Agonist/Antagonist, der an die μ (My) und κ (Kappa)-Opioidrezeptoren des Gehirns bindet. Seine Wirksamkeit in der Erhaltungstherapie mit Opioiden beruht auf seiner Fähigkeit, sich langsam reversibel an die μ-Opioidrezeptoren zu binden, wodurch das Bedürfnis von Patienten mit Opioid-Abhängigkeit nach illegalen Opioiden über einen längeren Zeitraum minimiert werden kann.
Opioid-agonistische Ceiling-Effekte wurden im Rahmen klinisch-pharmakologischer Studien bei opioidabhängigen Personen beschrieben.
Pharmakodynamik
Siehe «Wirkungsmechanismus».
Klinische Wirksamkeit
Die Wirksamkeit und Sicherheit von Buvidal bei der Behandlung von Opioid-Abhängigkeit wurden in einer randomisierten, doppelblinden, aktiv kontrollierten Doppel- Dummy-Zulassungsstudie der Phase 3 mit flexibler Dosis bei Patienten mit mittelschwerer bis schwerer Opioid-Abhängigkeit nachgewiesen. In dieser Studie wurden 428 Patienten in eine von zwei Behandlungsgruppen randomisiert. Patienten in der Buvidal-Gruppe (n = 213) erhielten während der ersten 12 Wochen wöchentliche Injektionen (16 mg bis 32 mg), gefolgt von monatlichen Injektionen (64 mg bis 160 mg) während der letzten 12 Wochen sowie tägliche Dosen von sublingualen Placebotabletten während des gesamten Behandlungszeitraums. Patienten in der sublingualen Buprenorphin/Naloxon-Gruppe (n = 215) erhielten während der ersten 12 Wochen wöchentliche Placebo-Injektionen, gefolgt von monatlichen Placebo-Injektionen während der letzten 12 Wochen sowie tägliche Dosen von sublingualen Buprenorphin/Naloxon-Tabletten während des gesamten Behandlungszeitraums (8 mg bis 24 mg während der ersten 12 Wochen und 8 mg bis 32 mg während der letzten 12 Wochen). Während der 12 Wochen mit monatlichen Injektionen konnten die Patienten in beiden Gruppen, falls erforderlich, eine zusätzliche wöchentliche Dosis Buvidal 8 mg pro Monat erhalten. Patienten nahmen während der ersten 12 Wochen 12 wöchentliche Termine und während der letzten 12 Wochen 6 Termine wahr (3 geplante monatliche Termine und 3 zufällige Termine zur toxikologischen Urinuntersuchung). Bei jedem Termin wurden die Wirksamkeits- und Sicherheitsmessgrössen beurteilt.
Von den 428 randomisierten Patienten schlossen 69,0 % (147/213) der Patienten in der Buvidal-Behandlungsgruppe und 72,6 % (156/215) der Patienten in der sublingualen Buprenorphin/Naloxon-Behandlungsgruppe den 24wöchigen Behandlungszeitraum ab.
Die Studie erreichte den primären Endpunkt der Nichtunterlegenheit, dem mittleren prozentualen Anteil von Urinproben, die während den Behandlungswochen 1 bis 24 in der Buvidal-Behandlungsgruppe im Vergleich zur sublingualen Buprenorphin/Naloxon-Gruppe negativ für illegale Opioide waren (Tabelle 3).
Überlegenheit von Buvidal im Vergleich zu sublingualem Buprenorphin/Naloxon (vorab festgelegte Testfolge) wurde für den sekundären Endpunkt (kumulative Verteilungsfunktion (CDF) von Opioid-negativen Proben während der Behandlungswochen 4 bis 24) erreicht (Tabelle 3).
Tabelle 3. Wirksamkeitsvariablen in einer randomisierten, doppelblinden, aktiv-kontrollierten Doppel-Dummy-Zulassungsstudie der Phase 3 mit flexibler Dosis bei Patienten mit mittelschwerer bis schwerer Opioid-Abhängigkeit
|
Wirksamkeitsvariable |
Statistik |
Buvidal |
SL-BPN/NX |
Behandlungsunterschied (%)a (95 % KI) |
p-Wert |
|
Prozentualer Anteil der Urinproben, die negativ für illegale Opioide sind |
N |
213 |
215 |
|
|
|
LS-Mittelwert (%) (SF) |
35,1 (2,48) |
28,4 (2,47) |
6,7 |
< 0,001 | |
|
(95 % KI) |
30,3-40,0 |
23,5-33,3 |
-0,1-13,6 |
| |
|
CDF des prozentualen Anteils der Urinproben, die in den Wochen 4-24 negativ für illegale Opioide sind |
N |
213 |
215 |
|
|
|
Median |
26,7 |
6,7 |
- |
0,008b |
CDF = kumulative Verteilungsfunktion, KI = Konfidenzintervall, LS = kleinste Quadrate, SF = Standardfehler, SL-BPN/NX = sublinguales Buprenorphin/Naloxon
a Differenz = Buvidal – SL-BPN/NX
b Der p-Wert galt für Überlegenheit
Es wurde eine offene Langzeit-Sicherheitsstudie der Phase 3 mit flexibler Dosierung von wöchentlichem und monatlichem Buvidal über 48 Wochen durchgeführt. In die Studie wurden insgesamt 227 Patienten mit mittelschwerer bis schwerer Opioid-Abhängigkeit aufgenommen, von denen 190 Patienten von sublingualem Buprenorphin (mit oder ohne Naloxon) umgestellt wurden und 37 Patienten, die erstmalig mit Buprenorphin behandelt wurden. Während des 48-wöchigen Behandlungszeitraums konnten Patienten zwischen wöchentlichen und monatlichen Injektionen von Buvidal sowie zwischen den Dosen (8 mg bis 32 mg wöchentlichen Buvidals und 64 mg bis 160 mg monatlichen Buvidals) gemäss klinischer Beurteilung durch den Arzt wechseln.
Bei Patienten, die von sublingualem Buprenorphin umgestellt wurden, betrug der prozentuale Anteil der Patienten, deren Urinproben negativ für illegale Opioide waren, 78,8 % bei Baseline und 84,0 % am Ende des 48wöchigen Behandlungszeitraums. Bei den erstmalig behandelten Patienten betrug der prozentuale Anteil der Patienten, deren Urinproben negativ für illegale Opioide waren, 0,0 % bei Baseline und 63,0 % am Ende des 48wöchigen Behandlungszeitraums. Insgesamt schlossen 156 Patienten (68,7 %) den 48wöchigen Behandlungszeitraum ab.
Pharmakokinetik
Wöchentliches Buvidal
Absorption
Nach Injektion erhöht sich die Plasmakonzentration von Buprenorphin mit einer medianen Dauer von ca. 24 Stunden bis zum Erreichen der maximalen Plasmakonzentration (tmax). Buvidal hat eine vollständige absolute Bioverfügbarkeit. Die Steady-State-Exposition wird mit der vierten wöchentlichen Dosis erreicht.
Im Dosisintervall 8 mg bis 32 mg wird ein dosisproportionaler Anstieg der Exposition beobachtet.
Distribution
Das scheinbare Verteilungsvolumen von Buprenorphin beträgt ca. 1900 l. Buprenorphin liegt zu ca. 96 % proteingebunden vor, primär an Alpha- und Betaglobulin.
Metabolismus
Buprenorphin wird oxidativ durch 14-N-Dealkylierung zu N-Dealkylbuprenorphin (auch bekannt als Norbuprenorphin) über Cytochrom P450 CYP3A4 und durch Glukuronidierung des Stammmoleküls und des dealkylierten Metaboliten metabolisiert. Norbuprenorphin ist ein μ-Opioidagonist mit einer schwachen intrinsischen Aktivität.
Subkutane Anwendung von Buvidal führt aufgrund der Vermeidung eines First-Pass-Metabolismus zu signifikant geringeren Plasmakonzentrationen des Norbuprenorphin-Metaboliten im Vergleich zur Anwendung von sublingualem Buprenorphin.
Elimination
Die Elimination von Buprenorphin aus Buvidal wird durch die Freisetzungsrate begrenzt, mit einer terminalen Halbwertszeit von 3 bis 5 Tagen.
Buprenorphin wird nach biliärer Exkretion der glukuronidierten Metaboliten (zu 70 %) über die Fäzes ausgeschieden. Der Rest wird über den Urin ausgeschieden. Die Gesamt-Clearance von Buprenorphin beträgt ca. 68 l/h.
Monatliches Buvidal
Absorption
Nach Injektion erhöht sich die Plasmakonzentration von Buprenorphin mit einer medianen Dauer von ca. 6–10 Stunden bis zum Erreichen der maximalen Plasmakonzentration (tmax). Buvidal hat eine vollständige absolute Bioverfügbarkeit. Die Steady-State-Exposition wird mit der vierten monatlichen Dosis erreicht.
Im Dosisintervall 64 mg bis 128 mg wird ein dosisproportionaler Anstieg der Exposition beobachtet.
Distribution
Das scheinbare Verteilungsvolumen von Buprenorphin beträgt ca. 1900 l. Buprenorphin liegt zu ca. 96 % proteingebunden vor, primär an Alpha- und Betaglobulin.
Metabolismus
Buprenorphin wird oxidativ durch 14-N-Dealkylierung zu N-Dealkylbuprenorphin (auch bekannt als Norbuprenorphin) über Cytochrom P450 CYP3A4 und durch Glukuronidierung des Stammmoleküls und des dealkylierten Metaboliten metabolisiert. Norbuprenorphin ist ein μ-Opioidagonist mit einer schwachen intrinsischen Aktivität.
Subkutane Anwendung von Buvidal führt aufgrund der Vermeidung eines First-Pass-Metabolismus zu signifikant geringeren Plasmakonzentrationen des Norbuprenorphin-Metaboliten im Vergleich zur Anwendung von sublingualem Buprenorphin.
Elimination
Die Elimination von Buprenorphin aus Buvidal wird durch die Freisetzungsrate begrenzt, mit einer terminalen Halbwertszeit von 19 bis 25 Tagen.
Buprenorphin wird nach biliärer Exkretion der glukuronidierten Metaboliten (zu 70 %) über die Fäzes ausgeschieden. Der Rest wird über den Urin ausgeschieden. Die Gesamt-Clearance von Buprenorphin beträgt ca. 68 l/h.
Kinetik spezieller Patientengruppen
Ältere Patienten
Es liegen keine pharmakokinetischen Daten zu älteren Patienten (> 65 Jahre) vor.
Nierenfunktionsstörungen
Die renale Elimination spielt bei der Gesamt-Clearance von Buprenorphin eine relativ geringe Rolle (≈30%). Ausgehend von der Nierenfunktion ist keine Dosismodifikation erforderlich. Vorsicht ist jedoch bei Patienten mit schwerer Nierenfunktionsstörung geboten (siehe «Dosierung/Anwendung» und «Warnhinweise und Vorsichtsmassnahmen»).
Leberfunktionsstörungen
Tabelle 4 fasst die Ergebnisse einer klinischen Studie zusammen, bei der die Exposition zu Buprenorphin nach Anwendung von Buprenorphin/Naloxon 2,0/0,5 mg als Sublingualtablette an gesunde Probanden und an Probanden mit unterschiedlich ausgeprägten Leberfunktionsstörungen bestimmt wurde.
Tabelle 4. Auswirkungen von Leberfunktionsstörungen (Veränderung im Vergleich zu gesunden Probanden) auf die Pharmakokinetik nach sublingualer Anwendung von Buprenorphin und Naloxon (2,0/0,5 mg) bei gesunden Probanden und bei Probanden mit unterschiedlich ausgeprägten Leberfunktionsstörungen
|
Pharmakokinetische Parameter |
Leichte Leberfunktionsstörung |
Mittelschwere Leberfunktionsstörung |
Schwere Leberfunktionsstörung |
|
Buprenorphin | |||
|
Cmax |
1,2-fache Erhöhung |
1,1-fache Erhöhung |
1,7-fache Erhöhung |
|
AUClast |
Vergleichbar mit gesunder Kontrollgruppe |
1,6-fache Erhöhung |
2,8-fache Erhöhung |
Insgesamt wurde bei Patienten mit schwerer Leberfunktionsstörung ein Buprenorphin-Anstieg im Blutplasma um das Dreifache verzeichnet (siehe «Dosierung/Anwendung», «Kontraindikationen» und «Warnhinweise und Vorsichtsmassnahmen»).
Kinder und Jugendliche
Es liegen keine pharmakokinetischen Daten zu Kindern und Jugendlichen (unter 18 Jahren) vor. Simulierte Daten zur Buprenorphin-Exposition bei Jugendlichen im Alter von 16 Jahren zeigen sowohl mit wöchentlich als auch mit monatlich angewendetem Buvidal eine geringere Cmax und AUC im Vergleich zu den Werten bei Erwachsenen.
Präklinische Daten
Die akute Toxizität von Buprenorphin wurde bei Mäusen und Ratten nach oraler und parenteraler (intravenös, intraperitoneal) Anwendung bestimmt. Nebenwirkungen beruhten auf der bekannten pharmakologischen Aktivität von Buprenorphin.
Buprenorphin zeigte geringe Gewebe- und biochemische Toxizitäten, wenn es für einen Monat subkutan an Beagle, für einen Monat oral an Rhesusaffen und für sechs Monate intramuskulär an Ratten und Paviane verabreicht wurde.
Studien zur Teratogenität und zur Reproduktionstoxikologie an Ratten und Kaninchen mit intramuskulärer Anwendung kamen zu dem Schluss, dass Buprenorphin nicht embryotoxisch oder teratogen ist und keine ausgeprägten Auswirkungen auf das Entwöhnungspotential hat. Bei Ratten traten keine unerwünschten Wirkungen auf die Fertilität und allgemeine Reproduktionsfunktion auf.
Untersuchungen zur chronischen Toxizität des für Buvidal verwendeten Vehikels bei Ratten und Hunden liessen keine besonderen Gefahren für den Menschen erkennen.
Sonstige Hinweise
Information
Buprenorphin wird mit den gegenwärtig durchgeführten Urin-Tests nicht erfasst, es kann aber mit einem im Handel erhältlichen Buprenorphin-Urin-Test erfasst werden.
Inkompatibilitäten
Das Arzneimittel darf nicht mit anderen Arzneimitteln gemischt werden.
Haltbarkeit
Das Arzneimittel darf nur bis zu dem auf dem Behälter mit „EXP“ bezeichneten Datum verwendet werden.
Besondere Lagerungshinweise
Nicht über 30°C lagern.
Nicht im Kühlschrank lagern.
Nicht einfrieren.
Ausser Reichweite von Kindern aufbewahren.
Hinweise für die Handhabung
Wichtige Informationen
·Die Injektion muss in subkutanes Gewebe erfolgen.
·Intravaskuläre, intramuskuläre und intradermale Anwendung muss vermieden werden.
·Darf nicht verwendet werden, wenn die Sicherheitsspritze oder die Verpackung beschädigt ist.
·Die Kanülenschutzkappe der Spritze kann Kautschuklatex enthalten, der bei latexempfindlichen Personen allergische Reaktionen hervorrufen kann.
·Handhaben Sie die Sicherheitsspritze mit Vorsicht, um einen Kanülenstich zu vermeiden. Die Sicherheitsspritze verfügt über einen Kanülenschutzmechanismus, der am Ende der Injektion aktiviert wird. Entfernen Sie die Kanülenschutzkappe nicht von der Sicherheitsspritze, ehe Sie zur Injektion bereit sind. Stecken Sie die Kanülenschutzkappe niemals wieder auf die Kanüle, nachdem sie einmal entfernt wurde.
·Entsorgen Sie die Sicherheitsspritze sofort nach dem Gebrauch. Verwenden Sie die Sicherheitsspritze nicht nochmals.
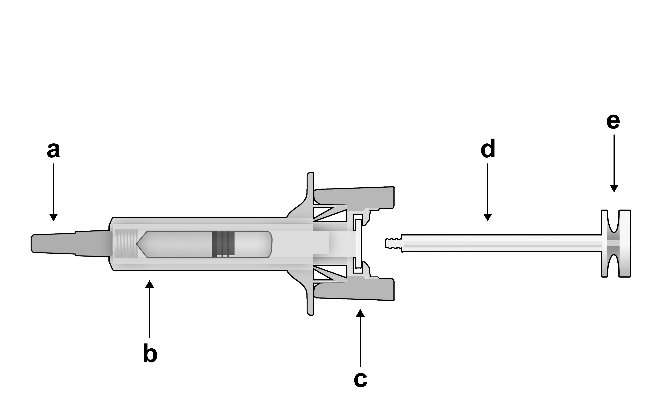
Vor der Anwendung
Teile der Sicherheitsspritze:
|
|
|
|
|
|
Abbildung 1: |
Sicherheitsspritze: Vor der Anwendung |
Sicherheitsspritze: Nach der Anwendung |
|
Beachten Sie, dass das kleinste Injektionsvolumen im Sichtfenster kaum noch sichtbar ist, da die Feder der Sicherheitsvorrichtung einen Teil des Glaszylinders in der Nähe der Kanüle „abdeckt“. |
Anwendung (siehe auch «Dosierung/Anwendung»)
-Nehmen Sie die Spritze aus dem Umkarton: Halten Sie die Spritze beim Herausnehmen am Spritzenschutzkörper.
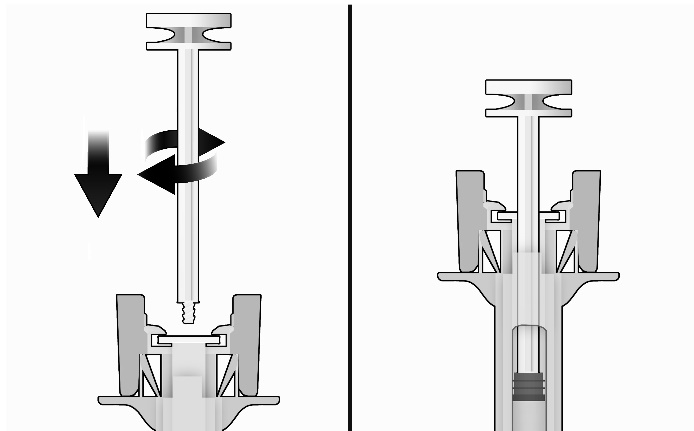
-Während Sie die Spritze an der Kanülenschutzkappe festhalten, führen Sie die Kolbenstange in den Kolbenstopfen, indem Sie die Kolbenstange vorsichtig im Uhrzeigersinn drehen, bis diese fest sitzt (siehe Abbildung 2).
|
Abbildung 2: |
Vorher |
Nachher |
-Untersuchen Sie die Sicherheitsspritze genau:
oVerwenden Sie die Sicherheitsspritze nach dem auf dem Umkarton oder dem Spritzenetikett angegebenen Verfalldatum nicht mehr.
oEine kleine Luftblase kann sichtbar sein, das ist normal.
oDie Flüssigkeit muss klar sein. Verwenden Sie die Sicherheitsspritze nicht, wenn die Flüssigkeit sichtbare Partikel enthält oder trübe ist.
-Wählen Sie die Injektionsstelle aus. Es sollte eine Rotation der Injektionen zwischen den Bereichen am Gesäss, Oberschenkel, Bauch oder Oberarm erfolgen (siehe Abbildung 3), mit mindestens 8 Wochen vor erneuter Injektion in eine zuvor verwendete Injektionsstelle. Vermeiden Sie Injektionen in die Taille oder innerhalb von 5 cm um den Nabel.
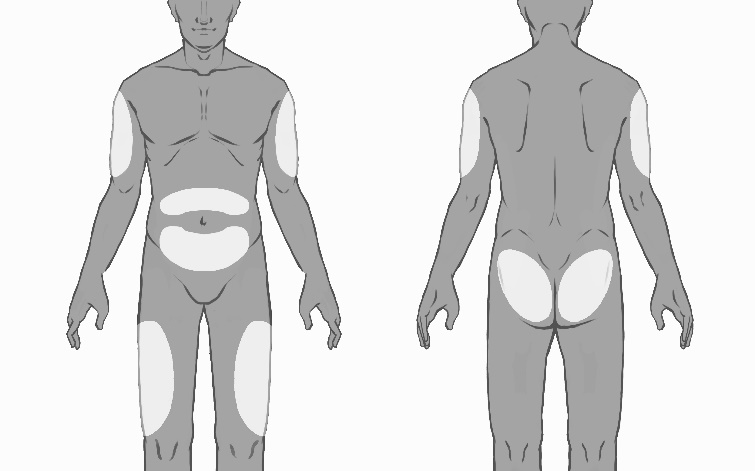
Abbildung 3:
-Ziehen Sie Handschuhe an und reinigen Sie die Injektionsstelle in einer kreisförmigen Bewegung mit einem Alkoholtupfer (nicht in der Packung enthalten). Berühren Sie vor der Injektion den gereinigten Bereich nicht mehr.
-Während Sie die Sicherheitsspritze am Spritzenschutzkörper festhalten (siehe Abbildung 4), ziehen Sie die Kanülenschutzkappe vorsichtig gerade ab. Entsorgen Sie die Kanülenschutzkappe sofort (niemals eine Kanülenschutzkappe wieder aufsetzen). Ein Flüssigkeitstropfen kann am Ende der Kanüle sichtbar sein. Das ist normal.
Abbildung 4:
-Drücken Sie die Haut an der Injektionsstelle zwischen Daumen und Finger zusammen wie gezeigt (Abbildung 5).
-Halten Sie die Sicherheitsspritze wie gezeigt und führen Sie die Kanüle in einem Winkel von ca. 90° sanft ein (siehe Abbildung 5). Drücken Sie die Kanüle vollständig hinein.

Abbildung 5:
-Während Sie die Spritze halten wie gezeigt (siehe Abbildung 6), drücken Sie den Kolben langsam herunter, bis der Kolbenkopf zwischen den Spritzenflügeln einhakt und die Lösung vollständig injiziert ist.

Abbildung 6:
-Ziehen Sie die Kanüle behutsam aus der Haut. Es wird empfohlen, den Kolben vollständig gedrückt zu halten, während die Kanüle vorsichtig, gerade aus der Injektionsstelle herausgezogen wird (siehe Abbildung 7).

Abbildung 7:
-Sobald die Kanüle vollständig herausgezogen wurde, nehmen Sie langsam den Daumen vom Kolben und lassen Sie den Spritzenschutz die herausstehende Kanüle automatisch abdecken (siehe Abbildung 8). An der Injektionsstelle kann sich eine kleine Menge Blut befinden, wischen Sie diese ggf. mit einem Wattebausch oder Verbandmull ab.
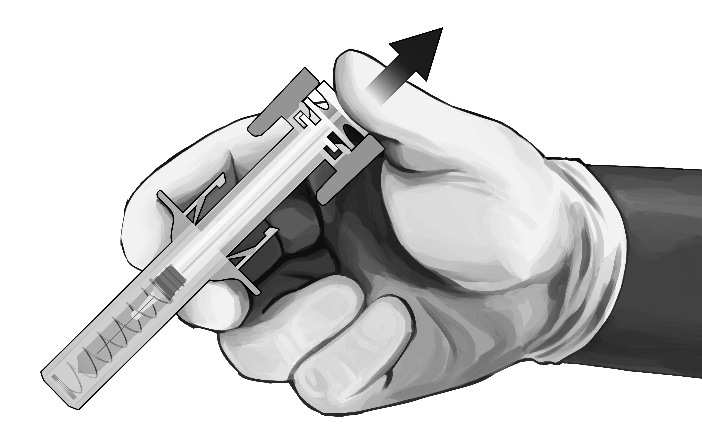
Abbildung 8:
Entsorgung der Spritze
Nicht verwendetes Arzneimittel oder Abfallmaterial ist entsprechend den lokalen Anforderungen zu beseitigen.
Zulassungsnummer
67941 (Swissmedic)
Packungen
8 mg Buvidal: 1 Fertigspritze (0,16 ml) mit Stopfen, Kanüle, Kanülenschutzkappe, Sicherheitsvorrichtung und 1 Kolbenstange [A].
16 mg Buvidal: 1 Fertigspritze (0,32 ml) mit Stopfen, Kanüle, Kanülenschutzkappe, Sicherheitsvorrichtung und 1 Kolbenstange [A].
24 mg Buvidal: 1 Fertigspritze (0,48 ml) mit Stopfen, Kanüle, Kanülenschutzkappe, Sicherheitsvorrichtung und 1 Kolbenstange [A].
32 mg Buvidal: 1 Fertigspritze (0,64 ml) mit Stopfen, Kanüle, Kanülenschutzkappe, Sicherheitsvorrichtung und 1 Kolbenstange [A].
64 mg Buvidal: 1 Fertigspritze (0,18 ml) mit Stopfen, Kanüle, Kanülenschutzkappe, Sicherheitsvorrichtung und 1 Kolbenstange [A].
96 mg Buvidal: 1 Fertigspritze (0,27 ml) mit Stopfen, Kanüle, Kanülenschutzkappe, Sicherheitsvorrichtung und 1 Kolbenstange [A].
128 mg Buvidal: 1 Fertigspritze (0,36 ml) mit Stopfen, Kanüle, Kanülenschutzkappe, Sicherheitsvorrichtung und 1 Kolbenstange [A].
1 ml-Fertigspritze (Typ-I-Glas) mit Kolbenstopfen (Fluorpolymer-beschichteter Bromobutyl-Kautschuk) mit Kanüle (1/2-Inch, 23-G, 12 mm) und Kanülenschutzkappe (Styrol-Butadien-Kautschuk). Die Fertigspritze ist in einer Sicherheitsvorrichtung zum Schutz vor Kanülenstichen nach der Injektion montiert. Die Kanülenschutzkappe der Sicherheitsspritze kann Kautschuklatex enthalten, der bei latexempfindlichen Personen allergische Reaktionen hervorrufen kann.
Zulassungsinhaberin
Future Health Pharma GmbH, 8620 Wetzikon
Stand der Information
März 2024