ZusammensetzungWirkstoffe
Insulinum Aspartum 100 E/ml; schnell wirkendes Humaninsulin-Analog (B28 Asp) hergestellt aus Saccharomyces cerevisiae mittels rekombinanter DNA-Technologie.
Hilfsstoffe
Phenol, Metacresol, Glycerol, Zinkacetat, Dinatriumphosphatdihydrat, Argininhydrochlorid, Nicotinamid (Vitamin B3), Salzsäure (zur Einstellung des pH-Wertes), Natriumhydroxid (zur Einstellung des pH-Wertes), Wasser für Injektionszwecke pro 1 ml.
PumpCart
Eine 1.6 mL Patrone enthält 6.15 mg Natrium.
Darreichungsform und Wirkstoffmenge pro EinheitInjektionslösung. Klare, farblose, wässrige Lösung.
1 ml der Lösung enthält 100 Einheiten Insulin Aspart (entspricht 3,5 mg).
Indikationen/AnwendungsmöglichkeitenDiabetes mellitus bei Erwachsenen, Jugendlichen und Kindern ab 1 Jahr, sofern eine Insulinbehandlung notwendig ist.
Dosierung/AnwendungÜbliche Dosierung
Die Dosierung von Fiasp ultra-fast-acting ist flexibel und muss dem individuellen Bedarf des Patienten angepasst werden. Dazu wird eine routinemässige Überwachung des Blutzuckerspiegels gemäss den Richtlinien empfohlen. Fiasp ultra-fast-acting wird mittels subkutaner Injektion verabreicht. Darüber hinaus kann Fiasp ultra-fast-acting auch zur kontinuierlichen subkutanen Insulininfusion (CSII) in Pumpensystemen angewendet werden.
In der Regel liegt der individuelle Insulinbedarf bei Erwachsenen, Jugendlichen und Kindern zwischen 0,5 und 1,0 Einheiten/kg/Tag. Bei einer Basal-Bolus-Therapie mittels Injektion entfallen rund 50% - 60% des täglichen Insulinbedarfs auf das Bolus-Insulin, d.h. müssen durch Fiasp ultra-fast-acting abgedeckt werden.
Bei einer Basal-Bolus-Therapie mittels CSII kommt ausschliesslich das schnell wirksame Fiasp ultra-fast-acting zum Einsatz, und dient zur Abdeckung des Bedarfs an Bolus- und Basal-Insulin.
Bei erhöhter körperlicher Aktivität, einer Änderung der Ernährungsgewohnheiten oder Begleiterkrankungen kann eine Anpassung der Dosierung notwendig sein. Der Blutzuckerspiegel sollte insbesondere unter diesen Umständen angemessen überwacht werden.
Umstellung von einem anderen Insulin-produkt auf Fiasp ultra-fast-acting
Fiasp ultra-fast-acting hat einen schnelleren Wirkungseintritt als NovoRapid, welches einen schnelleren Wirkungseintritt als Humaninsulin hat. Aufgrund des rascheren Wirkungseintritts kann Fiasp ultra-fast-acting unmittelbar (0-2 Minuten) vor Beginn einer Mahlzeit und in Ausnahmefällen auch kurz nach Beginn der Mahlzeit verabreicht werden. Die Umstellung eines Patienten von einer anderen Insulinart, einer anderen Marke oder einem anderen Hersteller auf Fiasp ultra-fast-acting muss unter medizinischer Aufsicht erfolgen und kann eine Anpassung der Dosis erfordern.
Zusätzlich kann die Anpassung der Dosis und des Verabreichungszeitpunktes von gleichzeitig verabreichten intermediär und lang wirkenden Insulinpräparaten oder anderen gleichzeitig verabreichten antidiabetischen Arzneimitteln erforderlich sein.
Spezielle Dosierungsanweisungen
Patienten mit Nieren- und Leberfunktionsstörungen
Bei Nieren- oder Leberinsuffizienz kann der Insulinbedarf des Patienten reduziert sein. Bei Patienten mit Nieren- oder Leberinsuffizienz soll die Kontrolle des Blutzuckers intensiviert und die Dosierung individuell angepasst werden (siehe unter "Pharmakokinetik" ).
Kinder und Jugendliche
Fiasp ultra-fast-acting kann bei Jugendlichen und Kindern ab dem Alter von 1 Jahr angewendet werden. Es wird empfohlen, Fiasp ultra-fast-acting unmittelbar vor einer Mahlzeit (0-2 Minuten) zu verabreichen. Eine flexible Verabreichung von Fiasp ultra-fast-acting innerhalb von 20 Minuten nach Beginn der Mahlzeit (z.B. in Situationen, in denen Ungewissheit über die Einnahme der Mahlzeit besteht) ist möglich, dies erfordert aber eine genaue Überwachung des Blutzuckerspiegels (siehe Abschnitte "Warnhinweise und Vorsichtsmassnahmen" und "Unerwünschte Wirkungen" ).
Art der Anwendung
Subkutane Injektion
Fiasp ultra-fast-acting wird subkutan in die Bauchdecke, den Oberarm oder den Oberschenkel injiziert. Die Einstichstelle sollte bei jeder Injektion innerhalb derselben Körperregion gewechselt werden, um das Risiko einer Lipodystrophie und einer kutanen Amyloidose zu reduzieren.
Die Wirkungsdauer von Fiasp ultra-fast-acting variiert abhängig von Dosis, Injektionsstelle, Durchblutung, Temperatur und dem Ausmass der körperlichen Betätigung.
Fiasp ultra-fast-acting, FlexTouch 100 Einheiten/ml Injektionslösung im Fertigpen
Verabreichung mit einem Fertigpen (FlexTouch)
Fiasp ultra-fast-acting ist in einem Fertigpen (FlexTouch) erhältlich, der mit NovoFine, NovoFine Autocover oder NovoTwist Injektionsnadeln zu verwenden ist. Der Fertigpen mit 100 Einheiten/ml verabreicht 1–80 Einheiten in Schritten von 1 Einheit.
Fiasp ultra-fast-acting, FlexTouch ist farbkodiert und eine Packungsbeilage mit detaillierten Instruktionen, die zu befolgen sind, liegt bei.
Fiasp ultra-fast-acting, Penfill 100 Einheiten/ml Injektionslösung in einer Patrone
Verabreichung mit einem Insulin Injektionsgerät
Fiasp ultra-fast-acting ist in einer Patrone (Penfill) erhältlich und ist zur Verwendung mit Novo Nordisk Insulin Injektionssystemen und NovoFine, NovoFine Autocover oder NovoTwist Injektionsnadeln vorgesehen.
Fiasp ultra-fast-acting 100 Einheiten/ml Injektionslösung in einer Durchstechflasche
Verabreichung mit einer Spritze
Fiasp ultra-fast-acting ist in einer Durchstechflasche erhältlich, die für den Gebrauch mit Insulinspritzen mit der entsprechenden Dosierskala (U-100 oder 100 E/ml) vorgesehen ist.
Fiasp ultra-fast-acting PumpCart 100 Einheiten/ml Injektionslösung in einer Patrone
Verabreichung mit einem Insulin-Infusionspumpensystem
Fiasp ultra-fast-acting ist in einer Patrone (PumpCart) erhältlich und ist für die Verwendung mit einem Insulin-Infusionspumpensystem bestimmt, das für die Verwendung mit dieser Patrone ausgelegt ist. Fiasp ultra-fast-acting PumpCart liegt eine Packungsbeilage mit detaillierten Instruktionen, die zu befolgen sind, bei.
Kontinuierliche subkutane Insulininfusion (CSII)
Fiasp ultra-fast-acting kann zur kontinuierlichen subkutanen Insulininfusion (CSII) in Insulin-Pumpensystemen, die für die Insulininfusion geeignet sind, verwendet werden. Fiasp ultra-fast-acting kann gemäss den Anweisungen des Pumpenherstellers, vorzugsweise in die Bauchdecke, verabreicht werden. Die Infusionsstelle sollte bei jeder Anwendung gewechselt werden, um das Risiko einer Lipodystrophie zu reduzieren. Wird Fiasp ultra-fast-acting mittels einer Insulininfusionspumpe verabreicht, darf es nicht verdünnt und mit keinem anderen Insulin gemischt werden.
Durchstechflasche
Patienten, die eine CSII anwenden, müssen umfassend über den Gebrauch der Pumpe instruiert werden und das richtige Reservoir sowie den richtigen Schlauch für die Pumpe benutzen (siehe unter "Weitere Informationen" ). Das Infusionsset (Schlauch und Kanüle) muss gemäss den Anweisungen in der mit dem Infusionsset gelieferten Bedienungsanleitung gewechselt werden.
PumpCart
Patienten, die CSII anwenden, sollten in die Handhabung des Pumpensystems eingewiesen werden und den richtigen Schlauch für die Pumpe verwenden (siehe unter "Weitere Informationen" ). Das Infusionsset (Schlauch und Kanüle) sollte gemäss den Anweisungen in der mit dem Infusionsset gelieferten Bedienungsanleitung gewechselt werden.
Durchstechflasche/PumpCart
Patienten, die Fiasp ultra-fast-acting mittels CSII verabreichen, müssen gleichzeitig für die Insulin-Injektion geschult sein und ein entsprechendes Insulin-Applikationssystem zur Verfügung haben, um im Falle eines Versagens des Pumpensystems die Insulintherapie fortführen zu können.
KontraindikationenÜberempfindlichkeit gegenüber dem Wirkstoff oder einem der Hilfsstoffe gemäss Zusammensetzung.
Warnhinweise und VorsichtsmassnahmenHypoglykämie
Beim insulinbehandelten Diabetiker besteht grundsätzlich das Risiko leichter oder schwerer Hypoglykämien.
Dies gilt besonders zu Beginn der Behandlung, bei Präparatewechsel, unregelmässigen Injektionen oder unregelmässiger Nahrungsaufnahme sowie allgemein bei nicht optimaler Stoffwechseleinstellung, wo es zu starken Blutzuckerschwankungen u.a. Hypoglykämien kommen kann. Ebenso ist bei früher durchgemachten schweren Hypoglykämien das Risiko grösser, dass sich solche wiederholen. Um einer Hypoglykämie frühzeitig begegnen zu können, ist der Patient zu instruieren, immer Traubenzucker, Würfelzucker o.ä. mit sich zu führen. Er soll auch seinen Diabetikerausweis bei sich haben.
Das Auslassen einer Mahlzeit oder nicht geplante, körperliche Anstrengung können eine Hypoglykämie verursachen.
Eine Hypoglykämie kann auftreten, wenn die Insulindosis im Verhältnis zum Insulinbedarf zu hoch ist (siehe unter "Unerwünschte Wirkungen" ).
Wechseln Patienten zwischen verschiedenen Insulinarten, können sich die Frühwarnsymptome einer Hypoglykämie verändern oder weniger ausgeprägt sein als dies bei ihrem vorherigen Insulin der Fall war.
Bei Patienten mit deutlich gebesserter Stoffwechsellage (z.B. aufgrund einer intensiven Insulintherapie) können unter Umständen einige oder sämtliche Warnsymptome entfallen, mit denen sich eine Hypoglykämie ankündigt. Diese Patienten sind entsprechend vorzuwarnen. Bei Patienten mit schon lange bestehendem Diabetes verschwinden möglicherweise die üblichen Warnsymptome.
Der Zeitpunkt einer Hypoglykämie reflektiert generell das Wirkprofil des verabreichten Insulinpräparates. Fiasp ultra-fast-acting hat ein spezielles Wirkungsprofil (siehe unter "Eigenschaften/Wirkungen" ), das sich auf den Zeitpunkt der Hypoglykämie auswirkt. Aufgrund der pharmakodynamischen Eigenschaften von Fiasp ultra-fast-acting treten Hypoglykämien im Vergleich zu anderen Bolus-Insulinen vermehrt innerhalb der ersten beiden Stunden nach Injektion auf.
Der schnellere Wirkungseintritt von Fiasp ultra-fast-acting ist bei der Behandlung von Patienten mit verzögerter Magenentleerung zu berücksichtigen.
Das Hypoglykämierisiko kann durch Begleiterkrankungen der Nieren, der Leber oder eine Unterfunktion der Nebennieren, der Hypophyse bzw. der Schilddrüse erhöht werden.
Kinder und Jugendliche
Eine engmaschige Überwachung des Blutzuckerspiegels wird empfohlen, wenn dieses Arzneimittel nach dem Beginn der letzten Mahlzeit des Tages angewendet wird, um eine nächtliche Hypoglykämie zu vermeiden (siehe Abschnitt "Unerwünschte Wirkungen" ).
Hyperglykämie
Eine nicht ausreichende Dosierung oder die Unterbrechung der Behandlung kann, insbesondere bei Typ 1 Diabetes, zu potenziell lebensgefährlichen Hyperglykämien und zur diabetischen Ketoazidose führen.
Erkrankung der Haut und des Unterhautgewebes
Patienten müssen angewiesen werden, die Injektionsstelle regelmässig zu wechseln, um das Risiko einer Lipodystrophie und einer kutanen Amyloidose zu reduzieren. Es besteht das potenzielle Risiko einer verzögerten Insulinresorption und einer schlechteren Blutzuckerkontrolle nach Insulininjektionen an Stellen mit diesen Reaktionen. Bei einem plötzlichen Wechsel der Injektionsstelle zu einem nicht betroffenen Bereich wurde darüber berichtet, dass dies zu Hypoglykämie führte. Nach einem Wechsel des Injektionsbereichs wird eine Überwachung des Blutzuckers empfohlen und eine Dosisanpassung der Antidiabetika kann in Erwägung gezogen werden.
Kontinuierliche subkutane Insulininfusion (CSII)
Fehlfunktionen der Pumpe oder des Infusionssets können zu einer schnell einsetzenden Hyperglykämie und zur Ketose führen. Bei Hyperglykämie oder Ketose muss die Ursache rasch erkannt und behoben werden. Zwischenzeitlich kann eine Therapie mit subkutanen Injektionen erforderlich sein.
Kombination von Fiasp ultra-fast-acting mit Pioglitazon
Es gibt Spontanmeldungen von Herzinsuffizienz, wenn Pioglitazon in Kombination mit Insulin insbesondere Patienten mit Risikofaktoren für die Entwicklung von Herzinsuffizienz verabreicht wurde. Dies sollte beachtet werden, falls eine Behandlung mit der Kombination von Pioglitazon und Insulinpräparaten erwogen wird. Falls die Kombination angewendet wird, sollten die Patienten hinsichtlich Anzeichen und Symptomen von Herzinsuffizienz, Gewichtszunahme und Ödemen beobachtet werden. Pioglitazon muss beim Auftreten jeder Verschlechterung kardialer Symptome abgesetzt werden.
Mit der Intensivierung der Blutzuckerkontrolle assoziierte Risiken
Bei Beginn/Intensivierung der Insulintherapie, insbesondere bei zu rascher Senkung des Blutzuckers, können ophthalmologische Störungen (z.B. transiente reversible Refraktionsanomalien, Verschlechterung der diabetischen Retinopathie), akute schmerzhafte periphere Neuropathien und periphere Ödeme auftreten. Längerfristig wird das Risiko für diabetische Retinopathie und Neuropathie durch eine adäquate Blutzuckerkontrolle aber gesenkt.
Insulin-Antikörper
Die Anwendung von Insulin kann die Bildung von Insulin-Antikörpern verursachen. In seltenen Fällen kann das Vorhandensein solcher Insulin-Antikörper eine Anpassung der Insulindosis zur Korrektur einer Tendenz zu Hyper- oder Hypoglykämien erforderlich machen.
Hilfsstoffe
Fiasp ultra-fast-acting enthält Metacresol, das in seltenen Fällen allergische Reaktionen hervorrufen kann.
Reisen zwischen Zeitzonen
Bevor der Patient in andere Zeitzonen reist, muss er sich mit seinem Arzt beraten, da dies bedeuten kann, dass er das Insulin und die Mahlzeiten zu anderen Uhrzeiten anwenden bzw. einnehmen muss.
Vermeidung von Verwechslungen/Medikationsfehlern
Patienten müssen instruiert werden, die Etikette des Insulins vor jeder Injektion zu überprüfen, um Verwechslungen von Fiasp ultra-fast-acting mit anderen Insulinpräparaten zu vermeiden.
Patienten müssen die Einheiten der Dosis vor der Verabreichung von Fiasp ultra-fast-acting visuell überprüfen. Daher können die Patienten sich das Medikament nur eigenständig verabreichen, wenn sie die Dosierskala lesen können. Blinde oder sehbehinderte Patienten müssen instruiert werden, dass sie stets die Hilfe einer anderen Person, die über gutes Sehvermögen verfügt und hinsichtlich der Applikation von Insulinen geschult wurde, angewiesen sind.
Missbrauch von Fiasp ultra-fast-acting PumpCart
Fiasp ultra-fast-acting PumpCart ist nur für die Verwendung mit einem Insulin-Infusionspumpensystem bestimmt, das für die Verwendung mit dieser Patrone ausgelegt ist. Es darf nicht mit anderen Geräten verwendet werden, die nicht für Fiasp ultra-fast-acting PumpCart entwickelt wurden, da dies zu einer falschen Insulindosierung und einer daraus resultierenden Hyper- oder Hypoglykämie führen kann.
InteraktionenDer Glucosestoffwechsel wird von einigen Arzneimitteln beeinflusst.
1. Der Insulinbedarf kann vermindert sein in Gegenwart von Substanzen, welche die Insulinwirkung verbessern (Insulinsensitivität erhöhen), die Insulinsekretion steigern, die hepatische Gluconeogenese hemmen oder die intestinale Glucoseaufnahme beeinflussen. Bei gleichbleibender Insulinmenge besteht somit erhöhte Hypoglykämie-Gefahr durch gleichzeitige Einnahme von:
oralen Antidiabetika, Alkohol, ACE-Hemmern (z.B. Captopril und Enalapril), antiarrhytmischen Substanzen wie Disopyramid; α-Blockern und Clonidin, SSRI; Fenfluramin, MAO-Hemmern; trizyklischen Antidepressiva; Salicylaten und (selten) anderen NSAIDs; Fibraten; Tetracyclinen; Pentamidin (Hypoglykämie; gelegentlich mit nachfolgender Hyperglykämie), Antimalariamitteln (Chinin, Chloroquin, Mefloquin), Sulfonamiden (z.B. Cotrimoxazol), Cimetidin, Ranitidin, GLP-1-Rezeptor-Agonisten und anabolen Steroiden.
2. Der Insulinbedarf kann erhöht sein bei gleichzeitiger Einnahme/Anwendung der folgenden Substanzen bzw. Substanzgruppen:
Orale Kontrazeptiva und andere Oestrogen- oder Progestagen-Präparate, Kortikoide und ACTH, GH (Somatotropin), Danazol, Schilddrüsenhormone, Sympathikomimetika (vor allem β2-Sympathikomimetika wie Ritodrin, Salbutamol, Terbutalin, aber auch α-selektive, sowie nicht selektive Sympathikomimetika wie Epinephrin), Diazoxid, Nikotinsäure und -derivate; Chlorpromazin (vor allem in hohen Dosen) und andere Phenothiazin-Derivate; Diuretika (z.B. Thiazid-Diuretika, Indapamid und Furosemid); anti-retrovirale Substanzen, immunsuppressive Substanzen (Ciclosporin, Tacrolismus, Sirolimus), atypische Antipsychotika.
3. Bei Anwendung der folgenden Substanzen kann die Insulinwirkung je nach Dosis verstärkt bzw. abgeschwächt werden:
Octreotid-, Lanreotid-, Salicylsäure-Derivate, Lithium-Salze (selten).
β-Blocker können zu einer Verstärkung der Insulinresistenz aber auch, in gewissen Fällen, zu einer Hypoglykämie führen. Ausserdem können die Hypoglykämie-Warnsymptome abgeschwächt bzw. maskiert werden.
Schwangerschaft, StillzeitSchwangerschaft
Für Fiasp ultra-fast-acting liegen bisher keine Daten zur Anwendung während der Schwangerschaft vor.
Daten aus zwei randomisierten kontrollierten klinischen Studien mit insgesamt 171 NovoRapid-exponierten Schwangerschaften lassen nicht auf Nebenwirkungen von Insulin Aspart auf die Schwangerschaft oder auf die Gesundheit des Fetus/Neugeborenen im Vergleich mit Humaninsulin schliessen.
Schwangeren Frauen mit Diabetes (Typ 1 Diabetes, Typ 2 Diabetes oder Gestationsdiabetes) und Frauen mit Diabetes, die eine Schwangerschaft planen, wird eine intensivierte Blutzuckereinstellung und eine engmaschige Blutzuckerkontrolle empfohlen.
Sowohl Hypoglykämie als auch Hyperglykämie, die bei einer nicht ausreichend kontrollierten Diabetestherapie auftreten können, erhöhen das Risiko von Missbildungen und Fruchttod in utero. Daher sollten Frauen, die an Diabetes erkrankt sind und eine Schwangerschaft planen bzw. bereits schwanger sind, intensiver überwacht werden.
Im ersten Trimenon fällt gewöhnlich der Insulinbedarf, steigt aber anschliessend im Verlauf des zweiten und dritten Trimenon wieder an.
Nach der Geburt fällt der Insulinbedarf innerhalb kurzer Zeit auf die Werte zurück, wie sie vor der Schwangerschaft bestanden haben.
Stillzeit
Die Insulinbehandlung der stillenden Mutter stellt kein Risiko für das Neugeborene dar. Es kann jedoch erforderlich werden, die Dosierung von Fiasp ultra-fast-acting, die Ernährungsgewohnheiten oder beides anzupassen.
Wirkung auf die Fahrtüchtigkeit und auf das Bedienen von MaschinenEine Hypoglykämie kann die Konzentrations- und Reaktionsfähigkeit eines Patienten herabsetzen. Dies kann in Situationen, in denen diese Fähigkeiten von besonderer Bedeutung sind (z.B. beim Fahren eines Autos oder beim Bedienen von Maschinen) ein Risiko darstellen.
Dem Patienten sollte geraten werden, Vorsichtsmassnahmen zur Vermeidung von Hypoglykämien beim Führen von Fahrzeugen zu treffen. Dies ist bei Patienten mit häufigen Hypoglykämieepisoden oder verringerter oder fehlender Wahrnehmung von Hypoglykämie-Warnsymptomen besonders wichtig. In diesen Fällen sollte überlegt werden, ob das Führen eines Fahrzeuges ratsam ist.
Unerwünschte WirkungenZusammenfassung des Sicherheitsprofils
Die häufigste während der Behandlung berichtete unerwünschte Wirkung ist Hypoglykämie (siehe unter "Beschreibung ausgewählter unerwünschten Wirkungen" weiter unten).
Unerwünschte Wirkungen aus klinischen Studien
Die unten aufgelisteten unerwünschten Wirkungen basieren auf Daten, bestehend aus sechs abgeschlossenen klinischen Studien in Erwachsenen. In fünf der Studien wurde Fiasp ultra-fast-acting mit NovoRapid und in einer Studie mit der alleinigen Anwendung von Basalinsulin verglichen. In den sechs Studien wurden 2'163 Patienten mit Fiasp ultra-fast-acting behandelt; 1707 dieser Patienten hatten Typ 1 Diabetes mellitus, von denen 261 eine CSII verwendeten, und 456 Patienten hatten Typ 2 Diabetes mellitus. Siehe Abschnitt Eigenschaften/Wirkungen für weitere Details zu den Studien. Die unerwünschten Wirkungen sind nach MedDRA-Systemorganklassen dargestellt: Die Häufigkeit der unerwünschten Wirkungen ist wie folgt definiert: sehr häufig (≥1/10), häufig (≥1/100, <1/10), gelegentlich (≥1/1'000, <1/100), selten (≥1/10'000, <1/1'000), sehr selten (<1/10'000).
Tabelle 1: Unerwünschte Wirkungen aus klinischen Studien
MedDRA-Systemorgankl Sehr häufig Häufig Gelegentlich Nicht bekannt
assen
Erkrankungen des Überempfindlichkeit
Immunsystems
Stoffwechsel- und Hypoglykämie
Ernährungsstörungen
Erkrankungen der Allergische Hautreak Lipodystrophie Kutane Amyloidose
Haut und des Unterha tionen*
utgewebes
Allgemeine Erkrankun Reaktionen an der
gen und Beschwerden Injektions-/Infusion
am Verabreichungsort sstelle
* Allergische Hautreaktionen repräsentieren eine Zusammenfassung der folgenden Begriffe: Ekzem, Ausschlag, juckender Ausschlag, Urtikaria und Dermatitis
Unerwünschte Wirkungen nach Markteinführung
Es wurden keine zusätzlichen unerwünschten Wirkungen nach Markteinführung beobachtet.
Beschreibung ausgewählter Nebenwirkungen
Erkrankungen des Immunsystems
Allergische Reaktionen
Über folgende allergische Hautreaktionen wurden unter Fiasp ultra-fast-acting berichtet (1,8% vs. 1,5% beim Vergleichspräparat): Ekzem, Ausschlag, juckender Ausschlag, Urtikaria und Dermatitis.
Über Generalisierte Überempfindlichkeitsreaktionen (generalisierter Hautausschlag und Gesichtsödeme) wurden mit Fiasp ultra-fast-acting gelegentlich berichtet (0,2% vs. 0,3% beim Vergleichspräparat).
Basierend auf Daten nach der Markteinführung können schwere Formen von systemischen Allergien auftreten. Allergische Reaktionen vom Soforttyp auf Insulin oder Hilfsstoffe können potenziell lebensbedrohlich sein.
Stoffwechsel- und Ernährungsstörungen
Hypoglykämie
Eine Hypoglykämie kann auftreten, wenn die Insulindosis im Verhältnis zum Insulinbedarf zu hoch ist. Schwere Hypoglykämien können zu Bewusstlosigkeit und/oder zu Krämpfen mit vorübergehenden oder dauerhaften Störungen der Gehirnfunktion oder sogar zum Tod führen. Die Symptome der Hypoglykämie treten üblicherweise plötzlich auf. Sie umfassen kalten Schweiss, kalte blasse Haut, Erschöpfung, Nervosität oder Tremor, Ängstlichkeit, ungewöhnliche Müdigkeit oder Schwäche, Verwirrtheit, Konzentrationsstörungen, Benommenheit, übermässiger Hunger, Sehstörungen, Kopfschmerzen, Übelkeit und Palpitation.
In klinischen Studien war die Gesamtrate der Hypoglykämien bei mit Fiasp ultra-fast-acting und mit NovoRapid behandelten Patienten vergleichbar. Aufgrund der Pharmakodynamik von Fiasp ultra-fast-acting kann jedoch, falls eine Hypoglykämie auftritt, diese rascher nach Injektion/Infusion im Vergleich zu NovoRapid auftreten. Für Informationen aus klinischen Studien über die Hypoglykämieraten während den ersten 2 Stunden nach der Mahlzeit, siehe unter "Eigenschaften/Wirkungen" .
Erkrankungen der Haut und des Unterhautgewebes
Lipodystrophie
Kutane Amyloidose
Lipodystrophie (einschliesslich Lipohypertrophie, Lipoatrophie) und kutane Amyloidose können an der Injektionsstelle auftreten und die lokale Insulinresorption verzögern. Durch einen regelmässigen Wechsel der Injektionsstelle innerhalb des jeweiligen Injektionsbereichs können diese Reaktionen reduziert oder verhindert werden (siehe "Warnhinweise und Vorsichtsmassnahmen" ).
Allgemeine Erkrankungen und Beschwerden am Verabreichungsort
Reaktionen an der Injektions-/Infusionsstelle
Es wurden über Reaktionen an der Injektionsstelle (einschliesslich Ausschlag, Rötung, Entzündung, Schmerz und Hämatom) bei mit Fiasp ultra-fast-acting behandelten Patienten berichtet (1,3% vs. 1,0% beim Vergleichspräparat). Über Reaktionen an der Infusionsstelle (einschliesslich Rötung, Entzündung, Reizung, Schmerz, Hämatom und Juckreiz) wurde bei mit Fiasp ultra-fast-acting behandelten Patienten berichtet (10,0% vs. 8,3% beim Vergleichspräparat). Diese Reaktionen sind normalerweise mild und vorübergehend. In der Regel verschwinden sie bei weiterer Behandlung.
Kinder und Jugendliche
Fiasp ultra-fast-acting wurde Kindern und Jugendlichen zwischen 6 und 18 Jahren verabreicht, um die pharmakokinetischen Eigenschaften des Arzneimittels zu untersuchen (siehe Abschnitt "Eigenschaften/Wirkungen" ).
Die Sicherheit und Wirksamkeit wurden in einer konfirmatorischen Studie bei Kindern und Jugendlichen mit Typ 1 Diabetes mellitus im Alter von ≥1 bis <18 Jahren untersucht. In dieser Studie wurden 519 Patienten mit Fiasp ultra-fast-acting behandelt. In einer klinischen Studie bei Kindern und Jugendlichen zeigte sich bei post-prandialer Gabe von Fiasp ultra-fast-acting (20 Minuten nach Beginn einer Mahlzeit) im Vergleich zur prä-prandialen Gabe von NovoRapid ein numerischer Anstieg der Rate schwerer Hypoglykämien (HR: 2.11 [0.63; 7.02]95% KI) und eine erhöhte Rate klinisch relevanter nächtlicher Hypoglykämien (HR: 1.50 [1.09; 2.08]95% KI). Bei prä-prandialer Gabe von Fiasp ultra-fast-acting wurde dieser Anstieg gegenüber NovoRapid nicht beobachtet (HR: 0.77 [0.17; 3.45]95% KI).
Häufigkeit, Art und Schwere unerwünschter Wirkungen in der pädiatrischen Population wiesen insgesamt nicht auf einen Unterschied zu den Erfahrungen in der erwachsenen Diabetespopulation hin. Über Lipodystrophie (einschliesslich Lipohypertrophie, Lipoatrophie) an der Injektionsstelle wurde in dieser Studie mit pädiatrischen Patienten häufiger berichtet als in den Studien bei Erwachsenen (siehe oben). In der pädiatrischen Population wurde über Lipodystrophie mit einer Häufigkeit von 2,1% für Fiasp ultra-fast-acting vs. 1,6% für NovoRapid berichtet.
Sonstige besondere Populationen
Basierend auf Ergebnissen klinischer Studien geben die Häufigkeit, die Art und der Schweregrad von unerwünschten Wirkungen, die bei älteren Patienten und bei Patienten mit Nieren- oder Leberinsuffizienz beobachtet wurden, keine Hinweise auf Unterschiede zu der umfassenderen Erfahrung in der Gesamtpopulation. Fiasp ultra-fast-acting wurde bei älteren Patienten verabreicht, um die pharmakokinetischen Eigenschaften zu untersuchen (siehe unter "Pharmakokinetik" ).
Die Meldung des Verdachts auf Nebenwirkungen nach der Zulassung ist von grosser Wichtigkeit. Sie ermöglicht eine kontinuierliche Überwachung des Nutzen-Risiko-Verhältnisses des Arzneimittels. Angehörige von Gesundheitsberufen sind aufgefordert, jeden Verdacht einer neuen oder schwerwiegenden Nebenwirkung über das Online-Portal ElViS (Electronic Vigilance System) anzuzeigen. Informationen dazu finden Sie unter www.swissmedic.ch.
ÜberdosierungFür Insulin kann keine spezifische Überdosierung definiert werden. Eine Hypoglykämie kann sich jedoch stufenweise entwickeln, wenn zu hohe Insulindosen im Vergleich zum Insulinbedarf verabreicht werden.
-Milde hypoglykämische Vorfälle können durch orale Verabreichung von Glucose oder anderen zuckerhaltigen Lebensmitteln behandelt werden. Es wird empfohlen, dass der Diabetiker immer einige Würfelzucker oder andere zuckerhaltige Lebensmittel (z.B. einige Biskuits) bei sich hat.
-Bei schweren hypoglykämischen Vorfällen, bei welchen der Patient bewusstlos ist, kann 0,5 bis 1,0 mg Glucagon intramuskulär oder subkutan durch eine geübte Person oder Glucose intravenös durch einen Arzt verabreicht werden. Falls der Patient nach 10 bis 15 Minuten auf eine Glucagon-Verabreichung nicht reagiert, muss zudem Glucose intravenös appliziert werden.
Sobald der Patient wieder bei Bewusstsein ist, empfiehlt sich die Verabreichung von Kohlenhydraten, um einen Rückfall zu vermeiden.
Eigenschaften/WirkungenATC-Code
A10AB05
Wirkungsmechanismus
Die blutzuckersenkende Wirkung von Insulin Aspart beruht auf der Fähigkeit des Moleküls, die Aufnahme von Glucose durch Bindung an Insulinrezeptoren von Muskel- und Fettzellen, zu erhöhen. Gleichzeitig wird die Ausschüttung von Glucose aus der Leber inhibiert.
Pharmakodynamik
Fiasp ultra-fast-acting ist eine Insulin Aspart Formulierung mit Niacinamid (Vitamin B3) als Hilfsstoff, was im Vergleich zu NovoRapid eine schnellere initiale Insulinabsorption, und eine stärkere frühe blutzuckersenkende Wirkung bewirkt.
Bei Patienten mit Diabetes Typ 1 (gepoolte Daten aus 3 Studien) war die mittlere Zeit bis zum Einsetzen der blutzuckersenkenden Wirkung bei Fiasp ultra-fast-acting im Vergleich zu NovoRapid um 4,9 Minuten früher (geschätzter Behandlungsunterschied: -4,9 Minuten [ -6,9; -3,0]95-%-KI) und die geschätzte mittlere Zeit bis zur maximalen Wirkung (Zeit bis GIRmax) bei Fiasp ultra-fast-acting im Vergleich zu NovoRapid um 10,5 Minuten früher (geschätzter Behandlungsunterschied: -10,5 Minuten [ -17,0; -4,0]95-%-KI). Die mittlere blutzuckersenkende Wirkung während der ersten 30 Minuten (AUC GIR, 0-30min) für Dosierungen von 0,2 E/kg war mit Fiasp ultra-fast-acting um 74% gegenüber NovoRapid signifikant erhöht (geschätztes Verhältnis: 1,74 [1,47; 2.10] 95-%-KI). Ein schnellerer Eintritt der glukosesenkenden Wirkung wurde für Dosierungen von 0.1 E/kg bis 0.4 E/kg beobachtet. Die mittlere blutzuckersenkende Wirkung insgesamt (GIR0-12h) und die maximale blutzuckersenkende Wirkung (GIRmax) von Fiasp ultra-fast-acting und NovoRapid waren vergleichbar. Beide Parameter zeigten eine annähernd lineare Dosisabhängigkeit innerhalb des therapeutischen Bereichs.
Über den Verlauf einer Phase 3 Studie (3852) bei Patienten mit Diabetes Typ 1 (N=1143), zeigte sich für Fiasp ultra-fast-acting im Vergleich zu NovoRapid (beide vor Beginn einer standardisierten Mahlzeit verabreicht) eine signifikant grössere Senkung des postprandialen Blutzuckeranstiegs (geschätzter Behandlungsunterschied für die Änderung des Blutzuckeranstiegs 2 Stunden nach einer Mahlzeit relativ zur Baseline: -0,67 mmol/l [-1,29; -0,04]95-%-KI). In einer analogen Phase 3 Studie (3853) bei Patienten mit Diabetes Typ 2 (N=689) zeigte sich ein numerischer Unterschied (-0,36 mmol/l [-0,81; 0,08]95-%-KI).
Die Tag-zu-Tag-Variabilität für die pharmakodynamischen Endpunkte AUCGIR, 0-1h, AUCGIR, 0-12h und GIRmax war mit der von NovoRapid vergleichbar.
Klinische Wirksamkeit
Fiasp ultra-fast-acting wurde bei 2'068 randomisierten erwachsenen Patienten mit Typ 1 Diabetes mellitus (1'143 Patienten) und Typ 2 Diabetes mellitus (925 Patienten) in 3 Langzeit- (18–26 Behandlungswochen) Wirksamkeits- und Sicherheitsstudien untersucht.
Darüber hinaus wurde Fiasp ultra-fast-acting an 777 pädiatrischen Patienten mit Typ 1 Diabetes mellitus in einer langfristigen (26 Behandlungswochen) randomisierten Wirksamkeits- und Sicherheitsstudie untersucht. In der Studie wurden keine Kinder im Altern von unter 2 Jahren randomisiert.
Patienten mit Typ 1 Diabetes mellitus
Mit Fiasp ultra-fast-acting wird eine wirksame Blutzuckerkontrolle bei prandialer oder postprandialer Verabreichung erreicht. Bei prandialer Verabreichung von Fiasp ultra-fast-acting war die Senkung des HbA1c statistisch signifikant stärker im Vergleich zu NovoRapid (Abb. 1, Tabelle 2). Mit Fiasp ultra-fast-acting wurde bei Patienten mit Typ 1 Diabetes im Vergleich zu NovoRapid eine bessere gesamte Blutzuckerkontrolle erreicht.
Tabelle 2: Ergebnisse aus einer 26-wöchigen klinischen Basal-Bolus-Studie bei Patienten mit Typ 1 Diabetes
Fiasp ultra-fast-act Fiasp ultra-fast-act NovoRapid prandial
ing prandial + ing postprandial + + Insulin detemir
Insulin detemir Insulin detemir
N 381 382 380
HbA1c (%)
Baseline → Ende der Studie 7,6 → 7,3 7,6 → 7,5 7,6 → 7,4
Angepasste Veränderung seit -0,32 -0.13 -0,17
Baseline
Geschätzte Behandlungsdifferenz -0,15 [-0,23;-0,07]C 0,04 [-0,04;0,12]D
E
Patienten (%), die ein HbA1c <7%
erreichten
Alle Patienten 33,3 23,3 28,2
Geschätzte Odds Ratio 1,47 [1,02;2,13]CE 0,73 [0,49;1,07]D
Blutzuckeranstieg (mmol/l) 2
Stunden postprandialB
Baseline → Ende der Studie 6,1 → 5,9 6,1 → 6,7 6,2 → 6,6
Angepasste Veränderung seit -0,29 0,67 0,38
Baseline
Geschätzte Behandlungsdifferenz -0,67 [-1,29;-0,04]C 0,30 [-0,34;0,93]D
E
Beobachtete Rate schwerer oder 59,0 (92,7) 54,4 (95,0) 58,7 (97,4)
durch Blutzuckermessung
bestätigter HypoglykämieB pro
Patientenjahr der Exposition
(prozentualer Anteil der
Patienten)
Geschätzte Rate Ratio 1,01 [0,88;1,15]C 0,92 [0,81;1,06]D
Beobachtete Rate schwerer 0.25 (6.7) 0.26 (8.0) 0.27 (8.4)
HypoglykämienB pro Patientenjahr
der Exposition (prozentualer
Anteil der Patienten)
Geschätzte Rate Ratio 0.87 [0.47; 1.62]C 0.93 [0.50;1.73]D
Ausgangs- und Studienende-Werte basieren auf der letzten, verfügbaren, beobachteten Werte. Angabe des 95% Konfidenzintervall i in ‹[ ]›
A Mahlzeitentest
B Schwere Hypoglykämie (Episode, die die Hilfe einer anderen Person erforderlich gemacht hat) oder mittels Blutzuckermessung bestätigte Hypoglykämie definiert als Episode mit Blutzucker <3,1 mmol/l, unabhängig von Symptomen
C Die Differenz bezieht sich auf prandial verabreichtes Fiasp ultra-fast-acting – prandial verabreichtes NovoRapid
D Die Differenz bezieht sich auf postprandial verabreichtes Fiasp ultra-fast-acting – prandial verabreichtes NovoRapid
E Statistisch signifikant zugunsten von präprandial verabreichtem Fiasp ultra-fast-acting
Bei Patienten mit Diabetes Typ 1 waren die beobachteten Raten schwerer oder per BZ (Blutzucker)-Messung bestätigter Hypoglykämie-Episoden in den Behandlungsgruppen vergleichbar (prandiales Fiasp ultra-fast-acting, postprandiales Fiasp ultra-fast-acting und NovoRapid, Tabelle 2).
Insgesamt 6,7%, 8,0% und 8,4% der Patienten in den Behandlungsgruppen mit prandialem Fiasp ultra-fast-acting, postprandialem Fiasp ultra-fast-acting und NovoRapid, erlitten mindestens 1 Episode einer schweren Hypoglykämie. Die entsprechenden Raten in den drei Behandlungsgruppen betrugen 0,25, 0,26 und 0,27 Episoden pro Patientenjahr der Exposition. Es gab keine statistisch signifikanten Behandlungsunterschiede in der Gruppe mit prandialem oder postprandialem Fiasp ultra-fast-acting im Vergleich zu NovoRapid (geschätzte Behandlungsverhältnisse; prandiales Fiasp ultra-fast-acting: NovoRapid: 0,87 [0,47; 1,62]95-%-KI; postprandiales Fiasp ultra-fast-acting: NovoRapid: 0,93 [0,50; 1,73]95-%-KI).
Innerhalb von 2 Stunden nach Beginn einer Mahlzeit war die beobachtete Rate schwerer oder per BZ-Messung bestätigter Hypoglykämie höher, aber nicht statistisch signifikant unterschiedlich: 7,46 Episoden pro Patientenjahr der Exposition (66,8% der Patienten) bei prandialem Fiasp ultra-fast-acting im Vergleich zu 5,87 Episoden pro Patientenjahr der Exposition (66,1% der Patienten) bei NovoRapid, was den früheren und schnelleren Wirkeintritt und den niedrigeren postprandialen Blutzuckeranstieg, die mit Fiasp ultra-fast-acting beobachtet wurden, widerspiegelt.
Patienten mit Typ 2 Diabetes mellitus
Patienten mit Typ 2 Diabetes mellitus zeigten unter Behandlung mit Fiasp ultra-fast-acting eine zu NovoRapid vergleichbare Wirksamkeit hinsichtlich der Blutzuckerkontrolle (Behandlungsdifferenz für Änderung im HbA1c: -0,02[-0,15;0,10] 95% CI).
Bolus-Injektionen von Fiasp ultra-fast-acting zu den Hauptmahlzeiten zusätzlich zur Behandlung mit Basalinsulin und Metformin, bewirkte eine ausgeprägte Reduktion des HbA1c (Behandlungsdifferenz: -0,94 [-1,17; -0,72] 95% CI).
Ältere Patienten
In den drei kontrollierten klinischen Studien waren 192 von 1'219 (16%) mit Fiasp ultra-fast-acting behandelten Patienten mit Typ 1 Diabetes mellitus oder Typ 2 Diabetes mellitus ≥65 Jahre alt und 24 von 1'219 (2%) waren ≥75 Jahre alt. Dabei wurden keine Unterschiede zwischen älteren und jüngeren Patienten in Bezug auf Sicherheit und Wirksamkeit beobachtet.
Die Pharmakokinetik/dynamik von Fiasp ultra-fast-acting wurde in einer randomisierten, doppelblinden Cross-Over-Studie in älteren (≥65 Jahre) Patienten mit Typ 1 Diabetes mellitus untersucht. Die blutzuckersenkende Wirkung in älteren und jüngeren Patienten war vergleichbar (Ratio AUCGIR,0−12h 0,93 [0,73;1,17]95% CI), obwohl die Exposition für Insulin Aspart in älteren Patienten um ca. 30% erhöht war (Ratio AUCIAsp,0−12h 1,30 [1,07;1,57]95% CI).
Pädiatrische Patienten
Die Wirksamkeit und Sicherheit von Fiasp ultra-fast-acting wurden in einer 1:1:1 randomisierten, aktiv kontrollierten klinischen Studie bei Kindern und Jugendlichen mit Diabetes mellitus Typ 1 im Alter von 1 bis 18 Jahren über eine Zeitdauer von 26 Wochen (n=777) untersucht. In dieser Studie wurden die Wirksamkeit und Sicherheit von prandial (0-2 Minuten vor einer Mahlzeit) oder postprandial (20 Minuten nach dem Beginn einer Mahlzeit) verabreichtem Fiasp ultra-fast-acting und prandial verabreichtem NovoRapid jeweils in Kombination mit Insulin Degludec verglichen.
Der prandiale Fiasp ultra-fast-acting-Arm umfasste 16 Kinder im Alter zwischen 2 und 5 Jahren, 100 Kinder im Alter zwischen 6 und 11 Jahren und 144 Jugendliche im Alter zwischen 12 und 17 Jahren. Der postprandiale Fiasp ultra-fast-acting-Arm umfasste 16 Kinder im Alter zwischen 2 und 5 Jahren, 100 Kinder im Alter zwischen 6 und 11 Jahren und 143 Jugendliche im Alter zwischen 12 und 17 Jahren.
Prandial verabreichtes Fiasp ultra-fast-acting zeigte eine überlegene glykämische Kontrolle im Vergleich zu prandialem NovoRapid in Bezug auf die HbA1c-Änderung (geschätzter Behandlungsunterschied, ETD: -0,17 % [-0,30; -0,03]95 % KI). Postprandial verabreichtes Fiasp ultra-fast-acting zeigte eine nicht unterlegene glykämische Kontrolle im Vergleich zu prandialem NovoRapid (ETD: 0,13 % [-0,01; 0,26]95 % KI).
Prandiales Fiasp ultra-fast-acting zeigte im Vergleich zu NovoRapid eine statistisch signifikante Verbesserung des mittleren postprandialen Blutzuckeranstiegs nach 1 Stunde über alle drei Hauptmahlzeiten (selbstständige Blutzuckerkontrolle). Bei postprandialem Fiasp ultra-fast-acting fiel dieser Vergleich zugunsten von prandialem NovoRapid aus. Es wurde kein insgesamt erhöhtes Risiko für schwere oder durch den Blutglukosewert bestätigte Hypoglykämien im Vergleich zu NovoRapid beobachtet.
Die beobachteten Wirksamkeits- und Sicherheitsprofile waren zwischen allen Altersgruppen vergleichbar.
Weitere Informationen
Kontinuierliche subkutane Insulininfusion (CSII)
Fiasp ultra-fast-acting verbesserte im Vergleich zu NovoRapid die Blutzuckereinstellung in Patienten mit Typ 1 Diabetes innerhalb der ersten 2 Stunden nach einem standardisierten Mahlzeitentest (Behandlungsdifferenz für den mittleren postprandialen Blutzuckeranstieg: -0,99 mmol/l [-1,95; -0,03]95% CI).
PharmakokinetikAbsorption
Fiasp ultra-fast-acting zeichnet sich durch einen im Vergleich zu NovoRapid schnellere und höhere Exposition innerhalb der ersten 2 Stunden nach Injektion/Infusion aus.
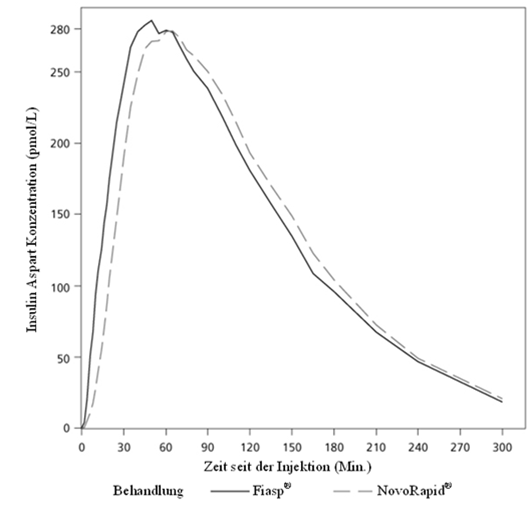
Bei subkutaner Injektion von Fiasp ultra-fast-acting wurde Insulin Aspart circa 4 Minuten nach Verabreichung im Blutkreislauf beobachtet, d.h. ca. 5 Minuten früher als nach subkutaner Injektion von NovoRapid. Die Zeit bis zum Erreichen von 50% der maximalen Konzentration war 9 Minuten kürzer. Die gesamte Insulinexposition ( Insulin Aspart, 0–12 Stunden) und die maximale Insulinkonzentration (Cmax) von Fiasp ultra-fast-acting und NovoRapid waren vergleichbar (Tabelle 3). Die gesamte und maximale Konzentration steigt innerhalb des therapeutischen Dosisbereichs proportional mit zunehmender subkutaner Dosis von Fiasp ultra-fast-acting an.
Tabelle 3: Behandlungsratio (Fiasp ultra-fast-acting/NovoRapid) der Insulinexposition nach Injektion
Frühe Insulinexposition*
AUCInsulin Aspart, 0–15 min 3,83 [3,41; 4,29]
AUCInsulin Aspart, 0–30 min 2,01 [1,87; 2,17]
AUCInsulin Aspart, 0–1 h 1,32 [1,26; 1,39]
AUCInsulin Aspart, 0–1,5 h 1,16 [1,12; 1,21]
AUCInsulin Aspart, 0–2 h 1,10 [1,06; 1,14]
Gesamte Insulinexposition*
AUCInsulin Aspart, 0–12 h 1,01 [0,98; 1,04]
Cmax, Insulin Aspart 1,04 [1,00; 1,08]
Das 95% Konfidenzintervall ist in ‹[]› angegeben
* Basierend auf freiem Insulin Aspart im Serum; AUC = Fläche unter der Kurve; Cmax = maximale beobachtete Konzentration.
Distribution
Insulin Aspart hat eine geringe Bindungsaffinität zu Plasmaproteinen (<10%), ähnlich zu humanem Normalinsulin.
Metabolismus
Die Degradierung von Insulin Aspart ist vergleichbar mit dem von Humaninsulin; alle entstehenden Metaboliten sind inaktiv.
Elimination
Die Halbwertszeit nach subkutaner Verabreichung von Fiasp ultra-fast-acting beträgt 57 Minuten und ist mit der von NovoRapid vergleichbar.
Kinetik spezieller Patientengruppen
Leberfunktionsstörungen
Eine Einzeldosis-Studie zur Pharmakokinetik mit Insulin Aspart wurde bei 24 Patienten mit einer normalen bis stark eingeschränkten Leberfunktion durchgeführt. Bei Patienten mit Leberinsuffizienz war die Absorptionsrate verringert und variierte stärker.
Nierenfunktionsstörungen
Die Bedeutung der Niereninsuffizienz für die Gesamtinsulinexposition von Fiasp ultra-fast-acting beruht auf Ergebnissen pharmakokinetischer Analysen bei verschiedenen Patientenpopulationen mit Typ 1 Diabetes. Die Nierenfunktion wurde mittels Kreatinin-Clearance (CLcr) folgendermassen definiert: ≥90 ml/min (normal) (N=546), 60–89 ml/min (leicht) (N=115), 30–59 ml/min (mässig) (N=21). Unter Fiasp ultra-fast-acting wurde mit abnehmender Nierenfunktion eine höhere Gesamtexposition festgestellt. Jedoch wurde auch eine gewisse Variabilität zwischen den Probanden mit Typ 1 Diabetes und leichter oder mässiger Niereninsuffizienz festgestellt. So sollte bei Patienten mit Niereninsuffizienz, wie bei allen Insulin-Präparaten, die Kontrolle des Blutzuckers intensiviert und die Dosierung von Fiasp ultra-fast-acting individuell angepasst werden.
Ältere Patienten
Bei älteren Patienten mit Typ 1 Diabetes zeigte Fiasp ultra-fast-acting im Vergleich zu NovoRapid einen früheren Expositionsbeginn und eine stärkere frühe Insulinexposition bei vergleichbarer Gesamtexposition und maximaler Konzentration.
Die Bedeutung des Alters für die gesamte Insulinexposition von Fiasp ultra-fastacting basiert auf Ergebnissen pharmakokinetischer Analysen bei verschiedenen Populationen von Patienten mit Typ 1 Diabetes. Es wurde kein Zusammenhang zwischen der gesamten Insulinexposition und dem Alter beobachtet (Altersspanne von 18 bis 83).
Kinder und Jugendliche
Beginn und frühe Insulinexposition von Fiasp ultra-fast-acting (0.2 E/kg Körpergewicht) war bei Kindern (6–11 Jahre) und Jugendlichen (12–18 Jahre) vergleichbar mit derjenigen von Erwachsenen. Die Gesamtexposition von Fiasp ultra-fast-acting war bei Kindern und Jugendlichen im Vergleich zu Erwachsenen niedriger, während die maximale Insulin Aspart Serumkonzentration innerhalb der Altersgruppen vergleichbar war.
Präklinische DatenPräklinische Daten, die auf konventionellen Studien zur Sicherheitspharmakologie, chronischen Toxizität, Genotoxizität und zur Reproduktionstoxizität nach der Exposition mit Insulin Aspart basieren, lassen keine besonderen Gefahren für den Menschen erkennen. In-vitro-Studien zur Rezeptorbindungskinetik an Insulin- und IGF-1-Rezeptoren und zu Auswirkungen auf das Zellwachstum zeigten, dass Insulin Aspart diesbezüglich keine relevanten Unterschiede zu nativem Humaninsulin aufweist. Studien haben ebenfalls aufgezeigt, dass die Dissoziation der Bindung vom Insulinrezeptor von Insulin Aspart derjenigen von Humaninsulin entspricht.
Fortpflanzungsstudien beim Tier zeigten keine Unterschiede zwischen Insulin Aspart und Humaninsulin hinsichtlich Embryotoxizität und Teratogenität.
Sonstige HinweiseAusser Reich- und Sichtweite von Kindern aufbewahren.
Inkompatibilitäten
Zu Fiasp ultra-fast-acting hinzugefügte Substanzen können zur Degradierung von Insulin Aspart führen.
Fiasp ultra-fast-acting darf nicht verdünnt und mit keinen anderen Präparaten ausser den Infusionslösungen wie im Abschnitt "Dosierung" beschrieben gemischt werden.
Haltbarkeit
Vor dem ersten Öffnen: 30 Monate. Das Arzneimittel darf nur bis zu dem auf dem Behälter mit "EXP" bezeichneten Daum verwendet werden.
Besondere Lagerungshinweise
Fiasp ultra-fast-acting, FlexTouch 100 Einheiten/ml Injektionslösung im Fertigpen
Vor dem ersten Öffnen: Im Kühlschrank lagern (2–8°C). Nicht einfrieren.
Nach Anbruch oder als Ersatz mitgeführt: Nicht über 30°C lagern. Kann im Kühlschrank (2–8°C) gelagert werden. Nicht einfrieren. Innerhalb von 4 Wochen verbrauchen. Verschlusskappe auf dem Pen lassen, um den Pen vor Licht zu schützen.
Fiasp ultra-fast-acting, Penfill 100 Einheiten/ml Injektionslösung in einer Patrone
Vor dem ersten Öffnen: Im Kühlschrank lagern (2–8°C). Nicht einfrieren.
Nach Anbruch oder als Ersatz mitgeführt: Nicht über 30°C lagern. Nicht einfrieren. Innerhalb von 4 Wochen verbrauchen. Patrone im Umkarton aufbewahren, um diese vor Licht zu schützen.
Fiasp ultra-fast-acting 100 Einheiten/ml Injektionslösung in einer Durchstechflasche
Vor dem ersten Öffnen: Im Kühlschrank lagern (2–8°C). Nicht einfrieren.
Nach Anbruch oder als Ersatz mitgeführt: Nicht über 30°C lagern. Kann im Kühlschrank (2–8°C) gelagert werden. Nicht einfrieren. Innerhalb von 4 Wochen verbrauchen (einschliesslich der Zeit in einem Pumpenreservoir). Durchstechflasche im Umkarton aufbewahren, um sie vor Licht zu schützen.
Fiasp ultra-fast-acting PumpCart 100 Einheiten/ml Injektionslösung in einer Patrone
Vor dem ersten Öffnen: Im Kühlschrank lagern (2-8°C). Nicht einfrieren.
Nach Anbruch oder als Ersatz mitgeführt: Das Arzneimittel kann maximal 2 Wochen lang unter 30°C gelagert werden und danach maximal 7 Tage lang verwendet werden, wenn es unter 37°C gelagert wird (Nutzungsdauer). Patrone bis zum Gebrauch im Umkarton aufbewahren, um diese vor Beschädigung zu schützen. Nicht einfrieren.
Fiasp ultra-fast-acting darf nicht verwendet werden, wenn die Lösung nicht klar und farblos aussieht. Wurde Fiasp ultra-fast-acting versehentlich eingefroren, darf es nicht mehr verwendet werden.
Hinweise für die Handhabung
Fiasp ultra-fast-acting, FlexTouch 100 Einheiten/ml Injektionslösung im Fertigpen
Nadeln und Fiasp ultra-fast-acting, FlexTouch dürfen jeweils nur von einer einzigen Person verwendet werden. Der Fertigpen darf nicht wieder aufgefüllt werden.
Fiasp ultra-fast-acting, Penfill 100 Einheiten/ml Injektionslösung in einer Patrone
Nadeln und Fiasp ultra-fast-acting Penfill dürfen jeweils nur von einer einzigen Person verwendet werden. Die Patrone darf nicht wieder aufgefüllt werden.
Kontinuierliche subkutane Insulininfusion (CSII)
Fiasp ultra-fast-acting Durchstechflasche
Nadeln und Spritzen dürfen jeweils nur von einer einzigen Person verwendet werden.
Fiasp ultra-fast-acting kann, wie unter "Dosierung/Anwendung" beschrieben, während einem Zeitraum von 6 Tagen in einem Infusionspumpensystem (CSII) verwendet werden. Schläuche, bei denen die inneren Oberflächen aus Polyethylen bestehen, erwiesen sich im Rahmen der Evaluierung als kompatibel.
Der Patient muss die Nadel nach jeder Injektion entsorgen.
Fiasp ultra-fast-acting PumpCart
Wie unter "Dosierung/Anwendung" beschrieben ist Fiasp ultra-fast-acting PumpCart nur für die Verwendung mit einem CSII-System bestimmt, welches für die Verwendung mit dieser Patrone ausgelegt ist, Fiasp ultra-fast-acting PumpCart kann bis zu 7 Tagen bei unter 37°C in einem Infusionspumpensystem verwendet werden. Schläuche, bei denen die inneren Oberflächenmaterialien aus Polyethylen bestehen, erwiesen sich im Rahmen der Evaluierung als kompatibel. Die Patrone ist vorgefüllt und kann direkt in der Pumpe eingesetzt werden. Um eine korrekte Dosierung zu gewährleisten, darf Fiasp ultra-fast-acting PumpCart nicht in einem Insulin-Pen verwendet werden.
Fiasp ultra-fast-acting, FlexTouch 100 Einheiten/ml Injektionslösung im Fertigpen
Im Notfall kann bei einem aktuellen Fiasp ultra-fast-acting Anwender (Hospitalisierung oder Fehlfunktion des Insulinpens) Fiasp ultra-fast-acting mit einer U100-Insulinspritze aus einem Fertigpen entnommen werden.
Fiasp ultra-fast-acting, Penfill 100 Einheiten/ml Injektionslösung in einer Patrone
Im Notfall kann bei einem aktuellen Fiasp ultra-fast-acting Anwender (Hospitalisierung oder Fehlfunktion des Insulinpens) Fiasp ultra-fast-acting mit einer U100-Insulinspritze aus einer Patrone entnommen werden.
Abfallmaterial muss gemäss lokalen Anforderungen entsorgt werden.
Zulassungsnummer66200, 66201, 66202, 67809 (Swissmedic)
PackungenFiasp ultra-fast-acting
Einzelpackungen mit Durchstechflaschen zu 10 ml (100 E/ml): 1 [B]
Fiasp ultra-fast-acting, Penfill
Patronen zu 3 ml (100 E/ml; 300 E pro Penfill) zur Anwendung in Novo Nordisk Injektionsgeräten: 5 ([B]
Fiasp ultra-fast-acting, FlexTouch
Fertigpen zu 3 ml (100 E/ml; 300 E pro FlexTouch): 5 [B]
Fiasp ultra-fast-acting, PumpCart
5 Patronen mit einem Kolben und einem Gummiverschluss zu je 1.6mL Lösung [B].
ZulassungsinhaberinNovo Nordisk Pharma AG, Kloten
Domizil: Zürich
Stand der InformationMai 2021
|

